MERKEL CELL CARCINOMA: ETIOPATHOGENESIS, HISTOLOGICAL AND IMMUNOHISTOCHEMICAL SPECIFICS
MERKEL CELL CARCINOMA: ETIOPATHOGENESIS, HISTOLOGICAL AND IMMUNOHISTOCHEMICAL SPECIFICS
Abstract
This article reviews the current scientific literature on the problem of etiopathogenesis, histological and immunohistochemical specifics of Merkel cell carcinoma. Over the last few decades there has been a rapid increase in the incidence of Merkel cell carcinoma in different regions of the world, which can be explained by the ageing of the population, improvement of diagnostic markers (cytokeratin-20), increased exposure to ultraviolet radiation and immunosuppression. Risk factors include older age over 65-70 years, 98% of cases occur in fair-skinned people, immunocompromised people have a higher risk of developing Merkel cell carcinoma. In most cases in people living in the Northern Hemisphere, the viral etiology of the disease predominates, and in areas with high solar insolation, UV-mediated carcinogenesis predominates. Both causes have similar clinical, histopathological and prognostic characteristics, contribute to immunosuppression or DNA damage. Merkel cell carcinoma grows rapidly and metastasizes early, it is a difficult tumour to diagnose clinically as it is asymptomatic and has no pathognomonic clinical signs.
1. Введение
Карцинома Меркеля (КМ), является редкой, высокоагрессивной нейроэндокринной карциномой кожи, имеющей эпителиальную и нейроэндокринную дифференцировку , на долю которой приходится менее 1% всех злокачественных новообразований кожи . Характеризуется высоким уровнем смертности и занимает второе место среди злокачественных новообразований кожи, после меланомы .
Уровень заболеваемости КМ во всем мире составляет от 0,1 до 1,6 случая на 100 000 человек в год, за последние несколько десятилетий наблюдается быстрый рост заболеваемости в разных регионах мира . Самая высокая заболеваемость КМ зарегистрирована в Австралии 2,5 на 100 000 населения , , , причем у мужчин 3,9, а у женщин 1,5 , в Новой Зеландии 0,88-0,96 , Соединенных Штатах 0,66-0, 70-0,79 , . В Соединенных Штатах Америки среди лиц в возрасте 85 лет и старше, заболеваемость составляет у мужчин 14,6 на 100 000 населения, а у женщин – 5,5 .
Впервые клинически и гистоморфологически карцинома Меркеля была описана в 1972 году Toker С. , как «трабекулярная карцинома кожи». В 1980 году De Wolf-Peeters С. и соавт. предложили название «клеточная карцинома Меркеля», которое до настоящего времени остается общепринятым термином. В 2008 году Feng H. и его коллеги обнаружили новые вирусные последовательности в тканях опухоли карциномы клеток Меркеля и впервые описали связь между новым полиомавирусом и КM. Вирусная ДНК идентифицирована в 8 из 10 опухолей Меркеля, что расширило знания о патогенезе опухоли, а вирус назвали полиомавирус клеток Меркеля (MCPyV) , .
Случаи субклинической инфекции MCPyV увеличиваются со старением населения. Почти 80% КM в Соединенных Штатах и других странах северного полушария связано с повсеместным распространением MCPyV, в других географических регионах, таких как Австралия − 25% . Семейство Polyomaviridae, к которому принадлежит MCPyV, состоит из небольших вирусов с двухцепочечной ДНК, насчитывающей около 5000 пар оснований. На сегодняшний день MCPyV является единственным онковирусом человека в семействе Polyomaviridae , он интегрирует свою ДНК в ДНК клеток-хозяев, что приводит к аберрантной экспрессии онкогенных генов , .
Наблюдаемый рост заболеваемости может быть объяснен старением населения, улучшением диагностических маркеров (цитокератина-20), увеличением воздействия ультрафиолетового излучения (УФ-излучения) и иммуносупрессией .
Целью нашего исследования был анализ и обобщение научных данных исследований в области этиопатогенеза, гистологических и иммуногистохимических особенностей карциномы Меркеля.
2. Методы и принципы исследования
В данном обзоре мы рассмотрели литературные источники, посвященные изучению карциномы Меркеля. Комплексный поиск проводился в электронных базах данных PubMed, Web of Science, Google Scholar за 2009-2023 гг. Ключевые слова для поиска включали: «карцинома» («carcinoma»), «клетки Меркеля» («Merkel cells»), «полиомавирус клеток Меркеля» («Merkel cell polyomavirus»), «иммуногистохимия» («immunohistochemistry»), «ультрафиолетовое излучение» («ultraviolet radiatio»).
Также был использован микроскопический метод, проведенный на базе ОГБУЗ «Белгородское патологоанатомическое бюро» при проведении собственных исследований. Материал фиксировали в течение 24 часов в 10% нейтральном забуференном формалине, затем он прошел гистологическую проводку в гистопроцессоре замкнутого типа Thermo Scientific Excelsior AS (последовательные дегидратация, обезжиривание и пропитка ткани парафином). С изготовленных парафиновых блоков с помощью полуавтоматического ротационного микротома Thermo Scientific HM340e были изготовлены толщиной 4 мкм срезы. Окраску срезов проводили гематоксилин-эозином, антитела Chromogranin (клон LK2H10, страна производитель Cell Marque, США), Cytokeratin 20 (Ks20.8, Cell Marque, США), Cytokeratin cocktail (AE1/AE3, Cell Marque, США), Ki-67 (30-9, Ventana, США), Synaptophysin (MRQ-40, Cell Marque, США), TTF-1 (86763/1, Cell Marque, США). Для получения изображений использовали сканер Hamamatsu nanozoomer s60.
3. Основные результаты
Карцинома Меркеля (КМ) – редкая, высокоагрессивная, местно-инвазивная и высокометастатическая
нейроэндокринная карцинома кожи . К факторам риска относится пожилой возраст старше 65-70 лет , , , , , рост заболеваемости коррелирует с возрастом , и чаще наблюдается у пациентов после 85 лет . На основании исследований, установлено, что в США КМ в 90% случаев наблюдалась у пациентов после 50 лет, в 76% – после 65 лет, а в 49% после 75 , .Также частота встречаемости КМ в 90% случаев связана с высокими показателями УФ-излучения , , . Кумулятивное воздействие которого увеличивается с возрастом , что подтверждается более высокой частотой КМ в регионах с более высоким уровнем УФ-излучения , . В 98% случаев КМ встречается у светлокожих людей, причем заболеваемость у мужчин выше, чем у женщин , , , , а KukkoH. и соавт. в своем исследовании указывают на более высокую заболеваемость в Финляндии у женщин. С такими данными согласуются исследования во Франции , Японии и Южной Корее (табл. 1).
Таблица 1 - Характеристика пациентов по возрасту и полу во включенных исследованиях
Автор публикации | Источник | Средний возраст | Соотношение мужчин / женщин | Процент | ||
лет | n | Мужчин | Женщин | |||
Gauci ML. et al. | 77 | - | 2,5/1 | - | - | |
Jacobs D. et al. | 77 | 3720 | - | 59,1 | 40,9 | |
Choi JW. et al. | 71 | - | 1/2,1 | - | - | |
Siqueira SOM. et al. | 77,5 | - | 2,5/0,9 | - | - | |
Eichorn FC. et al. | 74,1 | 17 | - | - | - | |
Freeman MB. et al. | ≥85 | 4586 | - | - | - | |
Shinogi T. et al. | 77,5 | 847 | 1/2,1 | - | - | |
Dennis LK. et al. | 75 | 17073 | - | 63 | 37 | |
Harms KL. et al. | 76 | 9387 | - | 62,1 | 37,9 | |
Santoro F. et al. | 74,5 | 228 | - | 54 | 46 | |
Fitzgerald TL. et al. | 74,9 | 5211 | - | 61,4 | 38,6 | |
Liang E. et al. | 75 | 87 | - | 56,3 | 43,7 | |
Alves AS. et al. | 78 | 210 | - | 76,2 | 23,8 | |
Lewis CW. et al. | - | 215 | - | 82 | 18 | |
Iyer JG. et al. | 76 | 8044 | - | 61 | 39 | |
Kukko H. et al. | 75,9 | 181 | - | 31 | 69 | |
Fondain M. et al. | - | 852 | 1/1,1 | - | - | |
Venceslau MT. et al. | 67 | 87 | - | 44,8 | 55,2 | |
Caldarelli C. | 66 | 25 | - | - | - | |
McEvoy AM. et al. | 69 | 618 | - | 37 |
| |
Xia YJ. et al. | 76 | 3449 | - | 64,1 |
| |
Jaatinen J. et al. | 79 | 136 | - | 28,7 | 71,3 | |
Moon IJ. et al. | - | 62 | 1/1,3 | - | - | |
Также фактором риска является наличие у пациентов иммуносупрессии . По данным ряда авторов, у 23,8% пациентов с КМ имеется в анамнезе хроническая иммунносупрессия, при гематологических злокачественных новообразованиях, таких как хронический лимфолейкоз, лимфома , ВИЧ-инфекция и реципиентов трансплантации органов . У пациентов с ослабленным иммунитетом риск развития КМ выше, так у пациентов с ВИЧ-инфекцией в 13 раз, с трансплантацией органов в 25, а хроническим лимфолейкозом в 40 .
По данным Tello TL. и соавт. , в большинстве случаев у пациентов с КМ, проживающих в Северном полушарии, преобладает вирусная этиология заболевания, а в районах с высокой солнечной инсоляцией, преобладает УФ-опосредованный канцерогенез. Обе причины имеют сходные клинические, гистопатологические и прогностические характеристики , , способствуя иммуносупрессии или повреждению ДНК , .
Патогенез карциномы Меркеля связан с MCPyV или хроническим УФ-опосредованным канцерогенезом . MCPyV обнаруживается в 60-80% случаев КМ, как интегрированный в геном и считается основным фактором риска КM , , , .
Вирус-положительные КM экспрессируют полиомавирусные онкопротеины, которые обладают высокой иммуногенностью и необходимы для продолжающегося роста опухоли, а вирус-негативные КM имеют большое количество мутаций УФ-ДНК, которые кодируют опухолеспецифичные УФ-неоантигены , , . Недавно была подтверждена решающая роль малого Т-онкопротеина MCPyV благодаря его способности инактивировать р53 и вклада в прогрессирование метастазов , .
Сероэпидемиологические исследования Kamminga S. и соавт. в Нидерландах, показали, что MCPyV обнаруживается у большинства людей в популяции и вызывает пожизненную персистирующую инфекцию у здоровых людей , тем самым указывая, что MCPyV является частью здоровой микробиоты кожи человека . Путь передачи MCPyV не подтвержден, но предполагается слюна и / или контактный способ, а также фекально-оральный путь . Mazziotta C. и соавт. , в 62,9% сыворотках крови без возрастных изменений обнаружили антитела к MCPyV. Из чего сделан вывод, что MCPyV циркулирует бессимптомно при относительно высокой распространенности у людей.
Есть косвенные доказательства, подтверждающие, что клеткой происхождения MCPyV-положительного КM являются фибробласты кожи , про- или пре-В-лимфоциты или эпидермальные клетки-предшественники .
КM клинически проявляется одиночным, безболезненным, быстрорастущим, кожным или подкожным эритематозным, телесным, фиолетовым узелком или бляшкой, чаще всего на открытых солнцу участках , , , , вышележащая кожа гладкая и блестящая, иногда проявляющаяся язвенными, угревидными или телеангиэктатическими признаками .
В основном карцинома Меркеля поражает область головы и шеи, на долю лица приходится 61%, а лоб 17% всех КМ на лице . Наиболее часто наблюдается локализация в области головы и шеи, кроме пациентов младше 65 лет. Akaike G. и соавт. анализируя 9387 случаев КМ, установили, что в 43% случаев первичным очагом поражения были голова и шея, 24% верхние конечности и плечи, 15% нижние конечности и бедро, 11% туловище и 9% другие локализации. Опухоли века и периокулярной области составляют примерно 2,5% , конъюнктивы , лимфатических узлов малого таза . Van Wyk АС. и соавт. сообщили о случае локализации карциномы Меркеля в анальном канале . Возможна локализация в молочной железе , слизистой оболочке щек и нижней губы , подчелюстной железе , наружном ухе (табл. 2).
Таблица 2 - Локализация карциномы Меркеля при постановке диагноза во включенных исследованиях
Автор публикации | Источник | Голова и шея, % | Верхние конечности, % | Туловище, % | Нижние конечности, % | Верхние и нижние конечности, % | Другое, % | Половые органы, % | Ягодицы, % |
Gauci ML. et al. | 43,9 | | | | 36,9-45 | 5-10 | 0,5 | | |
Eichorn FC. et al. | 100 | | | | | | | | |
Freeman MB. et al. | 47,6 | 26,2 | 10,7 | 15,5 | | | | | |
Shinogi T. et al. | 63,0 | 12,6 | 5,2 | 15,1 | | | 0,6 | 3,5 | |
Harms KL. et al. | 42,6 | 23,6 | 10,9 | 15,3 | | 7,5 | | | |
Santoro F. et al. | 35 | | 6 | | 46 | | | 13 | |
Liang E. et al. | 56,3 | 21,8 | 2,3 | 13,8 | | 4,6 | 1,1 | | |
Lewis CW. et al. | 27 | 21 | 9 | 18 | | | | 5 | |
Kukko H. et al. | 53 | 15 | 12 | 12 | | 4 | | | |
Ramachandran P. et al. | 43 | 24 | | 15 | | | | | |
Llombart B. et al. | 48,1 | 24,6 | | | | | | | |
Akaike G. et al. | 43 | 24 | 11 | 15 | | 9 | | | |
Xia YJ. et al. | 43 | | 9,8 | | 40,4 | 6,8 | | | |
Jaatinen J. et al. | 51,9 | | 12,6 | | 35,6 | | | | |
Moon IJ. et al. | 32,3 | 22,6 | 4,8 | 40,3 | | | | |
КМ быстро растут и рано метастазируют , смертность может достигать 65% . На основании анализа 9387 случаев КМ, Harms KL. и соавт. установили, что при первичном диагнозе у 65% пациентов выявляется локализованное заболевание , а региональные метастазы уже присутствуют примерно у 25-50% пациентов , и у 10% обнаруживаются отдаленные метастазы .
Iyer JG. и соавт. проанализировали 8044 случев КМ и установили, что размер опухоли коррелирует с метастазированием в региональные лимфатические узлы, так, для опухолей диаметром 0,5 см составляет 14%, 1,7 см − 25%, более 6 см – 36%.
Метастазы могут локализоваться в коже, лимфатических узлах, легких, надпочечниках, поджелудочной железе, печени, головном мозге , костях , а также почках, подкожной клетчатке, мышцах, редкие места метастазирования включают молочные железы, желудочно-кишечный тракт, яички, сердце, забрюшинное пространство и брюшину .
Процент пациентов, у которых к концу 1, 2 и 5 лет развились отдаленные метастазы КМ, составил 49%, 80% и 99% соответственно, также она имеет высокую склонность к рецидивированию . По мнению, Akaike T. и соавт. , примерно у 40% пациентов с КМ развивается рецидив заболевания, при этом у 20% развиваются отдаленные метастазы, как правило, в течение первых 2 лет после первоначального лечения.
По данным ряда авторов, отдаленные метастазы часто обнаруживали в отдаленных лимфатических узлах (41%), коже (25%), печени (23%), кости (21%), поджелудочной железе (8%) и легких (7%). Менее частые начальные отдаленные метастазы включали головной мозг (5%), брюшину/забрюшинное пространство (3%), кишечник (3%), надпочечники (2%), гонады (2%), селезенку (1%), почки (1%), сердце (<1%), чаще всего поражается правая сторона сердца, в частности правое предсердие
и ротовую полость (<1%) , .Выживаемость через 5 лет составляет 51% при местном заболевании, 35% при узловом заболевании и 14% при отдаленном заболевании
, , что подчеркивает агрессивный характер этой опухоли . Сообщалось о лучшем прогнозе у женщин и в более молодом возрасте . Xia YJ. И соавт. считают, что риск рецидива наиболее высок в течение первых 2-3 лет после первоначального диагноза, примерно у 40-50% пациентов развиваются узловые метастазы (не только региональные) и около 33% отдаленных метастазов.Liang E. и соавт. на основании исследования сделали вывод, что двух- и пятилетняя общая выживаемость у пациентов с КМ составила 53,9% и 32,8% соответственно, а рецидив был у 31% пациентов (85,2% локализованных, 48,1% отдаленных и 33,3% обоих). McEvoy AM. и соавт. сообщили, что у 618 пациентов, включенных в проспективное когортное исследование, частота рецидивов КM за 5 лет наблюдалась в 40% случаев. В свою очередь, Lee Y. и соавт. приводят данные, что общая и относительная 5-летняя выживаемость составляет 31% и 45% соответственно.
Из-за отсутствия специфических признаков и симптомов, диагностика КМ становится сложной задачей, поэтому в дополнение к стандартной гематоксилин-эозиновой гистопатологической оценке окрашивание специфическими иммуногистохимическими маркерами имеет важное значение в процессе диагностики , , . При использовании только оптической микроскопии риск ошибочного диагноза около 66% . Макроскопически КМ хорошо очерченная, некапсулированная, плотная и однородная опухоль
. По данным, Jaatinen J. и соавт. , опухолевые клетки проявляют обычные нейроэндокринноподобные признаки в 59% случаев, крупные в 25%, веретенообразные 14% и плеоморфные 2%, в 60% случаев наблюдался трабекулярный/органоидный характер роста, некроз был обнаружен в 83% опухолей.Все нейроэндокринные опухоли КM, мелкоклеточный рак легких и карциноидные опухоли имеют сходные гистопатологические признаки, характеризующиеся клетками малого и среднего размера с круглыми/овальными ядрами и скудной цитоплазмой, экспрессирующих нейроэндокринные и эпителиальные маркеры, синаптофизин, хромогранин-А, цитокератин 20 и нейрофиламенты
, , (рис. 1-6). Нейрофиламент является дополнительным чувствительным маркером, специфичным для КM, по сравнению с большинством других нейроэндокринных карцином, и экспрессируется в 79,7% случаев .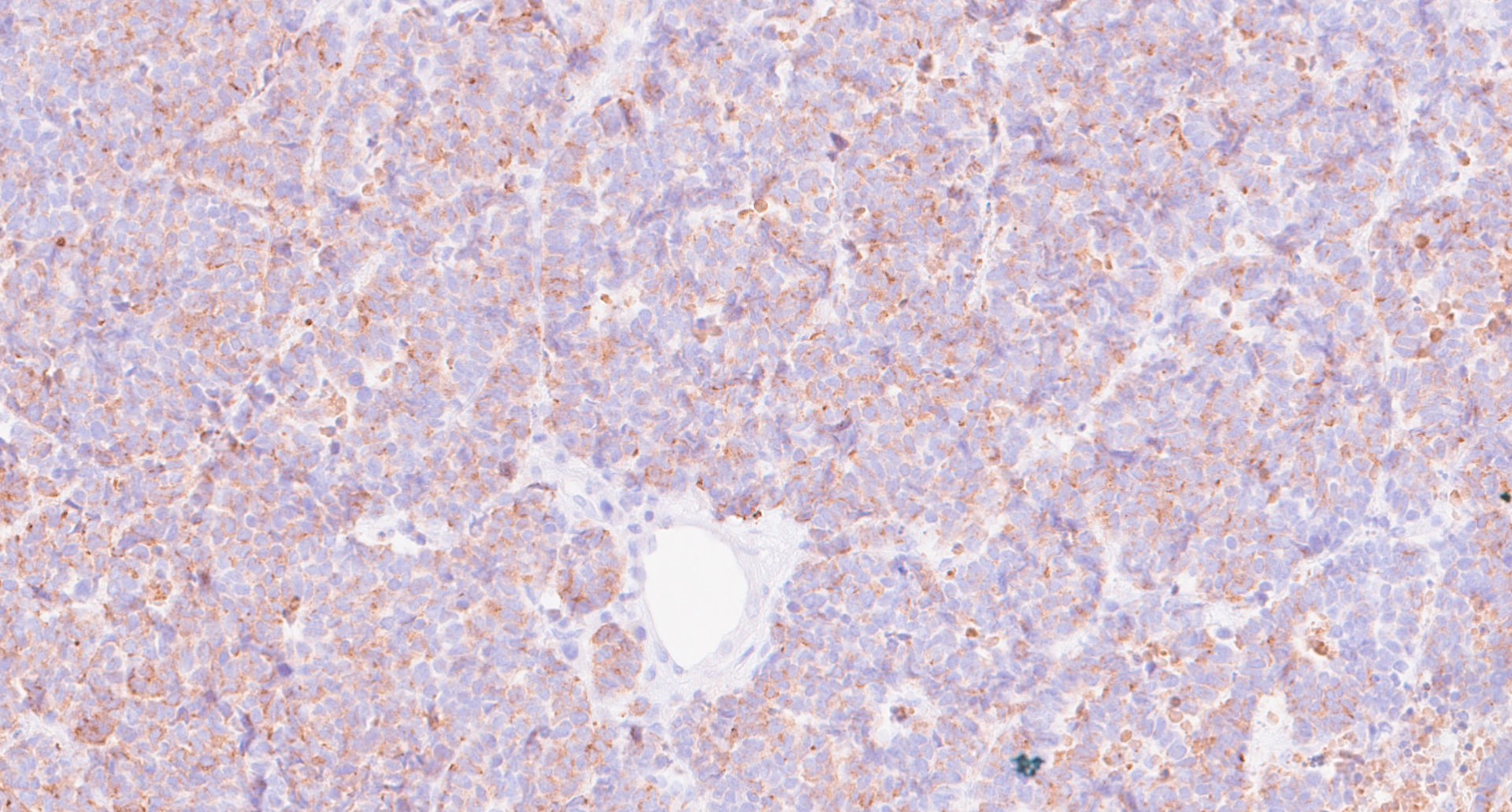
Рисунок 1 - Пациент: М, 1958 г. Новообразование кожи левой поясничной области
Примечание: при иммуногистохимическом исследовании опухоль демонстрирует характерный иммунофенотип: наблюдается; диффузная цитоплазматическая экспрессия нейроэндокринного маркера хромогранина А (увеличение х200)
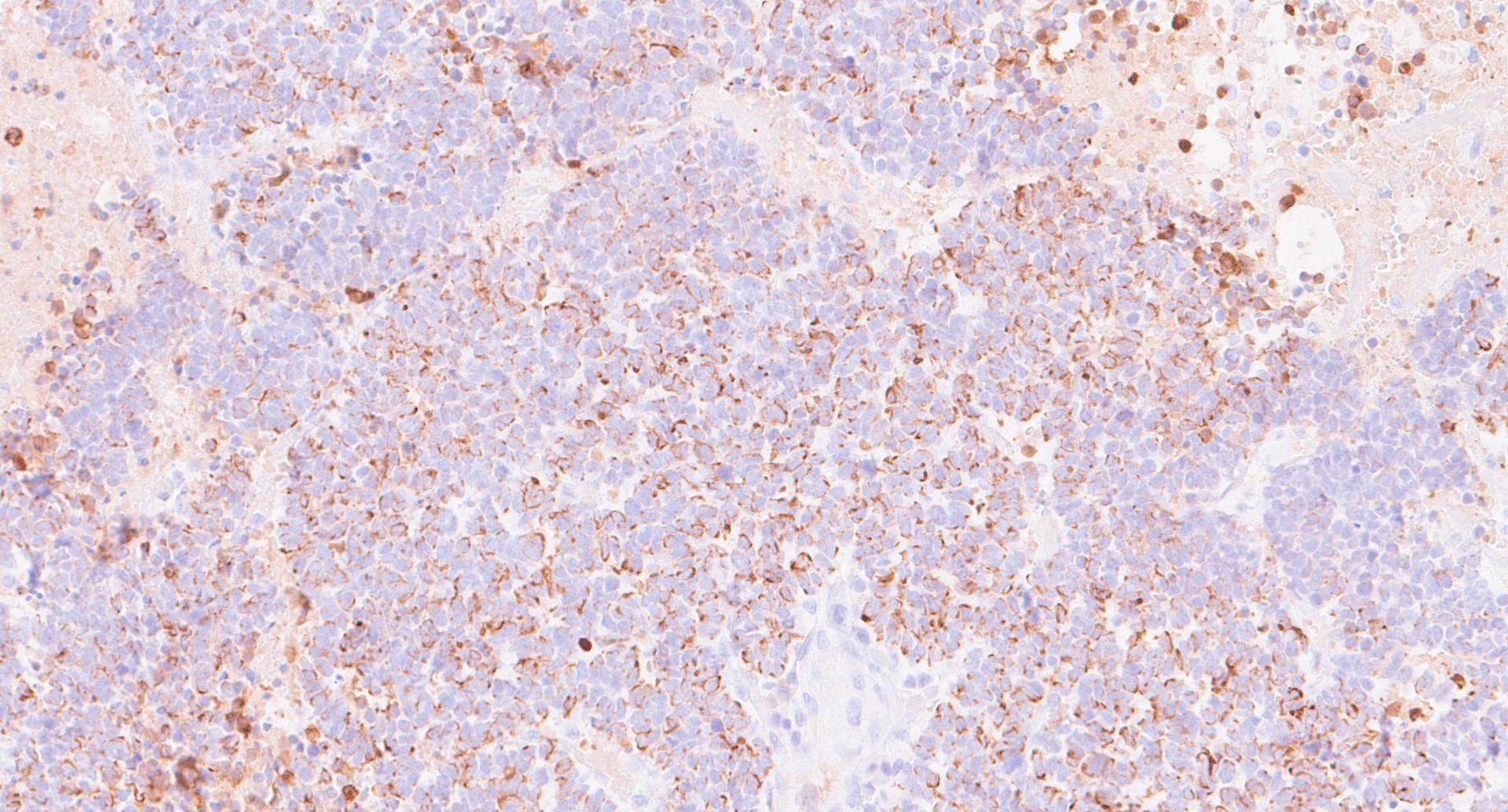
Рисунок 2 - Пациент: М, 1958 г. Новообразование кожи левой поясничной области
Примечание: наблюдается диффузная цитоплазматическая парануклеарная пятнистая экспрессия цитокератина 20 (увеличение х200)
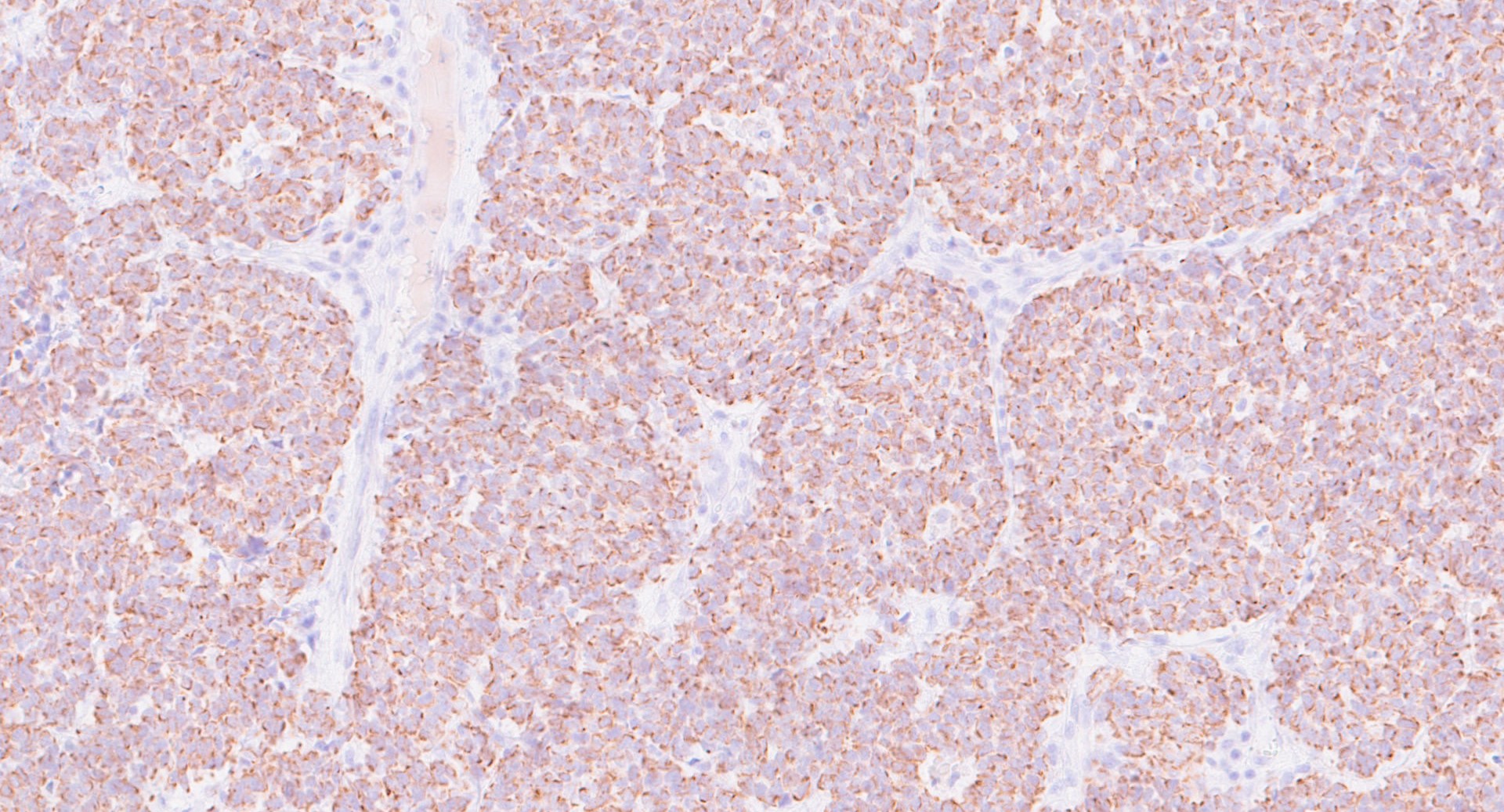
Рисунок 3 - Пациент: М, 1958 г. Новообразование кожи левой поясничной области
Примечание: наблюдается диффузная цитоплазматическая парануклеарная пятнистая экспрессия цитокератина AE1/AE3 (увеличение х200)
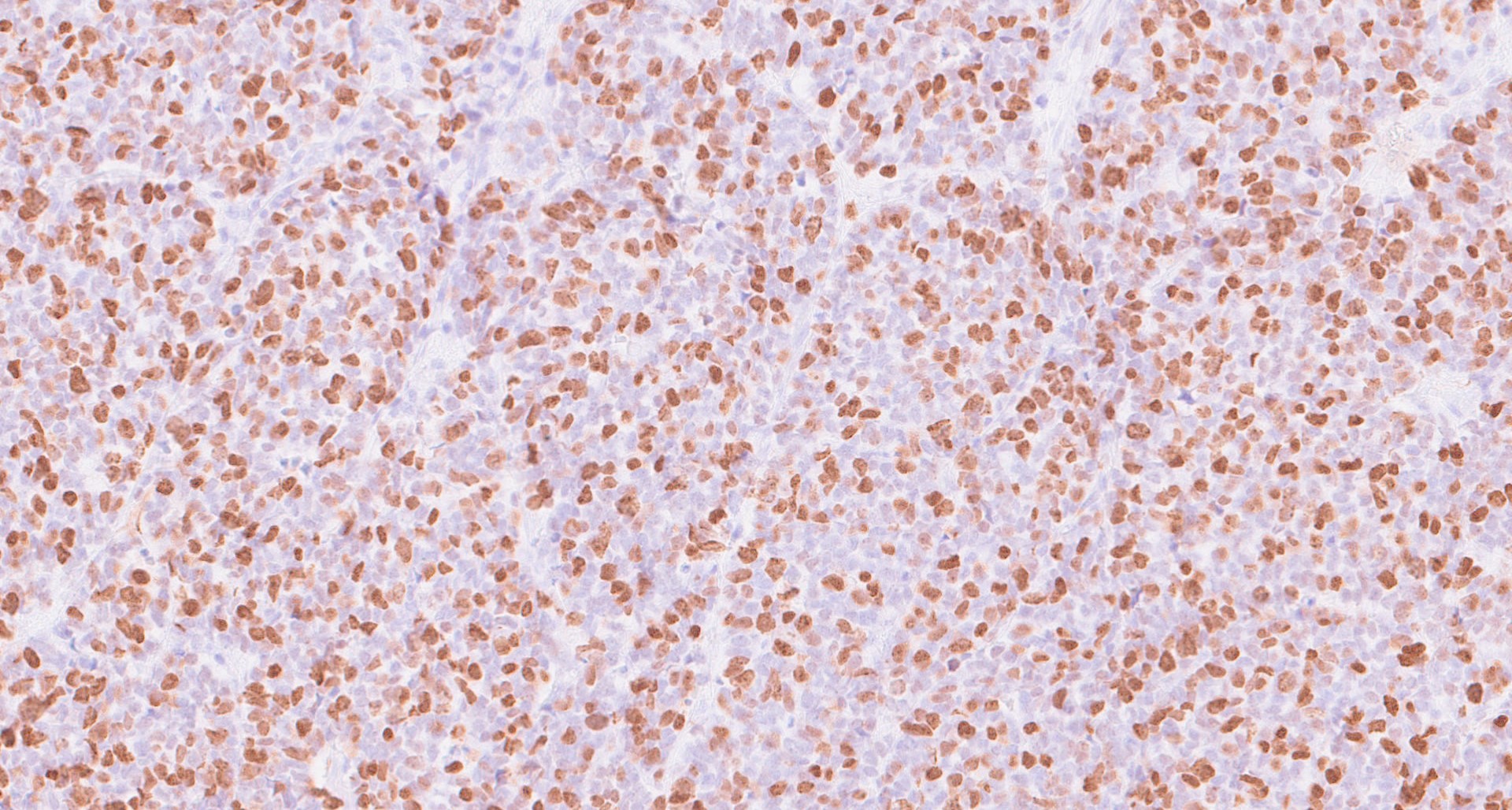
Рисунок 4 - Пациент: М, 1958 г. Новообразование кожи левой поясничной области
Примечание: наблюдается высокий индекс Ki67 (~ 90%) (увеличение х200)
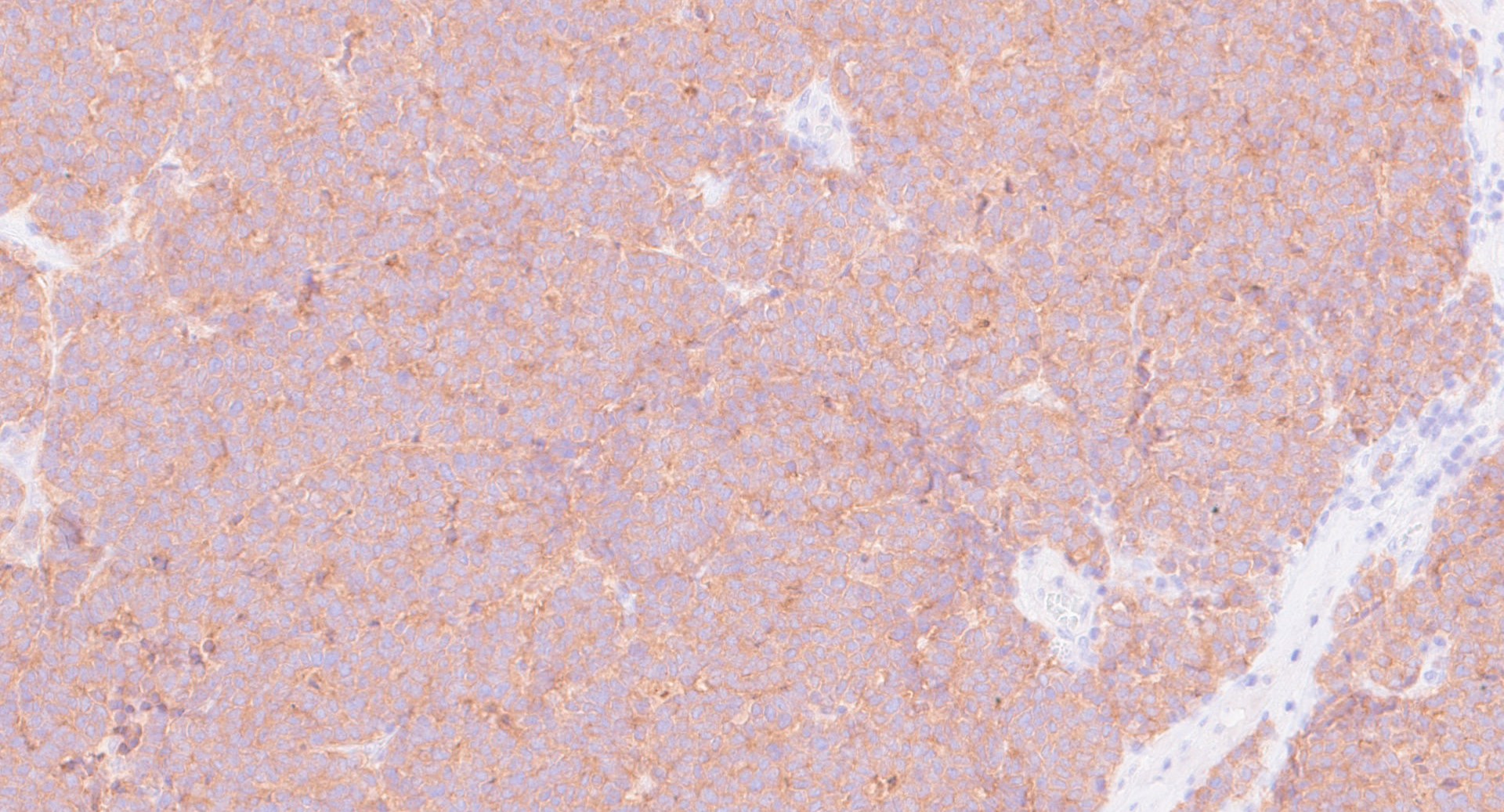
Рисунок 5 - Пациент: М, 1958 г. Новообразование кожи левой поясничной области
Примечание: наблюдается диффузная цитоплазматическая экспрессия нейроэндокринного маркера синаптофизина (увеличение х200)
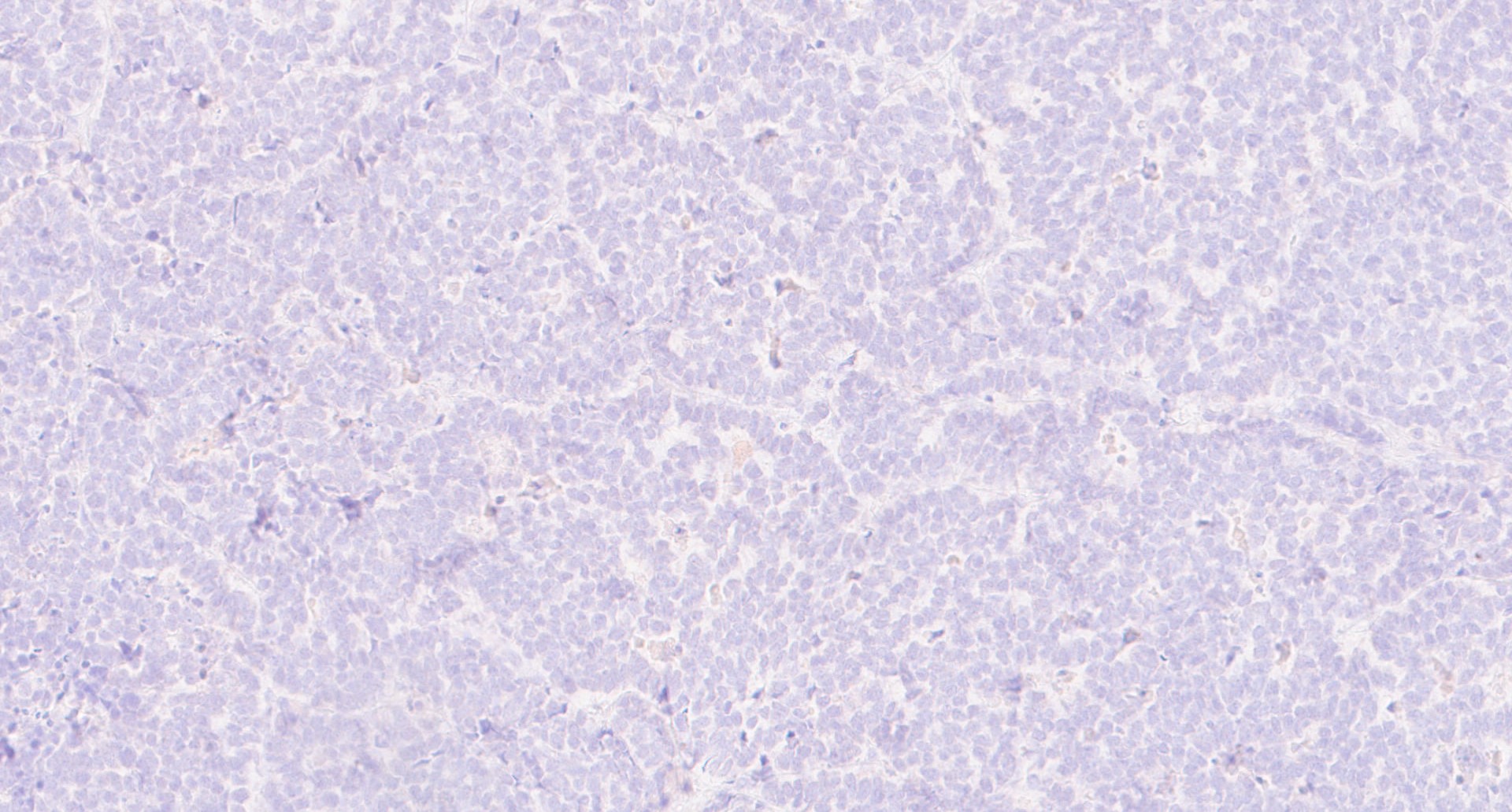
Рисунок 6 - Пациент: М, 1958 г. Новообразование кожи левой поясничной области
Примечание: наблюдается негативная реакция на TTF-1 (увеличение х200)
Передний край КM имеет инфильтративные или расширяющиеся границы, опухолевые клетки обычно сопровождаются воспалительным инфильтратом различной плотности лимфогистиоцитарного происхождения, также может присутствовать стромальный муцин. Опухолевые клетки КM расположены в виде пластинок, тяжей, трабекул и демонстрируют характерную нейроэндокринную цитоморфологию со скудной цитоплазмой и однородными ядрами округлой или овальной формы с мелкозернистым («соль и перец») хроматином и незаметными маленькими ядрышками (рис. 7). Характерно много митотических фигур и телец апоптоза , , . Высокое соотношение ядро-цитоплазма: цитоплазма придает синеватый или базалоидный вид при сканирующем увеличении , , , .
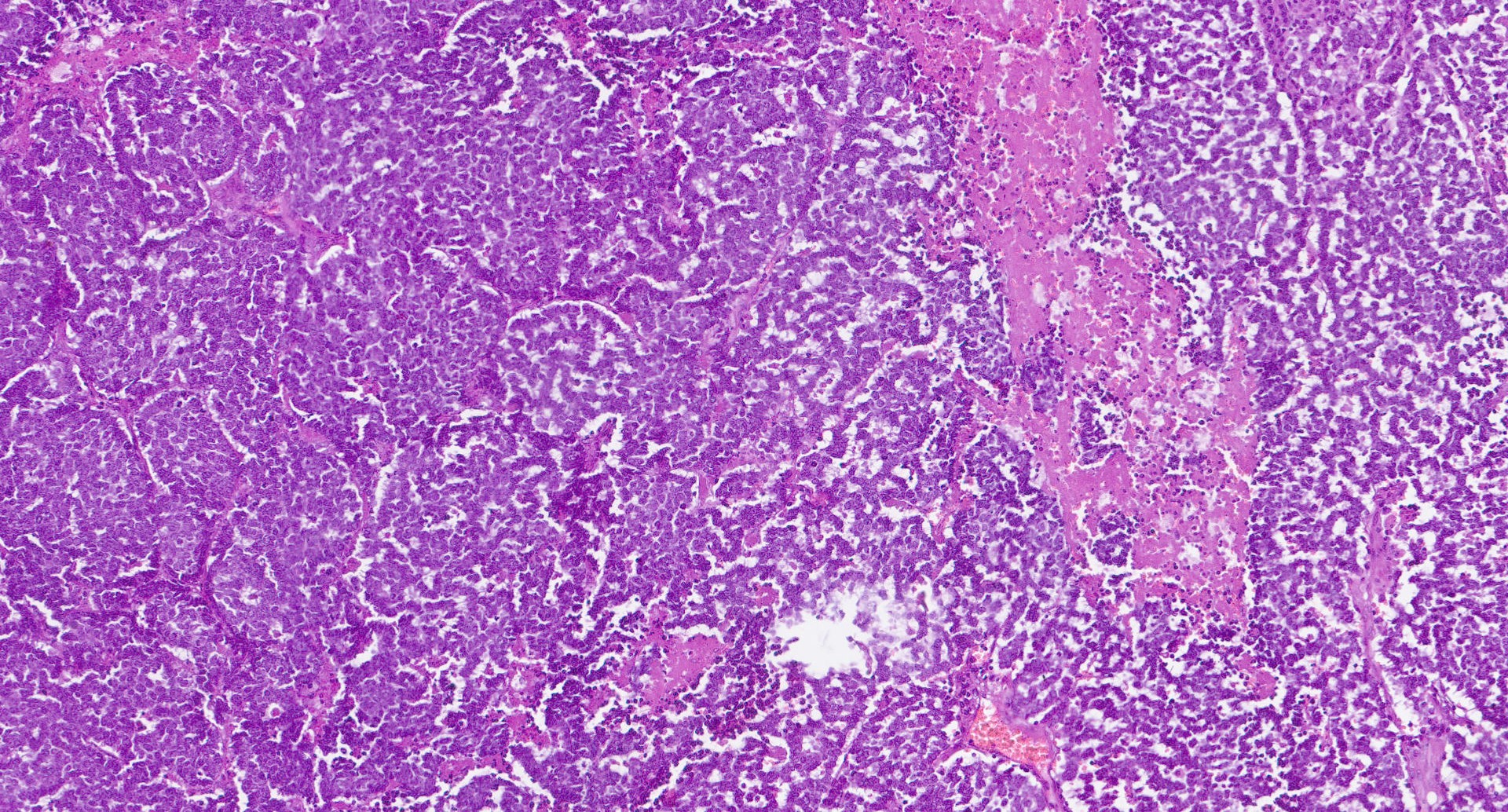
Рисунок 7 - Пациент: М, 1958 г. Новообразование кожи левой поясничной области
Примечание: опухоль солидно-трабекулярного строения состоит из мелких клеток с крупными гиперхромными ядрами, скудной цитоплазмой, высокой митотической активностью и полями некроза (окраска гематоксилин-эозин, увеличение: х100)
4. Заключение
Карцинома Меркеля – редкий, высокоагрессивный рак кожи, с высоким уровнем смертности, является сложной опухолью для клинической диагностики, поскольку она, как правило, протекает бессимптомно и не имеет патогномоничных клинических признаков и диагноз ставится с помощью биопсии и гистопатологического исследования.
Достижения в иммунологии и молекулярной генетике расширили понимание патофизиологии карциномы Меркеля. Из-за агрессивного поведения этой опухоли быстрая диагностика и определение стадии необходимы для лечения, поскольку длительное время ожидания связано с худшим клиническим исходом.
