Structure of morbidity and complications of labour and postpartum period in pregnant women with pre-eclampsia
Structure of morbidity and complications of labour and postpartum period in pregnant women with pre-eclampsia
Abstract
Pre-eclampsia is one of the leading causes of morbidity and mortality in women during pregnancy.
Despite the lack of understanding of the mechanisms and prevention of pre-eclampsia, this condition continues to be a major cause of life-threatening conditions for both the woman and her baby. This emphasizes the medical and social importance of the problem.
The aim of this study is to determine the incidence of pre-eclampsia during pregnancy and related complications, to compare maternal outcomes during pregnancy, labour and postpartum period in a retrospective analysis of the Perinatal Medical Centre of the Republic of Mordovia for the period 2020-2021.
Material and Methods: A retrospective study was conducted according to the data of the SBIH of RM "MRCCS", 50 delivery histories (accounting form №096/u) of women for the period of 2020 and 2021, hospitalized in the perinatal centre of the Republic of Mordovia, with the associated complication of pre-eclampsia were analysed.
Inclusion criteria were pregnancies with moderate to severe pre-eclampsia, based on the diagnostic criteria of the ROAG association. Statistical analysis was performed using the RAOG programme (IBM SPSS Statistics 20 version).
Research results: Our research has shown that women who are overweight and over 35 years of age have an increased risk of developing pre-eclampsia.
Conclusion: This emphasizes the importance of preparing women of reproductive age for future conception by making lifestyle changes, reducing body weight, managing chronic diseases and communicating the best age for motherhood.
1. Введение
У здоровых женщин беременность в основном протекает без функциональных и органических изменений, но под влиянием внешних и внутренних факторов могут возникать различные патологические процессы.
По данным Минздрава России, гипертензивные осложнения беременности занимают 4-е место в списке причин материнской смертности за последнее десятилетие .
Преэклампсия (ПЭ) – одна из основных причин материнской и перинатальной смертности во всем мире и составляет 4-6%.
Согласно ACOG (Американский колледж акушеров и гинекологов), преэклампсия определяется как осложнение беременности, родов и послеродового периода, характеризующееся повышением после 20-й недели беременности систолического артериального давления более 140 мм рт.ст. и/или диастолического артериального давления более 90 мм рт.ст., в сочетании с протеинурией более 0,3 г в сутки или более 0,3 г/л в 2 порциях мочи, взятых с интервалом в 6 часов. Если протеинурия отсутствует, наличие любого из следующих симптомов: тромбоцитопения (количество тромбоцитов менее 100 × 10^9/л); почечная недостаточность (уровень креатинин в сыворотке крови превышает 1,1 мг / дЛ или вдвое превышает исходное значение); функция печени (уровень более чем в 2 раза превышает верхнюю границу нормы); отек легких; нарушение центральной нервной системы (впервые возникшее, сильная головная боль, невосприимчивость к лекарствам без альтернативного диагноза или визуальных симптомов -scotomata).
В Российской Федерации (РФ) и Международном обществе по изучению гипертонии во время беременности (ISSHP) выделяют раннюю ПЭ (возникающую впервые до 34-й недели) и позднюю (после 34-й недели беременности).
Ранняя манифестация данной патологии встречается значительно реже, но в несколько раз повышает риск материнской и перинатальной смертности, и имеет более тяжелые неонатальные осложнения .
Согласно статистике в мировой практике преэклампсия чаще встречается при многоплодной беременности более 12%, чем при одноплодной беременности 6,5% .
В РФ преэклампсия делится на две основные формы: умеренную и тяжелую. Классификация зависит от уровня артериальной гипертензии (АГ), степени протеинурии, а также наличия различных нарушений, таких как дисфункция центральной нервной системы, проблемы с печенью и почками, а также плацентарные расстройства. Эти нарушения могут проявляться в виде головной боли, изменений зрения, болей в животе и других симптомов. Среди факторов риска, способствующих развитию преэклампсии, можно выделить несколько ключевых моментов. Во-первых, невынашивание беременности в анамнезе значительно увеличивает вероятность возникновения этого состояния. Хроническая артериальная гипертензия, присутствующая у женщины до беременности, также является важным предрасполагающим фактором. Гестационный сахарный диабет, который может развиться во время беременности, также повышает риск. Важно отметить, что если у женщины уже была преэклампсия в предыдущей беременности, вероятность ее повторного возникновения возрастает. Индекс массы тела (ИМТ) более 30 кг/м² указывает на ожирение, что также связано с повышенным риском. Возраст матери старше 35 лет является еще одним значимым фактором, поскольку с возрастом увеличивается вероятность различных осложнений. Кроме того, беременность, достигнутая с помощью вспомогательных репродуктивных технологий, может быть связана с повышенным риском развития преэклампсии. Женщины с определенными заболеваниями, такими как тромбофилия, системная красная волчанка и антифосфолипидный синдром, также находятся в группе риска. Эти состояния могут нарушать нормальное течение беременности и влиять на здоровье как матери, так и ребенка. Преэклампсия требует внимательного мониторинга и, в некоторых случаях, может потребовать госпитализации для контроля состояния женщины и плода. Лечение может включать медикаментозную терапию для снижения АГ и, в случае тяжелых форм, может потребоваться досрочное родоразрешение. Важно, чтобы женщины, находящиеся в группе риска, регулярно проходили медицинские осмотры и следили за своим состоянием в течение всей беременности .
На сегодняшний день патогенез ПЭ до конца не установлен, но существуют возможные теории, которые связывают патофизиологию с хронической маточно-плацентарной ишемией, с нарушением инвазии трофобласта, незавершенной трансформацией спиральных артерий, иммунной дезадаптацией, повышением уровня маркеров эндотелиальной дисфункции и дисбаланс ангиогенных факторов, генетические факторы, высокий ИМТ матери .
Самая распространенная теория заключается в аномальном развитии сосудистой сети плаценты на ранних сроках беременности из-за нарушенной дифференцировки трофобласта и инвазии. Вследствие этого возникает аномальное ремоделирование спиральных артерий, что приводит к снижению маточного кровотока, а далее снижению перфузии плаценты, гипоксии и ишемии. В результате чего происходит высвобождение антиангиогенных факторов в кровоток матери, дисбаланс между сосудосуживающими и сосудорасширяющими факторами. Это приводит к увеличению растворимой fms‐подобной тирозинкиназы‐1 (sFlt‐1), антиангиогенного белка, который является одним из наиболее известных факторов в патофизиологии преэклампсии .
Неонатальные исходы включают асфиксию, внутрижелудочковые кровоизлияния, некротизирующий энтероколит, неонатальный сепсис, 5-минутный балл по шкале Апгар менее 7 и неонатальную смерть .
Многие осложнения беременности (задержка роста плода, маловодие, отслойка плаценты, риск преждевременных родов) по отношению к снижению маточно-плацентарного кровотока возникают вторично из-за недостаточной трансформации спиральных артерий .
У плода с преэклампсией дисбаланс ангиогенных и воспалительных факторов нарушать регуляцию и развитие легочных сосудов и альвеол, увеличивая риск тяжелого респираторного дистресс-синдрома и неонатальных пневмоний .
Патофизиологические процессы преэклампсии, включая окислительный стресс и воспаление, оказывают непосредственное влияние на кровообращение матери, плаценты и плода, что подвергает мозг плода воздействию вредных факторов, отрицательное влияющие на нейроны .
Также есть исследования, подтверждающие задержку когнитивных функций в детском возрасте и такие заболеваний, как ожирение, сахарный диабет второго типа, инсульт, ишемическая болезнь сердца во взрослом возрасте у людей, у которых наблюдалась задержка роста плода .
Исходы у беременных с преэклампсией могут включать отслойку плаценты, хориоамнионит, синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), послеродовый тромбоз, эмболия, гистерэктомия, послеродовое переливание крови, отек легких послеродовый эндометрит, так и материнская смерть .
Отек легких чаще всего развивает в послеродовом периоде патогенетический механизм, которого связывают с увеличением гидростатического давления в малом круге кровообращения, увеличения проницаемости капиллярной стенки и существенное сужение онкотического давления плазмы вследствие протеинурии (гипоальбуминемии), а также применения кристаллоидных растворов для восполнения кровопотери. В результате данных процессов жидкая часть крови может пропотевать в просвет альвеол .
Вследствие разрыва децидуальной артерии происходит преждевременная отслойка плаценты. У женщин, перенесших данное осложнение, риск развития ишемической болезни сердца (ИБС) и инсульта в 2 раза выше в сравнении с женщинами с нормально протекающими беременностями .
Преэклампсия может спровоцировать довольно редкое, но тяжелое осложнение, как отслойку сетчатки. Отслойка чаще всего сопровождается потерей зрения. Во время беременности возникают физиологические изменения глазного давления из-за формирования маточно-плацентарного кровообращения, и вызывает дефицит кровообращения органов зрения .
Отсроченные последствия этого состояния значительно увеличивают риск развития серьезных сердечно-сосудистых заболеваний на протяжении всей последующей жизни. У женщин, перенесших преэклампсию, в несколько раз возрастает вероятность инфаркта миокарда (инфаркт сердечной мышцы), инсульта (нарушения мозгового кровообращения), ИБС, а также заболеваний периферических артерий, приводящих к хронической ишемии конечностей. Эти риски связаны с эндотелиальной дисфункцией – повреждением внутренней оболочки сосудов, которая развивается ещё во время беременности и сохраняется длительное время. Поврежденные сосуды становятся более склонными к образованию тромбов, сужению просвета и, как следствие, к снижению кровоснабжения органов .
Многочисленные исследования, в том числе ретроспективные анализы данных больших групп пациенток, подтверждают эту взаимосвязь. Например, десятилетнее наблюдение за женщинами с тяжелой преэклампсией в анамнезе показало существенно более высокую частоту госпитализаций по поводу венозной тромбоэмболии (ВТЭ), включающей тромбоз глубоких вен и легочную эмболию – крайне опасные состояния, которые могут привести к летальному исходу. Риск ВТЭ связан с гиперкоагуляцией (повышенной свертываемостью крови), типичной для преэклампсии, и повреждением эндотелия сосудов. Одним из наиболее тяжелых проявлений преэклампсии является HELLP-синдром, опасное состояние, требующее немедленной медицинской помощи. Аббревиатура HELLP расшифровывается как: гемолиз (разрушение красных кровяных телец), повышение уровня печеночных ферментов (маркеры повреждения печени) и тромбоцитопения (снижение количества тромбоцитов в крови, что повышает риск кровотечений).
Патогенез данного осложнения схож с механизмами развития преэклампсии, но до сих пор изучается. Причины синдрома объясняются аномальным тонусом сосудов и нарушением коагуляции. Микрососудистые повреждения эндотелия приводят к внутрисосудистой активации тромбоцитов, затем высвобождается тромбоксан А и серотонин, происходит еще больший вазоспазм и дальнейшая агрегация тромбоцитов и повреждение эндотелия.
Клиническая картина жалоб затрудняет точную постановку синдрома. К ним относят недомогание, боль в эпигастрии, тошнота и рвота, головная боль. Из диагностический критерием выделяют гемолиз, повышенные уровень ферментов печени и низкое количество тромбоцитов.
В настоящее время в качестве ранней профилактики преэклампсии используют низкие дозы аспирина в дозе 100 мг с 12 до 20 недели гестации, но результаты эффективности не однозначны .
После установления диагноза преэклампсии подход к ведению зависит от гестационного возраста, тяжести симптомов и благополучия матери и плода. Для женщин с легкой преэклампсией и ближним сроком беременности до родов может быть достаточным тщательный мониторинг артериального давления и состояния плода. Однако для пациентов с тяжелой преэклампсией или преэклампсией на более ранних сроках беременности часто необходима госпитализация и более интенсивное лечение. Это может включать антигипертензивную терапию для контроля артериального давления, сульфат магния для профилактики судорог, кортикостероиды для созревания легких плода и тщательное наблюдение за плодом.
В случаях тяжелой преэклампсии или ухудшения состояния матери или плода окончательным лечением являются срочные роды. Однако время и способ родоразрешения должны быть тщательно продуманы, чтобы сбалансировать риски недоношенности и риски, связанные с продолжающейся плацентарной недостаточностью и осложнениями у матери. В некоторых случаях может оказаться целесообразным выжидательное ведение с тщательным наблюдением, чтобы обеспечить созревание плода и минимизировать риски для матери и плода .
1.1. Цель исследования
Целью данного исследования является определить частоту развития преэклампсии во время беременности и связанных с ней осложнений, сравнить материнские исходы во время беременности, родах и послеродовом периоде по ретроспективному анализу ПМЦ республике Мордовии за период 2020-2021 года.
1.2. Материалы и методы
Было проведено ретроспективное исследование по данным ГБУЗ РМ «МРЦКБ», проанализировано 50 историй родов (учетная форма №096/у) женщин за период 2020 и 2021 годов, госпитализированных в перинатальный центр Республики Мордовия, с присоединившимся осложнением – преэклампсия.
Критериями включения были случаи беременности с присоединившимся осложнением преэклампсия умеренной и тяжелой степени, на основании диагностических критериев ассоциации РОАГ. Статистический анализ проводился с помощью программы «SPSS» (версия IBM SPSS Statistics 20).
2. Результаты и обсуждения
В результате анализа истории родов 50 женщин было выявлено, что частота развития умеренной преэклампсии (80% – 40 женщин) преобладает над встречаемостью тяжелой преэклампсии (20% – 10 женщин).
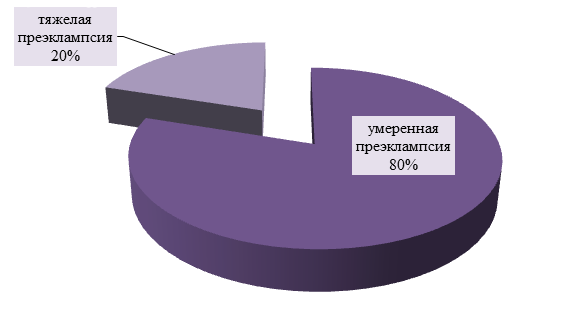
Рисунок 1 - Частота развития преэклампсии по степени тяжести
Ранняя преэклампсия (с дебютом до 34 недель беременности) выявлена у 6 беременных, что составило 12% от общего числа анализируемых женщин, поздняя преэклампсия (с дебютом после 34 недель беременности) – у 44 женщин (88%). По данным нашего исследования, поздняя преэклампсия отмечается больше, чем в половине случаев, что совпадает с другими подобными анализами.
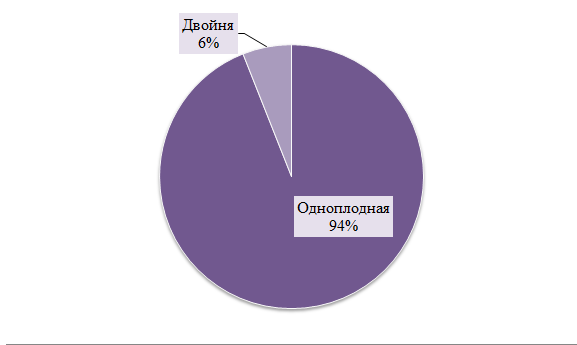
Рисунок 2 - Частота развития преэклампсии при одноплодной и многоплодной беременности
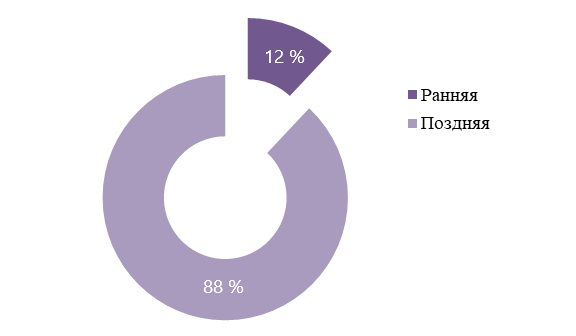
Рисунок 3 - Частота встречаемости преэклампсии в зависимости от времени возникновения
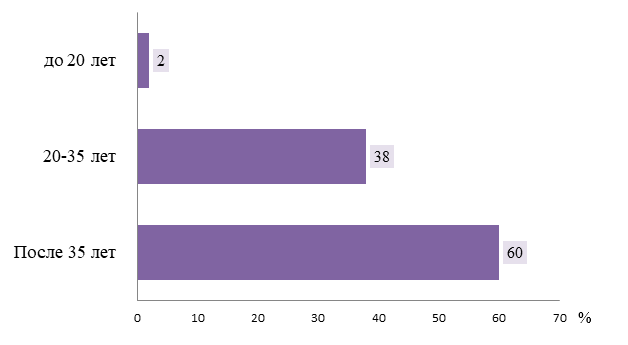
Рисунок 4 - Связь возраста и развития преэклампсии
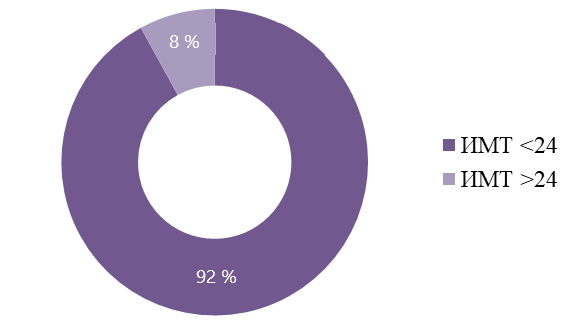
Рисунок 5 - Связь массы тела и преэклампсии
Преэклампсия ассоциирована с осложнениями беременности со стороны матери и плода. Акушерские и плодовые патологии женщин, которые участвовали в исследовании, представлены в диаграмме ниже.
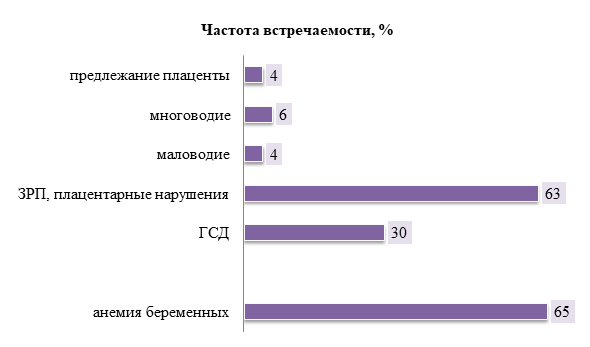
Рисунок 6 - Акушерские осложнения при преэклампсии
При преэклампсии основными факторами, влияющими на выбор родоразрешения, являлись состояние плода и матери.
Выявлено, что 30% беременных – 15 женщин были родоразрешены оперативным путем, из которых 20% – 10 женщин были с тяжелой преэклампсией и прооперированы экстренно, а 10% – 5 женщин были прооперированы в связи с рубцом на матке в плановом порядке. Соответственно, естественным путем родоразрешились 70% беременных – 35 женщин.
Досрочно (до 37,6 недели гестации) были родоразрешены 22% беременных – 11 женщин, из которых 10 женщин – 20% беременных были с тяжелой преэклампсией, и 1 беременная с ранним излитием околоплодных вод.
По нашему анализу было выявлено, что чаще всего досрочно и оперативным путем были родоразрешены беременные с тяжелой преэклампсией.
У беременных возникли осложнения в родах, такие как дискоординация родовой деятельности (4% – 2 женщины), слабость родовой деятельности (30%-15 женщин), преждевременное излитие околоплодных вод (20% – 10 женщин).
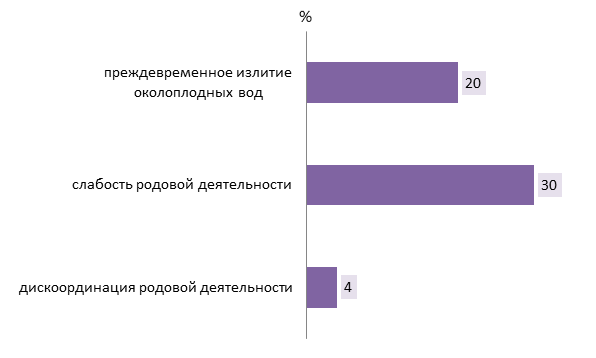
Рисунок 7 - Осложнения в родах при преэклампсии
У 7 женщин сохранялись повышенные значения АД, которые корригировались гипотензивными препаратами быстрого действия (нифедипин 20-40 мг 2 раза в день внутрь).
Ранее послеродовое гипотоническое кровотечение купировалось приемом простагландина (мизопростол).
Данное исследование имеет свои сильные и слабые стороны. С точки зрения сильных сторон, это было исследование с использованием Международных стандартов диагностики и современных данных о патофизиологии преэклампсии. К другим преимуществам исследования стоит отнести то, что были оценены осложнения со стороны матери, патогенетически связанные с преэклампсией умеренной и тяжелой степени, согласно Международному Дельфийскому Консенсусу (с поправками 2011 года). В то же время наше исследование имело и ряд ограничений. Основным ограничением нашего исследования является его ретроспективный дизайн.
3. Заключение
Проблема преэклампсии является чрезвычайно актуальной в акушерской практике и влечет за собой серьезные последствия течения беременности и жизнеугрожающие состояния для матери и плода.
Как мы выяснили женщины с избыточной массой тела, а также возрастом, старше 35 лет, имели большую предрасположенность к возникновению преэклампсии. Это подтверждает необходимость заблаговременно готовить женщин репродуктивного возраста к предполагаемому зачатию, в том числе модификации образа жизни, снижению веса, лечению хронический сопутствующих заболеваний, и осведомить об оптимальном возрасте для материнства.
Наиболее частыми осложнениями беременности явились ГСД, ЗРП, токсикозы первой половины беременности, анемия.
При преэклампсии, особенно, тяжелого течения увеличивается частота оперативных родоразрешений, в том числе и экстренно. Также преэклампсия ассоциируется с преждевременными родами и плацентарными нарушениями.
Согласно результатам нашего исследования, у некоторых беременных с преэклампсией осложнения остаются и в послеродовом периоде.
