METABOLIC DISORDERS AT A BILE STONE DISEASE IN CHILDREN
Харитонова Л. А.1 , Потапова Е. А.2
1Доктор медицинских наук, профессор, 2ассистент, Российский национальный исследовательский медицинский университет имени Н. И. Пирогова
ОБМЕННЫЕ НАРУШЕНИЯ ПРИ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ У ДЕТЕЙ
Аннотация
В статье «Обменные нарушения при желчнокаменной болезни у детей» на основании проведенных собственных исследований выявлены изменения липидного обмена у детей с холелитиазом, характерные для метаболического синдрома. Показана взаимосвязь между показателями липидного обмена и массой тела у детей с желчнокаменной болезнью. Однако выявлено, что степень нарушения углеводного обмена не зависит от индекса массы тела, что позволило утверждать, что ожирение не всегда является маркером метаболического синдрома.
Ключевые слова: желчнокаменная болезнь, метаболический синдром, дети, ожирение.
Kharitonova L. A. 1, Potapova E. A. 2
1Doctor of medical Sciences, Professor, 2the assistant, the Russian national medical research University named after N. I. Pirogov
METABOLIC DISORDERS AT A BILE STONE DISEASE IN CHILDREN
Abstract
In the article «Metabolic disorders at a bile stone disease in children» on the basis of own researches revealed changes of lipid metabolism in children with biliary disease, characteristic metabolic syndrome. The interrelation between the indices of lipid metabolism and body mass in children with cholelithiasis. However, the degree of disorders of carbohydrate metabolism did not depend on body mass index. The obtained data allow to assert that obesity is not always a marker of the metabolic syndrome.
Keywords: gallstone disease, metabolic syndrome, children obesity.
Желчнокаменная болезнь (ЖКБ) – болезнь современного цивилизованного общества, которая перестала быть казуистикой в детском возрасте и становится медико-социальной проблемой, вследствие своего хронического рецидивирующего течения, развития тяжелых осложнений, снижения качества жизни и социальной адаптации детей [6]. Рост частоты ЖКБ в детском возрасте обусловлен характером питания, гиподинамией, экологическим неблагополучием окружающей среды и др.
Известно, что ЖКБ сопровождается нарушением липидного обмена с повышением в сыворотке крови общего холестерина (ОХ), липопротеидов низкой (ЛПНП) и очень низкой (ЛПОНП) плотности, а также белковых фракций, в частности β – лактоглобулина [1]. По литературным данным в 88 % случаев дислипидемия сопутствует инсулинорезистетности (ИР) [2]. Комплекс метаболических нарушений, в основе которого лежат дислипидемия, ИР, компенсаторная гиперинсулинемия входит в понятие метаболического синдрома (МС) [3]. Клинико-социальная значимость МС определяется степенью прогрессирования таких заболеваний как абдоминально-висцеральное ожирение, гипергликемия, гиперинсулинемия, сахарный диабет II типа, атеросклероз, артериальная гипертензия (АГ), ишемическая болезнь сердца (ИБС) и цереброваскулярные заболевания. Метаболический синдром ассоциируется с субклиническим поражением жизненно важных органов. Это проявляется в снижении фильтрационной функции почек, микроальбуминурии, повышении жесткости артерий, гипертрофии миокарда левого желудочка, диастолической дисфункции, увеличении размеров полости левого желудочка, утолщении стенки сонной артерии, причем многие из этих нарушений проявляются независимо от наличия артериальной гипертензии. Частота встречаемости ИР, играющей, по современным представлениям, ключевую роль в развитии МС, у детей не изучена. Значительно различаются сведения о распространенности МС среди детей с ожирением – от 16% до 62%. Для диагностики МС у детей и подростков предлагались и предлагаются различные дефиниции. Но после принятия в 2006 г. Международной диабетической ассоциацией (IDF) Консенсуса по определению МС у взрослых, рабочая группа под руководством Zimmet P. (2007) представила аналогичные диагностические критерии для детей и подростков [4].
Между тем, в последние годы отмечается стремительный рост распространенности ожирения, приводящий к существенному увеличению числа детей и подростков, имеющих признаки ИР и риск развития метаболических нарушений [5].
Одной из причин формирования МС в настоящее время считают ЖКБ. Это обусловлено общностью обменных нарушений липидов, достаточно частой манифестацией сахарного диабета, как I, так и II типа. В связи с этим изучение нарушений липидного обмена у детей с ЖКБ представляет особый интерес.
Цель исследования
Изучить состояние липидного обмена и определить взаимосвязь этих изменений с формированием МС у детей с ЖКБ.
Материалы и методы исследования
Под наблюдением находилось 61 ребенок с ЖКБ в возрасте от рождения до 15 лет, из них мальчиков было 30, девочек – 31.
Всем детям осуществлялись биохимические исследования сыворотки крови с определением общего белка, альбуминов, мочевины, креатинина, ОХ и его фракций ЛПНП, ЛПОНП, липопротеидов высокой плотности (ЛПВП), триглицеридов (ТГ), билирубина и его фракций, аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), α-амилазы, панкреатической амилазы, щелочной фосфатазы (ЩФ), глюкозы, С – пептида, инсулина. Рассчитывались индекс атерогенности (КА) и инсулинорезистентности (НОМА).
Статистическая обработка проводилась с использованием пакета «Statistica 6.0». Различия среднеарифметических величин считали достоверными при р <0,05. При проведении корреляционного анализа рассчитывали соответствующие коэффициенты, достоверными считали результаты при р < 0,05.
Результаты исследования и их обсуждение
Среди наблюдаемых детей преобладали дети раннего и пубертатного возрастов (17 – 27,8% и 19 – 31,2% соответственно). При этом в обеих возрастных группах мальчики встречались в 2 раза чаще девочек (11 – 18,0% и 6- 9,8%; 12 – 19,7% и 7 - 11,5% соответственно). В возрасте с 4 до 7 и с 8 до11 лет преобладали девочки (7 – 11,5% и 11 – 18,0% соответственно) (рис.1).
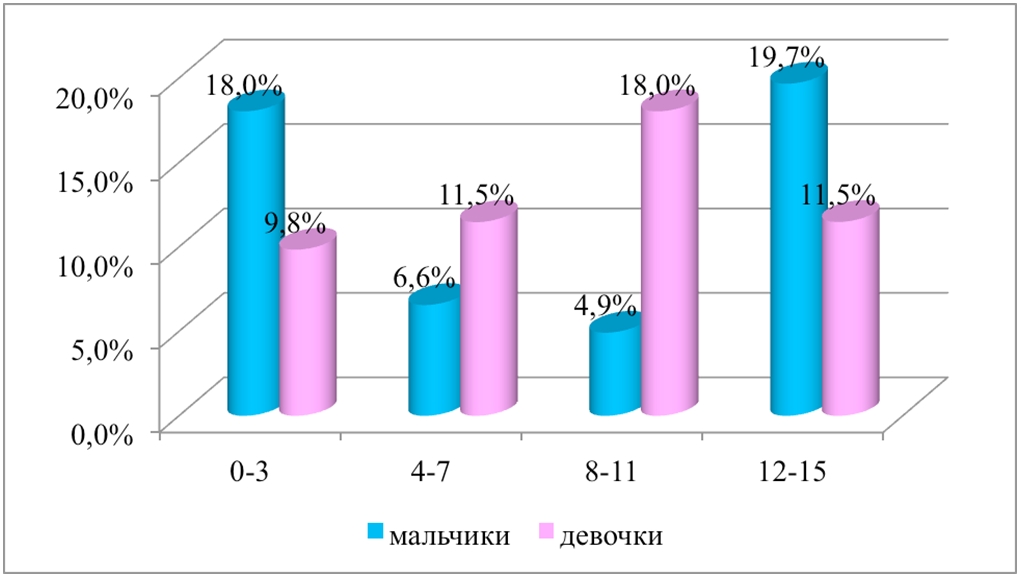
Рис. 1 - Распределение детей с желчнокаменной болезнью по полу и возрасту, (n =61), %
Среди наблюдаемых детей 33 (82,5%) ребенка имели избыточную массу тела, 1 (2,5%) ребенок - недостаточную массу тела и только 6 (15,0%) детей нормальную массу тела. У детей, имеющих избыточную массу тела, практически во всех возрастных группах преобладали девочки, кроме детей от 12 до 15 лет, где мальчики встречались в 3 раза чаще девочек (12 – 70,6% и 4 - 23,5% соответственно) (табл. 1).
Таблица 1 - Масса тела у детей с желчнокаменной болезнью в зависимости от пола и возраста (n = 40), %
| Масса тела | 0-3 | 4-7 | 8-11 | 12-15 | ВСЕГО | ||||||
| N | % | N | % | N | % | N | % | N | % | ||
| Нормальная | м | 2 | 50,0 | 1 | 12,5 | - | - | - | - | 3 | 7,5 |
| д | - | - | 2 | 25,0 | - | - | 1 | 5,9 | 3 | 7,5 | |
| Снижена | м | - | - | 1 | 12,5 | - | - | - | - | 1 | 2,5 |
| д | - | - | - | - | - | - | - | - | - | - | |
| Избыточная | м | - | - | 1 | 12,5 | 2 | 18,2 | 12 | 70,6 | 15 | 37,5 |
| д | 2 | 50,0 | 3 | 37,5 | 9 | 81,8 | 4 | 23,5 | 18 | 45,0 | |
| ИТОГО | м | 2 | 50,0 | 3 | 37,5 | 2 | 18,2 | 12 | 70,6 | 19 | 47,5 |
| д | 2 | 50,0 | 5 | 62,5 | 9 | 81,8 | 5 | 29,4 | 21 | 52,5 | |
| 4 | 100 | 8 | 100 | 11 | 100 | 17 | 100 | 40 | 100 | ||
| Примечание: м – мальчики; д – девочки | |||||||||||
Обращали на себя внимание особенности физического развития детей. Так, 26 (66,6%) детей имели выше среднего, высокий и очень высокий уровень физического развития (> 75 центилей, тогда как 9 (23,1%) детей имели средний уровень физического развития (25 - 75 центилей) и только у 4 (10,3%) детей уровень физического развития был ниже среднего (< 25 центилей).
Были выявлены нарушения липидного обмена, сопровождающиеся повышением уровня ОХ, ЛПНП, ЛПОНП и снижением ЛПВП у большинства детей во всех возрастных группах. При этом наиболее значимые нарушения определялись у детей в возрасте от рождения до 3 лет (p<0,02) и у подростков (p<0,01), (табл. 2).
Таблица 2 - Частота изменений липидного обмена в зависимости от возраста, (n = 42), %
| 0-3 n=13 | 4-7 n=9 | 8-11 n=11 | 12-15 n=9 | ВСЕГО n=42 | |||||||
| N | % | N | % | N | % | N | % | N | % | ||
| ОХ | N | 3 | 23,1 | 5 | 55,6 | 3 | 27,3 | 2 | 22,2 | 13 | 31,0 |
| ↓ | - | - | - | - | - | - | - | - | - | - | |
| ↑ | 10 | 76,9 | 4 | 44,4 | 8 | 72,7 | 7 | 77,8 | 29 | 69,0 | |
| ИТОГО | 13 | 100 | 9 | 100 | 11 | 100 | 9 | 100 | 42 | 100 | |
| ТГ | N | 10 | 76,9 | 9 | 100 | 8 | 72,7 | 6 | 66,7 | 33 | 78,6 |
| ↓ | - | - | - | - | - | - | - | - | - | - | |
| ↑ | 3 | 23,1 | - | - | 3 | 27,3 | 3 | 33,3 | 9 | 21,4 | |
| ИТОГО | 13 | 100 | 9 | 100 | 11 | 100 | 9 | 100 | 42 | 100 | |
| ЛПВП | N | 4 | 30,8 | 5 | 55,6 | 5 | 45,5 | 4 | 44,4 | 18 | 42,9 |
| ↓ | - | - | 4 | 44,4 | 6 | 54,5 | 5 | 55,6 | 15 | 35,7 | |
| ↑ | 9 | 69,2 | - | - | - | - | - | - | 9 | 21,4 | |
| ИТОГО | 13 | 100 | 9 | 100 | 11 | 100 | 9 | 100 | 42 | 100 | |
| ЛПНП | N | 3 | 23,1 | 1 | 11,1 | 3 | 27,3 | 1 | 11,1 | 8 | 19,0 |
| ↓ | - | - | - | - | - | - | - | - | - | - | |
| ↑ | 10 | 76,9 | 8 | 88,9 | 8 | 72,7 | 8 | 88,9 | 34 | 81,0 | |
| ИТОГО | 13 | 100 | 9 | 100 | 11 | 100 | 9 | 100 | 42 | 100 | |
| ЛПОНП | N | 5 | 38,5 | 6 | 66,7 | 6 | 54,5 | 2 | 22,2 | 19 | 45,2 |
| ↓ | - | - | - | - | - | - | - | - | - | - | |
| ↑ | 8 | 61,5 | 3 | 33,3 | 5 | 45,5 | 7 | 77,8 | 23 | 54,8 | |
| ИТОГО | 13 | 100 | 9 | 100 | 11 | 100 | 9 | 100 | 42 | 100 | |
| КА | N | 9 | 69,2 | 8 | 88,9 | 8 | 72,7 | 3 | 33,3 | 28 | 66,7 |
| ↓ | - | - | - | - | - | - | - | - | - | - | |
| ↑ | 4 | 30,8 | 1 | 11,1 | 3 | 27,3 | 6 | 66,7 | 14 | 33,3 | |
| ИТОГО | 13 | 100 | 9 | 100 | 11 | 100 | 9 | 100 | 42 | 100 | |
| Примечание: ОХ – общий холестерин; ТГ – триглицериды; ЛПВП – липопротеиды высокой плотности; ЛПНП – липопротеиды низкой плотности; ЛПОНП – липопротеиды очень низкой плотности; КА – коэффициент атерогенности; n – количество больных | |||||||||||
При изучении углеводного обмена у детей до 7 лет показатели инсулина, С-пептида были низкими у большинства детей, показатели глюкозы находились в пределах референтных значений. Индекс НОМА оставался нормальным. Начиная с 8 летнего возраста, отмечается достоверное их повышение (p<0,02) и количественно нарастает по частоте к пубертатному периоду (12 – 15 лет) (рис.2 а,б,в,г).
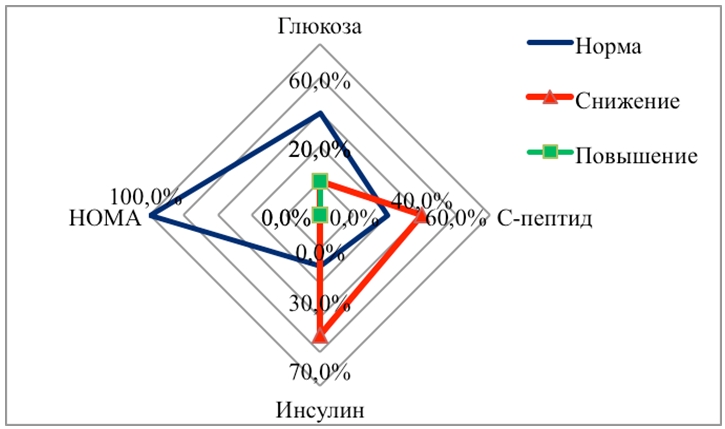
Рис. 2 а - Изменения углеводного обмена в возрасте от рождения до 3 лет (n = 10), %
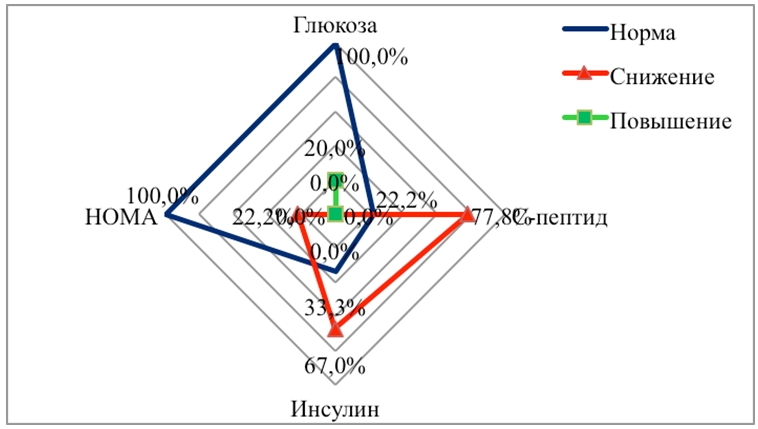
Рис. 2б - Изменения углеводного обмена в возрасте от 4 до7 лет (n = 9), %
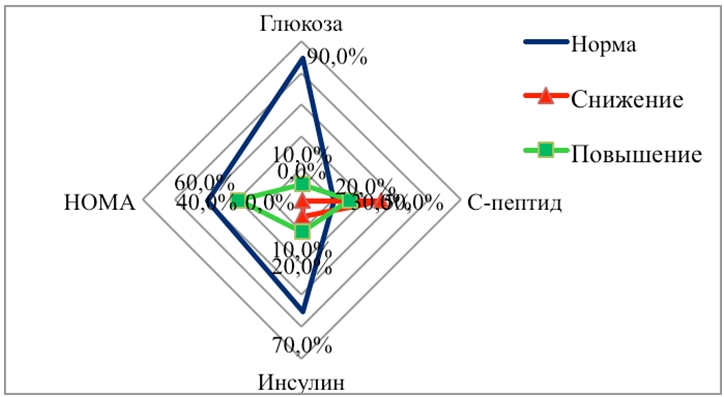
Рис 2в - Изменения углеводного обмена в возрасте от 8 до 11 лет (n = 10),%
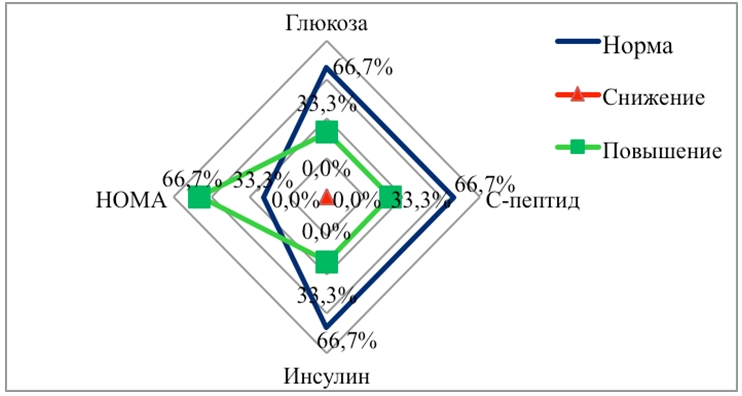
Рис 2г - Изменения углеводного обмена в возрасте от 12 до 15 лет (n = 15), %
Практически у всех детей выявлена положительная корреляционная связь между показателями липидного и углеводного обменов с индексом массы тела (ИМТ) (r = 0,55; р < 0,05). Только у части девочек отмечается отрицательная связь ОХ, ЛПНП, ЛПВП с ИМТ (r = - 0,23; r = - 0,29; r = - 0,60 соответственно; р < 0,05). При этом связь показателей С-пептида у девочек сильнее, чем у мальчиков (r = 0,62; r = 0,55 соответственно; р < 0,05 ), тогда как связь показателей инсулина и НОМА сильнее у мальчиков, чем у девочек (r = 0,59 и r = 0,64; r = 0,43 и r = 0,38 соответственно; р < 0,05). Последняя сильнее прослеживается у детей с нормальным ИМТ, как у мальчиков, так и у девочек (рис. 3.).
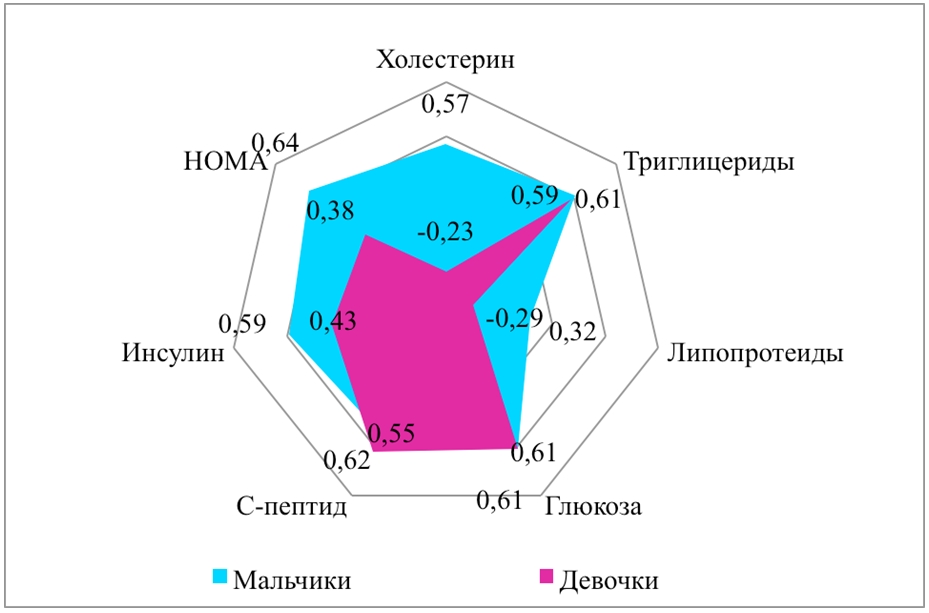
Рис. 3 - Cвязь липидного и углеводного обменов с индексом массы тела у детей с желчнокаменной болезнью.
Обсуждение результатов
Таким образом, у всех детей с ЖКБ имеют место изменения липидного обмена, характерные для МС. Эти изменения имеют прямую положительную корреляционную связь с ИМТ ребенка: чем больше ИМТ, тем значительнее изменены показатели липидного обмена. Наиболее значимо эти изменения регистрируются в возрасте от рождения до 3 лет и в подростковом периоде, тогда как у детей от 4 до 7 лет показатели ОХ, ЛПВП, ЛПНП, ЛПОНП изменены достоверно, но имеют показатели ниже, чем в других возрастных группах.
Между тем, при изучении углеводного обмена такой взаимосвязи не было обнаружено. Нарушения углеводного обмена не зависели от ИМТ. Признаки ИР начинали проявлять себя с 8 летнего возраста и нарастали количественно к подростковому возрасту. Такая закономерность может быть обусловлена физиологическими особенностями обмена веществ у детей. Так, у детей до 3 лет имеет место физиологическая гиперхолестеринемия, которая нивелируется в процессе созревания ферментных систем. У детей с ЖКБ происходит срыв компенсаторных реакций и физиологическая гиперхолестеринемия переходит в патологическую. К 4 годам у большинства детей нормализуется масса тела. Показатели липидного обмена хотя и достоверно превышают референтные значения, однако они изменены только у части детей. Эти нарушения обусловлены уже течением ЖКБ. Начиная с 8 лет, к нарушениям липидного присоединяются изменения углеводного обмена и наиболее значимо признаки МС проявляют себя у подростков. Полученные данные позволяют, с одной стороны, предположить, что ожирение у детей не всегда является маркером МС, с другой - не вызывает сомнения, что корни метаболических нарушений у детей с ЖКБ уходят в ранний возраст, а их манифестация происходит у подростков. При этом у каждого третьего ребенка с ЖКБ независимо от возраста отмечается высокий коэффициент атерогенности и НОМА.
Литература
- Запруднов A.M., Харитонова Л.А. Билиарная патология у детей. – М.: ООО «Медицинское информационное агенство».- 2008. – 376 с.
- Ройтберг Г. Е.. Метаболический синдром. – М.: МЕД-М54 пресс – информ.- 2007. – 224 с.
- Новиков В. П., Комисарова М. Ю., Калинина Е. Ю. Дислипидемия у детей и подростков // TERRA MEDICA. -2007; 2 (47).
- Балыкова Л. А., Солдатов О. М., Самошкина Е. С., Пашуткина О. В., Балыкова А. В. Метаболический синдром у детей и подростков // педиатрия им. Сперанского. – 2010; 3 (89).
- Аверьянов А. П. Ожирение у детей и подростков: клинико-метаболические особенности, лечение, прогноз и профилактика осложнений // Эндокринологический журнал. – 2009; 4 (22).
- Шакарян К. А. Особенности терапевтической тактики при желчнокаменной болезни у детей.: Автореф. дис. ... канд. мед. наук. М., 2010.
