Selection of surgical treatment of intra-articular fractures of the distal humerus
Selection of surgical treatment of intra-articular fractures of the distal humerus
Abstract
Treatment of patients with intra-articular fractures of the distal humerus is a difficult and unresolved problem of modern traumatology and orthopaedics. The variety of types and forms of such fractures determines the complexity of surgical treatment, which requires extended surgical access, accurate anatomical repositioning of articular fragments and reliable immobilization of bone fragments. However, in most cases, fracture repositioning is difficult due to the multifocal nature of fractures and concomitant osteoporosis
. Adequate visualization of the articular surface of the distal shoulder and elbow joint is necessary to perform fracture stabilization with the necessary implants. The need to obtain better visualization and geometry of the fracture has initiated numerous new accesses and their modifications, which complicates the work of the orthopaedic traumatologist in choosing the optimal surgical access to the distal metaepiphysis of the humerus for a particular fracture . The rate of complications and unsatisfactory outcomes remains high (72.6-91.4%) , which are caused by various errors due to misconceptions about the nature of the fracture, irrational choice of the treatment method without taking into account its nature, errors in osteosynthesis, and management of patients during the rehabilitation period , , . All of the above confirms the relevance of the search for optimal methods of surgical treatment of IDH fractures.Objective: to determine the optimal approaches to surgical treatment of IDH fractures to improve the quality of treatment results in this category of patients.
Materials and methods: to achieve the stated aim, we analysed the treatment results of 67 patients with IDH fractures treated at the Tula Regional Clinical Hospital between 2007 and 2019.
Conclusion: surgical treatment is indicated in all cases of intra-articular IDH. Combined osteosynthesis and plate osteosynthesis are preferred in all types of fragility fractures, 13A2 type epicondylar fractures, and 13C type complete intra-articular fractures. In 13A1 type epicondyle fractures and 13B type partial intra-articular fractures, screw osteosynthesis is the optimal method of fixation due to the low traumatic nature of the intervention and stability of osteosynthesis. The choice of the method of surgery depends on the type of fracture and its location.
1. Введение
Переломы дистального одела плечевой кости характерны для лиц всех возрастных групп и составляют 0,5-5,0% от переломов опорно-двигательного аппарата и около 30,0% от переломов области локтевого сустава , , , , . При этом внутрисуставные переломы дистального отдела плечевой кости (ДОПК) встречаются в 10,0-24,0% случаев всех внутрисуставных повреждений у взрослых , , , . Лечение переломов в рассматриваемой области имеет главное целью восстановление первичной анатомии поврежденного сегмента с восстановлением уровня, необходимого для повседневной жизни пациента, оценку которого можно произвести в рамках, установленных Морри (от 0 до 1000 ед.) .
Разработанные многочисленные способы оперативного и консервативного лечения переломов ДОПК свидетельствуют о важности поиска оптимальных вариантов тактики лечения , , и , , . По мнению С. П. Миронова проблема восстановления локтевого сустава является наиболее сложной в современной травматологии и ортопедии, а поиск новых подходов к её решению весьма актуален. Лечение внутри- и околосуставных переломов дистального отдела плечевой кости по-прежнему остается актуальной проблемой в травматологии. При этом общепринятой, как отечественными, так и зарубежными авторами, является тактика оперативного лечения таких повреждений . Консервативные способы лечения при переломах ДОПК часто не обеспечивают восстановление анатомической формы суставной поверхности и при необоснованном и неправильном применении являются причиной осложнений лечения , .
В настоящее время оперативное лечение переломов ДОПК признано основным и базируется на принципах, предложенных группой AO/ASIF . Тем не менее разнообразие конструкций и подходов для стабильно-функционального остеосинтеза с помощью пластин, винтов, спиц, проволоки, спице-стержневых аппаратов наружной фиксации свидетельствует о наличии нерешенных вопросов стабильной фиксации фрагментов перелома и ранней мобилизации движений в ЛС . Доминирующими способами оперативного лечения в настоящее время являются способы группы AO/ASIF, связанные с открытой репозицией и использованием для остеосинтеза пластин и винтов , а также способы внешней фиксации, особенно аппаратом Г. А. Илизарова .
На сегодняшний день проблему оперативного и консервативного лечения переломов ДОПК нельзя считать решенной, поскольку инвалидность вследствие данных повреждений составляет от 5,8 до 45,8% , . Осложнения при переломах ДОПК обусловлены внутрисуставной локализацией перелома и повреждением окружающих структур. Среди причин инвалидности преобладают контрактуры локтевого сустава, параартикулярные оссификаты и псевдоартрозы , .
До настоящего времени остаются малоизученными вопросы биомеханически обоснованных способов остеосинтеза при полных внутрисуставных переломах дистального конца плечевой кости в зависимости от группы и подгруппы. Не определена тактика по транспозиции n.ulnaris и способа его транспозиции в зависимости от тяжести перелома. Дискуссионными являются положения относительно доступа к локтевому суставу при выполнении стабильно функционального остеосинтеза костных отломков ДОПК. Требует уточнений вопрос предоперационного и послеоперационного ведения больных в зависимости от тяжести повреждения.
Все вышеперечисленное указывает на необходимость дальнейших научных разработок технологий оперативного лечения переломов дистального одела плечевой кости с целью дифференциального подхода к способам стабильно функционального остеосинтеза и создание условий для раннего восстановления функции локтевого сустава, что, в свою очередь, и послужило основанием для выполнения данного исследования.
2. Методы и принципы исследования
Всего за период с 2007г. по 2019г. В Тульской областной клинической больнице проходило лечение 67 пациентов с внутрисуставными переломами нижней трети плечевой кости.
Таблица 1 - Распределение пациентов по возрасту и полу
Возраст | Пол | Общее количество | ||
Мужчины | Женщины | Абс. | % | |
До 20 лет | 2 | 1 | 3 | 2,01 |
21–30 лет | 3 | 4 | 7 | 10,44 |
31–40 лет | 3 | 9 | 12 | 17,9 |
41–50 лет | 1 | 10 | 11 | 16,4 |
51–60 лет | 3 | 11 | 14 | 20,8 |
61–70 лет | 5 | 8 | 13 | 19,4 |
Старше 71 года | 2 | 5 | 7 | 10,44 |
Абс. | 19 | 48 | 67 | 100,0 |
% | 28 | 72 | 100,0 | – |
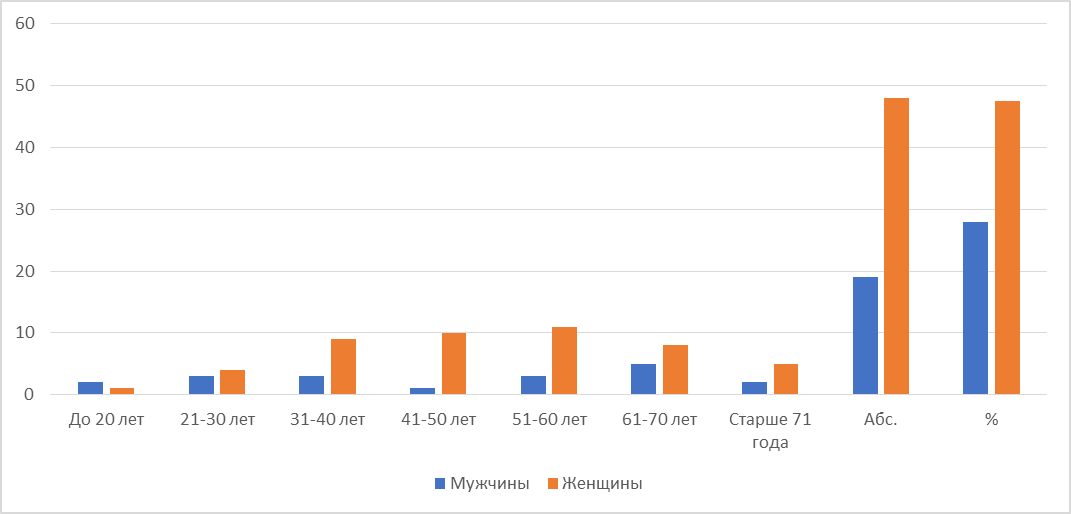
Рисунок 1 - Гистограмма распределения пациентов по возрасту и полу
При внутрисуставных переломах нами были использованы следующие хирургические доступы:
1) задний трансолекраноновый оперативный доступ;
2) боковой доступ по Кохеру;
3) рассечение трицепса по типу «ласточкиного хвоста».
3. Задний трансолекраноновый оперативный доступ
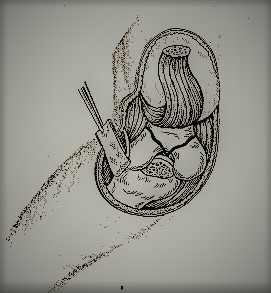
Рисунок 2 - Доступ к дистальному отделу плечевой кости с отсечением локтевого отростка
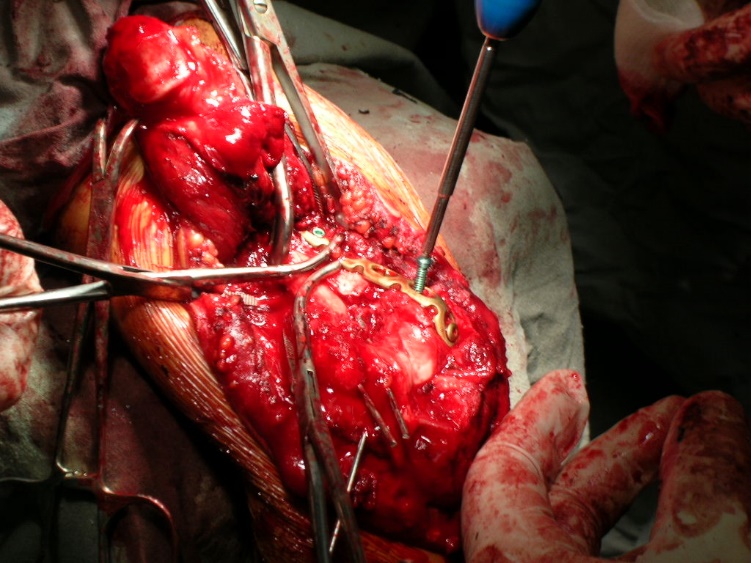
Рисунок 3 - Пациент Ф. 32 года, выполнение трансолекранонового доступа к дистальному отделу плечевой кости
Техника оперативного вмешательства. Продольный разрез проходит слегка латерально от срединной линии, центр разреза находится на верхушке локтевого отростка. Локтевой нерв идентифицируется, выделяется из кубитального туннеля и принимаются меры для его защиты. Остеотомированный фрагмент вместе с прикреплённым сухожилием трицепса выворачивается и отводится в проксимальном направлении. Производят остеосинтез отломков дистального отдела плечевой кости. В конце операции производят остеосинтез локтевого отростка по Веберу. Обычно локтевой сустав иммобилизируется на 1 неделю, после чего, по показаниям, осторожно начинается активная программа реабилитации.
Клинический пример
Пациентка Т. 61 год, диагноз: внутрисуставной многооскольчатый перелом дистального метаэпифиза левой плечевой кости. Со слов пациентки травма получена в результате падения с высоты собственного роста с упором на левый локтевой сустав. Назначен план обследования: анализы для проведения анестезиологического пособия, ЭКГ, рентгенограммы грудной клетки, левого локтевого сустава (рис. 4а, 4б), КТ левого плеча (рис. 5), консультация терапевта, невролога, анестезиолога.
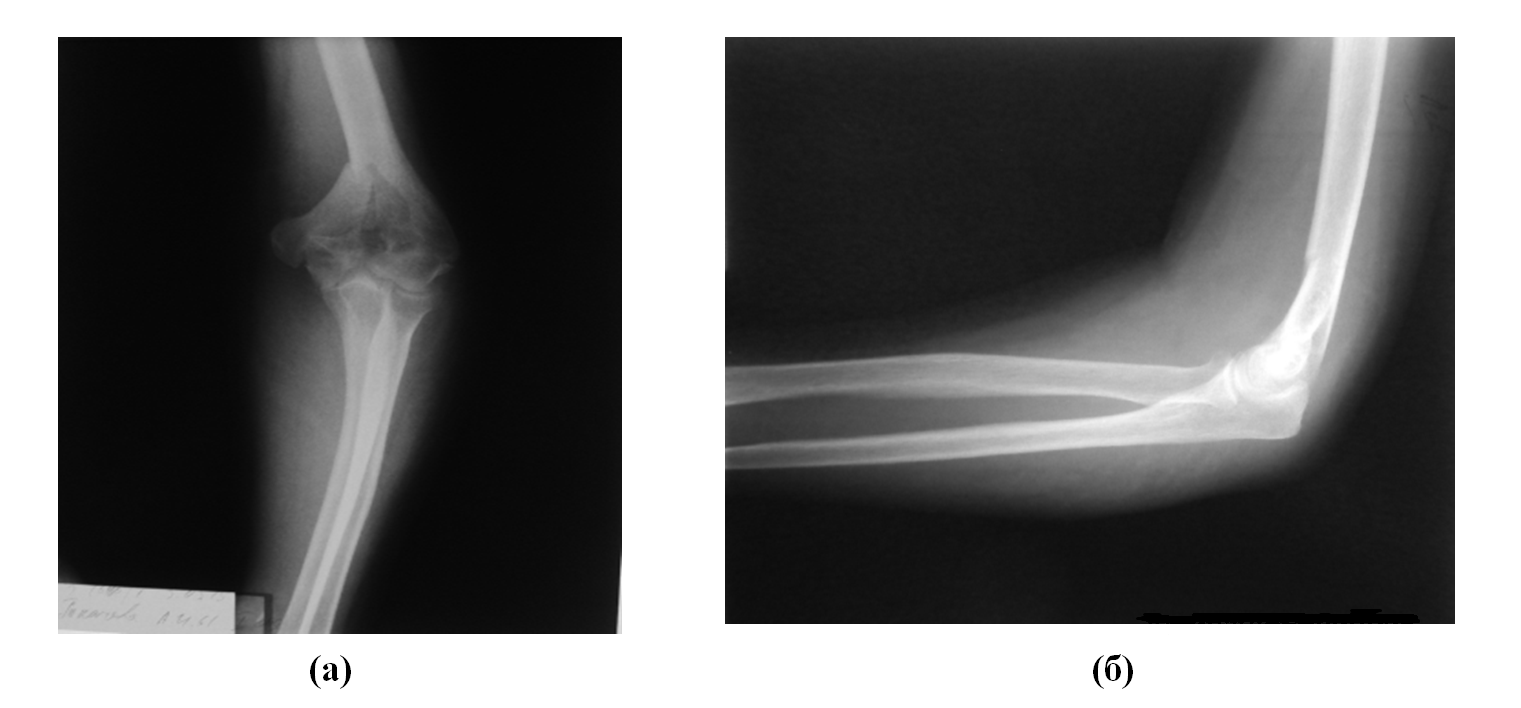
Рисунок 4 - Рентгенограммы левого локтевого сустава в прямой (а) и боковой (б) проекции
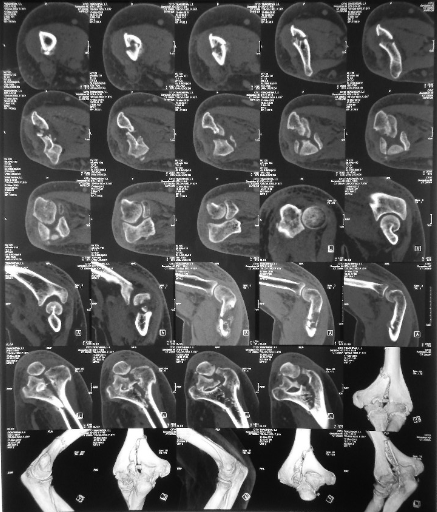
Рисунок 5 - КТ левого плеча
Описание операции: в положении пациентки на животе произведена обработка кожных покровов р-рами антисептиков. Левый локтевой сустав согнут под углом 90°. Произведен разрез кожи по задней поверхности левого плеча от средней трети до локтевого отростка. Произведена шевронная остеотомия локтевого отростка. Обнажена зона перелома дистального метаэпифиза левой плечевой кости. При ревизии обнаружено: многооскольчатый внутрисуставной перелом, 3 крупных костных отломка, мыщелки плечевой кости целые. Произведено выделение локтевого нерва, и выделение медиального мыщелка. Репозиция перелома левого плеча. Фиксация отломков медиальной дистальной пластиной LCP, 2 кортикальными винтами, следующим этапом был выполнен остеосинтез локтевого отростка по Веберу.
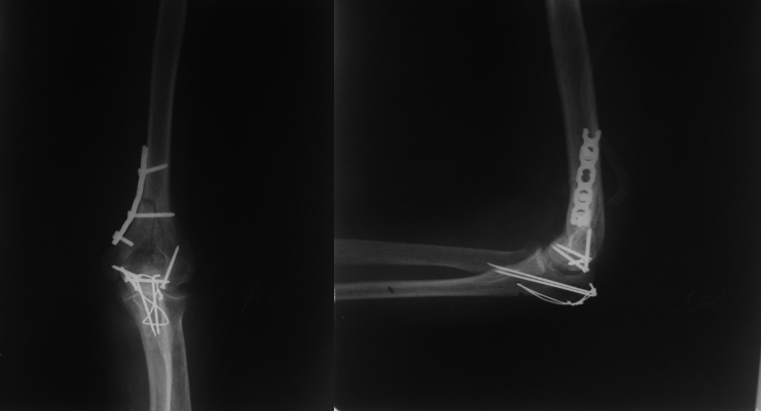
Рисунок 6 - Контрольные рентгенограммы после выполнения остеосинтеза дистального метаэпифиза левой плечевой кости пластиной
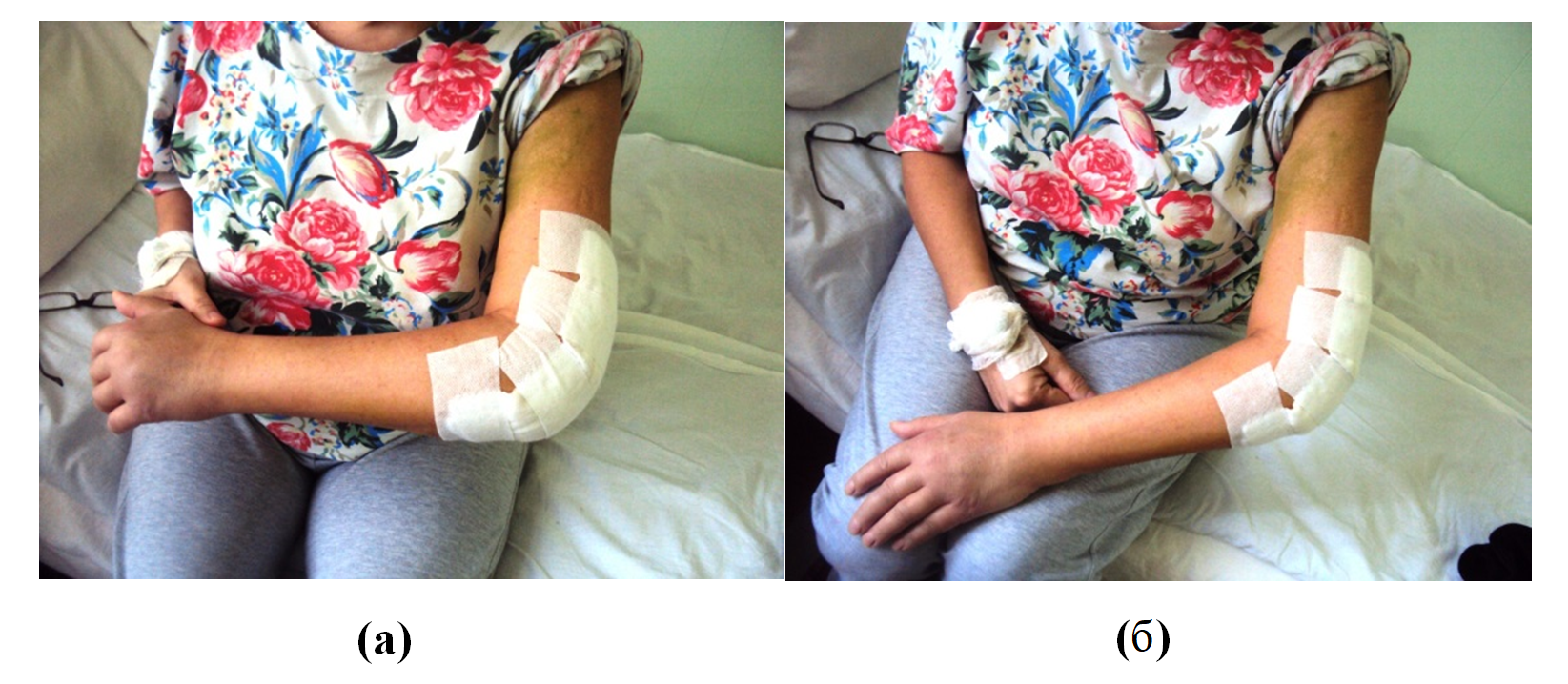
Рисунок 7 - Объем движений в локтевом суставе на 3 сутки послеоперационного периода после проведения занятия ЛФК
По шкале функциональной оценки локтевого сустава Mayo Elbow Performance Score из 38 пациентов представлены следующим образом:
Таблица 2 - Функциональный результат после оперативного лечения по шкале MEPS
Отличный результат | Хороший результат | Удовлетворительный результат | Плохой результат | ||||
Кол-во пациентов | % | Кол-во пациентов | % | Кол-во пациентов | % | Кол-во пациентов | % |
0 | 0 | 16 | 42 | 21 | 55 | 1 | 3 |
Таким образом, преобладают удовлетворительный и хороший результат лечения. Однако, отсутствует полное восстановление амплитуды и силы движений в суставе. Причиной тому может быть характер перелома, объем оперативного вмешательства, также не меньшее значение имеет рубцовый процесс.
4. Боковой доступ по Кохеру
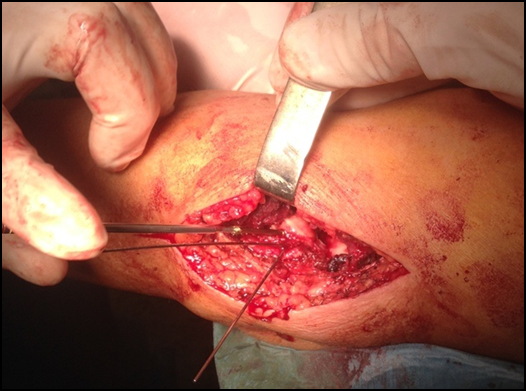
Рисунок 8 - Доступ к локтевому суставу по Кохеру
Данный вид доступа мы использовали у 32 пациентов (18,0%) при переломах А1-А2 по классификации АО.
Клинический пример
Пациентка К. 57 лет, поступила в больницу с диагнозом: многооскольчатый чрезмыщелковый перелом левой плечевой кости со смещением. Со слов пациентки травма получена в результате падения с высоты собственного роста с упором на левый локтевой сустав. Назначен план обследования: анализы для проведения анестезиологического пособия, ЭКГ, рентгенограммы грудной клетки, левого локтевого сустава (рис. 9), КТ левого плеча (рис. 10), консультация терапевта, невролога, анестезиолога. Через 15 дней после операции раны зажили. Больная выписана на амбулаторное лечение по месту жительства с рекомендациями.
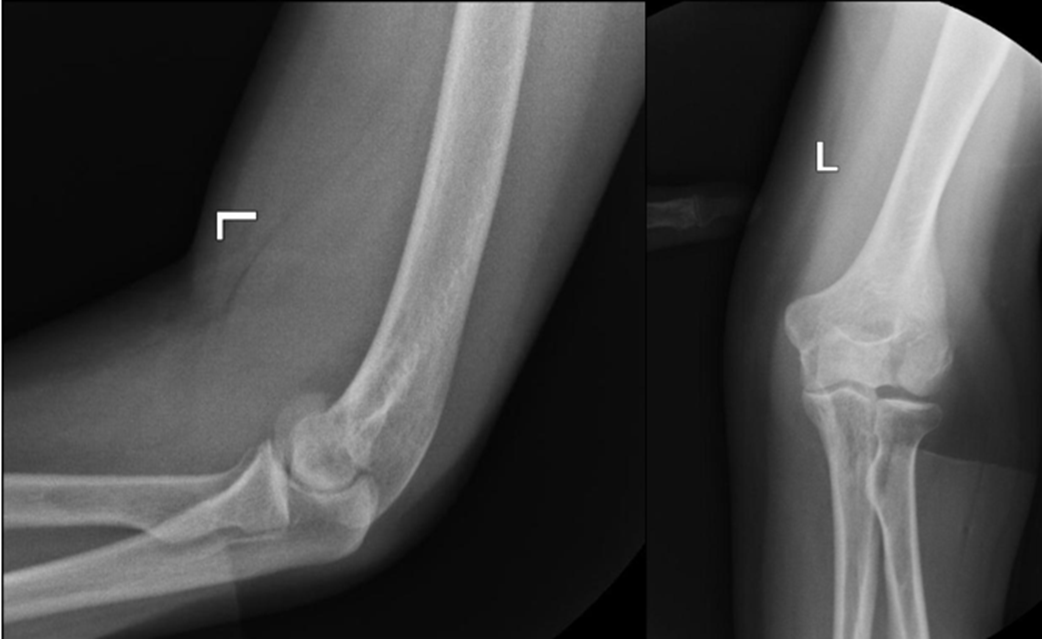
Рисунок 9 - Рентгенограммы левого локтевого сустава
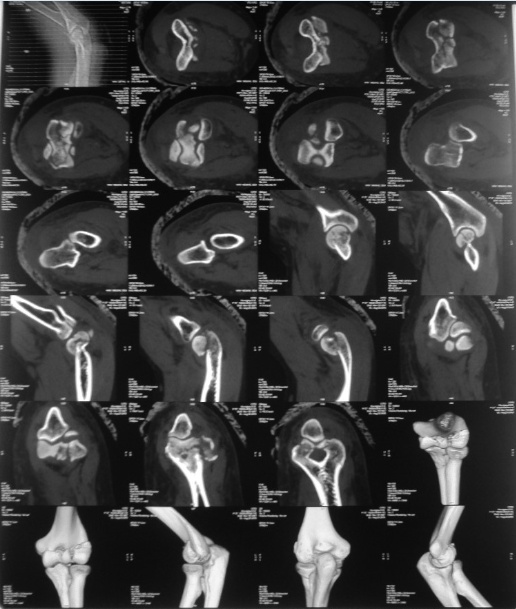
Рисунок 10 - КТ левого плеча
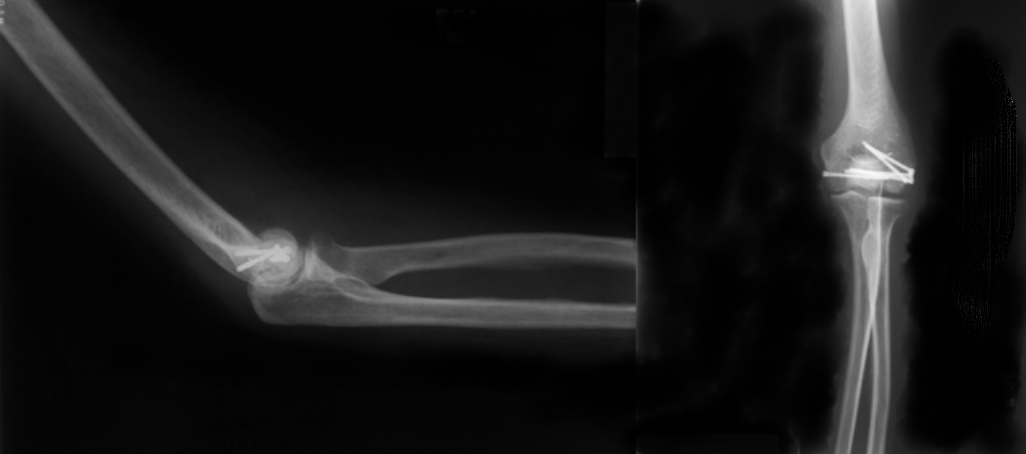
Рисунок 11 - Остеосинтез левой плечевой кости винтами Герберта
По шкале функциональной оценки локтевого сустава Mayo Elbow Performance Score из 32 пациентов следующие результаты:
Таблица 3 - Функциональный результат после оперативного лечения по шкале MEPS
Отличный результат | Хороший результат | Удовлетворительный результат | Плохой результат | ||||
Кол-во пациентов | % | Кол-во пациентов | % | Кол-во пациентов | % | Кол-во пациентов | % |
2 | 6 | 20 | 63 | 10 | 31 | 0 | 0 |
Преобладают отличный и хороший результат лечения, плохие результаты отсутствуют, что можно объяснить неосложненным характером переломов и минимальной инвазивностью.
5. Рассечение трицепса по типу «ласточкиного хвоста»
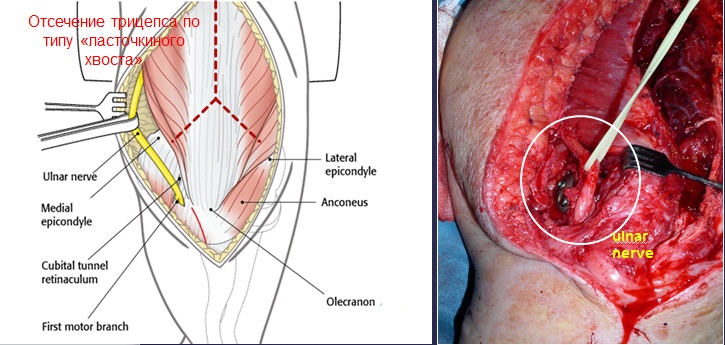
Рисунок 12 - Рассечение трицепса по типу «ласточкиного хвоста»
Клинический пример
Пациентка Л. 65 лет, диагноз: перелом дистального отдела правой плечевой кости. Со слов пациентки травма получена в результате падения с высоты 4 метров. Назначен план обследования: анализы для проведения анестезиологического пособия, ЭКГ, рентгенограммы грудной клетки, левого локтевого сустава (рис. 13), КТ левого плеча (рис. 14), консультация терапевта, невролога, анестезиолога.
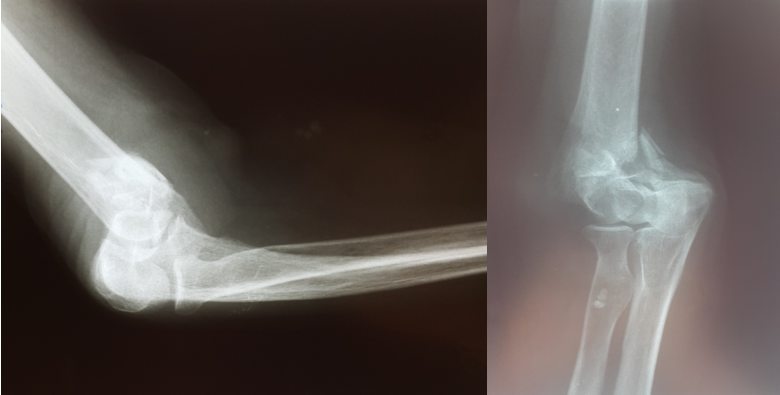
Рисунок 13 - Рентгенограммы правого локтевого сустава
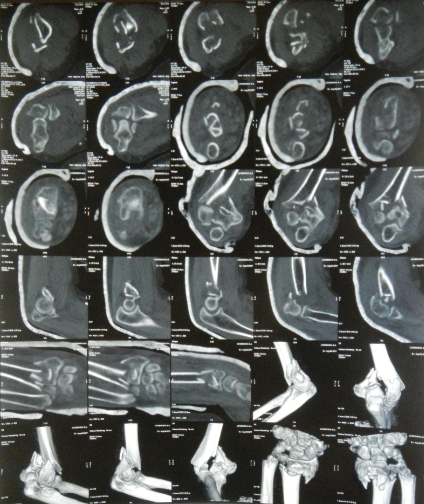
Рисунок 14 - КТ правого плеча
Описание операции: в положении больной на спине произведен послойный доступ к области перелома. Произведено выделение костных отломков из интерпонируюших тканей. Достигнуто компактное положение отломков, произведен остеосинтез правой плечевой кости пластинами.
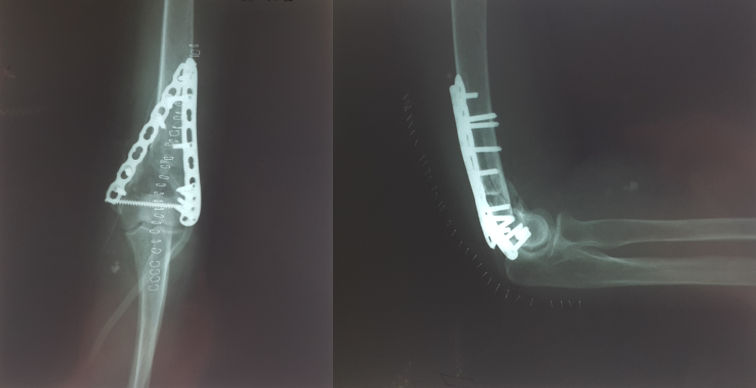
Рисунок 15 - Остеосинтез правой плечевой кости пластинами
Через 14 дней после операции раны зажили первичным натяжением, пациент был выписан на амбулаторное лечение с рекомендациями.
По шкале функциональной оценки локтевого сустава Mayo Elbow Performance Score из анализа результатов лечения 43 пациентов получены следующие результаты:
Таблица 4 - Функциональный результат после оперативного лечения по шкале MEPS
Отличный результат | Хороший результат | Удовлетворительный результат | Плохой результат | ||||
Кол-во пациентов | % | Кол-во пациентов | % | Кол-во пациентов | % | Кол-во пациентов | % |
2 | 5 | 13 | 30 | 28 | 65 | 0 | 0 |
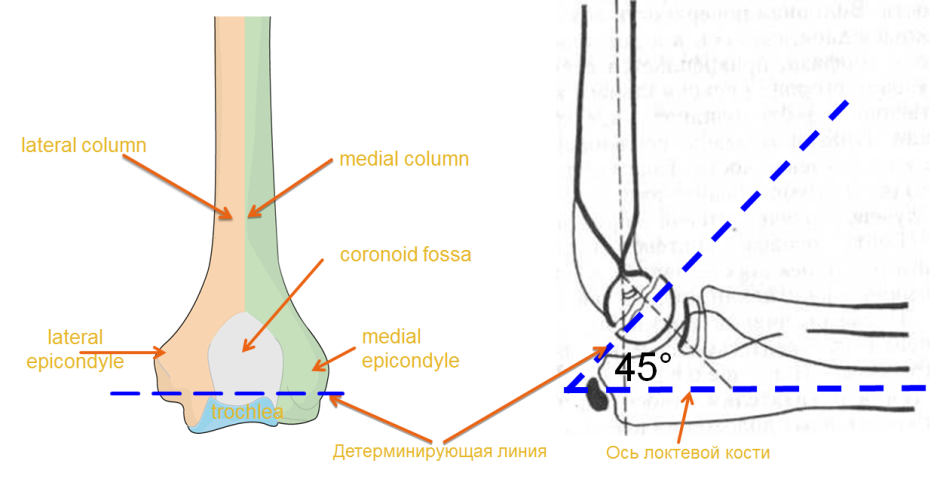
Рисунок 16 - Алгоритм определения доступа оперативного вмешательства
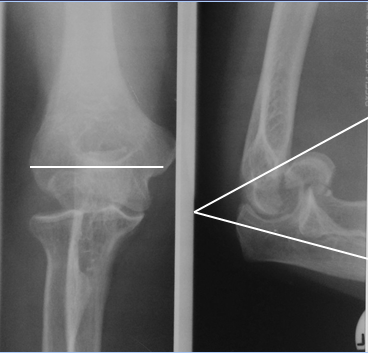
Рисунок 17 - Пример использования алгоритма
6. Заключение
На наш взгляд, оперативное лечение показано во всех случаях внутрисуставных переломов со смещением фрагментов. Предпочтительными способами фиксации при всех видах оскольчатых переломов, при надмыщелковых переломах типа 13А2 и при полных внутрисуставных переломах типа 13С является комбинированный остеосинтез и остеосинтез пластиной, за счет возможности анатомической репозиции фрагментов перелома и ранней мобилизации локтевого сустава в послеоперационном периоде. Предпочтительным способом фиксации при переломах надмыщелков типа 13А1 и при частично внутрисуставных переломах типа 13В является способ остеосинтеза винтами, за счет небольшой травматичности вмешательства и стабильности остеосинтеза при условии использования малоинвазивных техник операции. При этом выбор способа проведения операции зависит от типа перелома и его расположения.
