Possibility of Predicting Clinical Manifestations of Pelvic Prolapse in Reproductive Age in Obese Women
Possibility of Predicting Clinical Manifestations of Pelvic Prolapse in Reproductive Age in Obese Women
Abstract
The aim of the study was to develop a personalized approach to the prediction of pelvic floor failure at the preclinical stage, which would preserve the health of women of reproductive age and avoid/reduce the frequency of surgical treatment. 363 women 2 years after vaginal delivery were examined and divided into groups according to parity and body mass index. In addition to routine examination methods, perineal ultrasound scanning was performed on all. After examination, signs of pelvic floor failure were detected in 1.8% (CI 0.2-6.4) of first-time women with normal body weight, and in 15.6% (CI 9.6-23.2) of second-time women. Overweight patients showed clinical manifestations of pelvic floor insufficiency in 3.9% (CI 0.5-13.5) of first-time mothers and 23.8% (CI 0.5-13.5) in two or more deliveries. A prognostic model of the risk of clinical manifestations of pelvic organ prolapse in the reproductive age taking into account individual factors in obese women has been developed.
1. Введение
Несостоятельность тазового дна (НТД), проявляющаяся в виде пролапса тазовых органов (ПТО), одна из широко распространенных в гинекологической практике нозологий, которая не имеет тенденций к снижению и рассматривается как мультифакторное заболевание с синдромальным характером, различными сроками манифестации и течением, существенно снижающее качество жизни женщин .
Согласно мировым данным, распространенность ПТО в женской популяции составляет от 2,9 до 53% женщин , . По данным Cooper J., Annapa M. et al. (2015) почти каждая десятая (8,4%) из обследованных 1832 женщин общебольничной сети Великобритании, указали на ощущения инородного тела в области промежности, но только 10-20% из них обращались к врачу по этому поводу .
Традиционно пролапс гениталий рассматривался как заболевание женщин менопаузального периода, однако современные данные свидетельствуют о тенденции к омоложению данной патологии , . К проявлениям дисфункции тазового дна относят опущение и выпадение внутренних половых органов, недержание мочи и запоры, диспареуния и боль в промежности, сексуальные нарушения , , .
Основным методом лечения пролапса органов малого таза является хирургический, так как анатомические изменения, приводящие к нарушениям функций органов малого таза, не поддаются радикальному консервативному лечению. Консервативные методы лечения могут предотвратить быстрое прогрессирование заболевания, но не могут восстановить нарушенные функции тазовых органов и имеют доказанную эффективность только на ранних стадиях формирования НТД, поэтому их скорее следует рассматривать как превентивные меры в группах высокого риска по развитию ПТО .
По мнению большинства исследователей, среди факторов, влияющих на развитие и прогрессирование пролапса тазовых органов важную роль играют избыточная масса тела и ожирение, а также травматизация тканей тазового дна в процессе родов и паритет , , , . Сроки клинических проявлений несостоятельности тазового дна зависят от сочетания этих факторов и степени их выраженности у каждой женщины.
Цель исследования: разработать персонифицированный подход к прогнозированию несостоятельности тазового дна на доклиническом этапе, что позволит сохранить здоровье женщины репродуктивного возраста и избежать/снизить частоту оперативного лечения.
2. Материалы и методы исследования
Для достижения поставленной цели было проведено проспективное исследование, в которое были включены женщин репродуктивного возраста с вагинальными родами в анамнезе. Пациентки активно приглашались на обследование через 1,5-2 года после последних родов, им подробно объяснялась цель обследования, целесообразность оценки состояния тазового дна после вагинальных родов, возможности профилактики его несостоятельности и консервативного лечения в случае своевременного выявления. На приглашение откликнулись 363 женщины 18-45 лет с вагинальными родами в анамнезе. Все методы обследования, включая УЗИ, для пациенток проводились бесплатно и с их информированного согласия.
Критериями исключения были наличие беременности и экстрагенитальной патологии в стадии декомпенсации на момент проведения исследования. В зависимости от паритета и массы тела как наиболее значимых факторов в формировании и прогрессировании пролапса органов малого таза все пациентки были разделены на группы: 1 группу составили 121 пациентка с единственными вагинальными родами в анамнезе и с повышенной массой тела (ИМТ=25 и более). Во вторую группу были включены 74 женщины с единственными вагинальными родами в анамнезе и с нормальной массой тела (ИМТ=18,5-25). 93 женщины, имевшие двое и более родов с ИМТ=25 и более составили третью группу. 75 повторнородящих женщин с нормальной массой тела (ИМТ=18,5-25) вошли в 4 группу.
У всех обследованных пациенток подробно были оценены объективные данные: возраст, социальный статус, антропометрические показатели, на основании которых высчитывался индекс массы тела (ИМТ) по Брею (ВОЗ, 1997). Помимо рутинного обследования, всем пациенткам было выполнено УЗИ органов малого таза с проведением промежностного ультразвукового сканирования на ультразвуковом сканере GE Healthcare Logiq F6 c использованием влагалищного датчика 3D4-9ES и линейного датчика LN 5-12. При выполнении ультразвуковых сканирований у исследуемых групп женщин проводилось измерение основных характеристик тазового дна: высоты сухожильного центра промежности (ВСЦП, расстояние от задней стенки влагалища до передней стенки наружного сфинктера прямой кишки), ширина мышечных пучков ножек леваторов (ШМ, m.bulbospongiosus, m.bulbocavernosus), симметричность расположения анатомических структур, угол инклинации уретры (угол альфа – между вертикальной осью тела пациентки, проведенной через нижний край лонного сочленения и осью среднего и проксимального отдела уретры, в градусах), везико-уретральный угол (угол бетта – угол между осью уретры и задней стенки мочевого пузыря, в градусах), длина уретры (ДУ – расстояние от внутреннего края симфиза до стенки мочевого пузыря).
Статистическая обработка полученных данных. Количественные показатели оценивались с помощью критерия Шапиро-Уилка и критерия Колмогорова-Смирнова. В случае отсутствия нормального распределения количественные данные описывались с помощью медианы (Me) и нижнего и верхнего квартилей (Q1 – Q3). Категориальные данные описывались с указанием абсолютных значений (количества человек) и процентных долей (частота встречаемости, %). Сравнение двух групп по количественному показателю, распределение которого отличалось от нормального, выполнялось с помощью U-критерия Манна-Уитни. Сравнение процентных долей при анализе четырехпольных таблиц сопряженности выполнялось с помощью критерия хи-квадрат Пирсона (при значениях ожидаемого явления более 10), точного критерия Фишера (при значениях ожидаемого явления менее 10). Построение прогностической модели вероятности определенного исхода выполнялось при помощи метода логистической регрессии (пошаговый с исключением). Мерой определенности, указывающей на ту часть дисперсии, которая может быть объяснена с помощью логистической регрессии, служил коэффициент R² Найджелкерка. Для оценки диагностической значимости количественных признаков при прогнозировании определенного исхода применялся метод анализа ROC-кривых. Разделяющее значение количественного признака в точке cut-off определялось по наивысшему значению индекса Юдена.
3. Основные результаты
Возраст женщин 1 и 2 группы, куда были включены первородящие женщины, составил 29 лет. Причем среди пациенток этих групп 37,3% (ДИ 28,2-45,0%) и 23,5% (ДИ 12,8- 37,5%), соответственно, составляют женщины старше 31 года. В группах женщин, у которых двое и более родов в анамнезе, возраст более 31 года был у 67,2% (95% ДИ 58,1-75,4) в третьей группе и 58,8% (95%ДИ 47,2-69,6) в четвертой.
Показатели массы тела пациенток обследуемых групп представлены в таблице 1.
Таблица 1 - Показатели массы тела пациенток сравниваемых групп
Показатель | Me, кг | Q₁ – Q₃, кг | min, кг | max, кг |
1 группа, n = 121 | 72 | 69 – 78 | 65 | 103 |
2 группа, n= 74 | 60 | 55 – 62 | 46 | 65 |
3 группа, n= 93 | 74 | 70 – 81 | 66 | 123 |
4 группа, n= 75 | 58 | 54 – 62 | 42 | 65 |
Согласно дизайну исследования, у пациенток 1 и 2 групп были одни роды в анамнезе, однако количество беременностей на одну пациентку составляло от 1 до 12 в 1 группе, от 1 до 6 во второй. Среди повторнородящих женщин количество беременностей от 2 до 8 в 3 группе и 2-6 у пациенток с нормальной массой тела. В группах повторнородящих женщин количество родов на одну пациенту составляло от 2 до 5.
Все женщины, включенные в исследование, были родоразрешены через естественные родовые пути и часть из них имели травмы промежности. Среди первородящих женщин травматизация промежности осложняла роды в 65,5% случаях в 1 группе и 54,9% – во второй. При повторных родах травмы промежности встречалась реже и составили 45,1% у пациенток 3 группы и 36,2% в 4 группе.
Согласно дизайну исследования, никто из женщин активно не обращался за медицинской помощью и не предъявлял жалоб. Однако при детальном опросе каждая третья пациентка указывала на периодические «неприятные» выделения из половых путей. У 8,6% пациенток исследуемых групп с повышенным весом были выявлены нарушения мочеиспускания в виде подтекания мочи при кашле или физической нагрузке и учащенного мочеиспускания (p>0.05 между группами 1 и 3), при этом пациентки активно этих жалоб не предъявляли. На затрудненное опорожнение кишечника указали 26,1% женщин 3 группы и 16,3% женщин 1 группы.
После проведенного клинического обследования были выявлены признаки несостоятельности тазового дна в виде изолированного опущение передней стенки влагалища, опущения передней и задней стенки влагалища среди первородящих женщин с нормальной массой тела в 1,8% (ДИ 0,2-6,4) случаях, а среди повторнородящих – в 15,6% (ДИ 9,6-23,2). У пациенток с излишним весом выявлялись клинические проявления недостаточности тазового дна в 3,9% (ДИ 0,5-13,5) в группе первородящих и 23,8% (ДИ 0,5-13,5) при двух и более родах.
Проведенное ультразвуковое обследование показало, что только у женщин с нормальной массой тела после единственных родов высота центра промежности соответствовала физиологическому показателю (14 мм), но и в этой группе были пациентки с показателями 8-10мм. Наиболее значимые изменения определялись в группах женщин с повышенным весом, практически у всех пациенток 1 и 3 групп показатели значимо отличались от физиологических. Ширина леваторов четко коррелирует с количеством родов, ожирение оказывало меньшее влияние. У пациенток обследуемого контингента во всех группах выявлено увеличение как угла инклинации уретры (альфа угол), так и везико-уретрального угла (угла бетта), причем ни у одной из женщин после вагинальных родов с травмой промежности независимо от массы тела не выявлены показатели соответствующие физиологическим через два года после родов.
На основании полученных данных методом бинарной логистической регрессии была разработана прогностическая модель для определения вероятности проявлений клинической симптоматики пролапса в зависимости от массы тела, возраста, наличия травматизации промежности в родах, количества родов. Наблюдаемая зависимость описывается уравнением:
P = 1 / (1 + e-z) × 100%
z = -4,983 + 0,901XМасса + 0,864Xтравма + 1,154XКоличество Родов
где P – вероятность наличия клинической симптоматики,
XМасса – Масса тела пациентки (0 – Норма, 1 – Повышенная),
Xтравма промежности – Наличие повреждения промежности (0 – Нет, 1 – Есть),
XКоличество Родов – Количество родов в анамнезе пациентки
Полученная регрессионная модель является статистически значимой (p< 0,001). Исходя из значения коэффициента детерминации Найджелкерка, модель объясняет 89,4% наблюдаемой дисперсии показателя «Наличие клинической симптоматики пролапса».
При оценке показателя «Масса» шансы наличия клинической симптоматики пролапса увеличивались при повышенной массе тела в 2,5 раза. При оценке показателя «травма промежности в родах» шансы наличия клинической симптоматики увеличивались при наличии осложнений в родах в 2,4 раза. При увеличении показателя «Количество Родов» на единицу (если увеличивать на 1 роды) шансы наличия клинической симптоматики пролапса увеличивались в 3,2 раза.
Таблица 2 - Характеристики связи предикторов модели с вероятностью выявления показателя «Наличие клинической симптоматики пролапса»
Предикторы | Unadjusted | Adjusted | ||
COR; 95% ДИ | p | AOR; 95% ДИ | p | |
Масса тела: Повышенная | 4; 1,921 – 8,688 | < 0,001* | 2,5; 1,070 – 5,663 | 0,034* |
Осложнения в родах: Есть | 4; 1,891 – 8,551 | < 0,001* | 2,4; 1,051 – 5,349 | 0,038* |
Количество Родов | 3,9; 2,413 – 6,303 | < 0,001* | 3,2; 1,939 – 5,186 | < 0,001* |
Примечание: * – влияние предиктора статистически значимо (p<0,05)
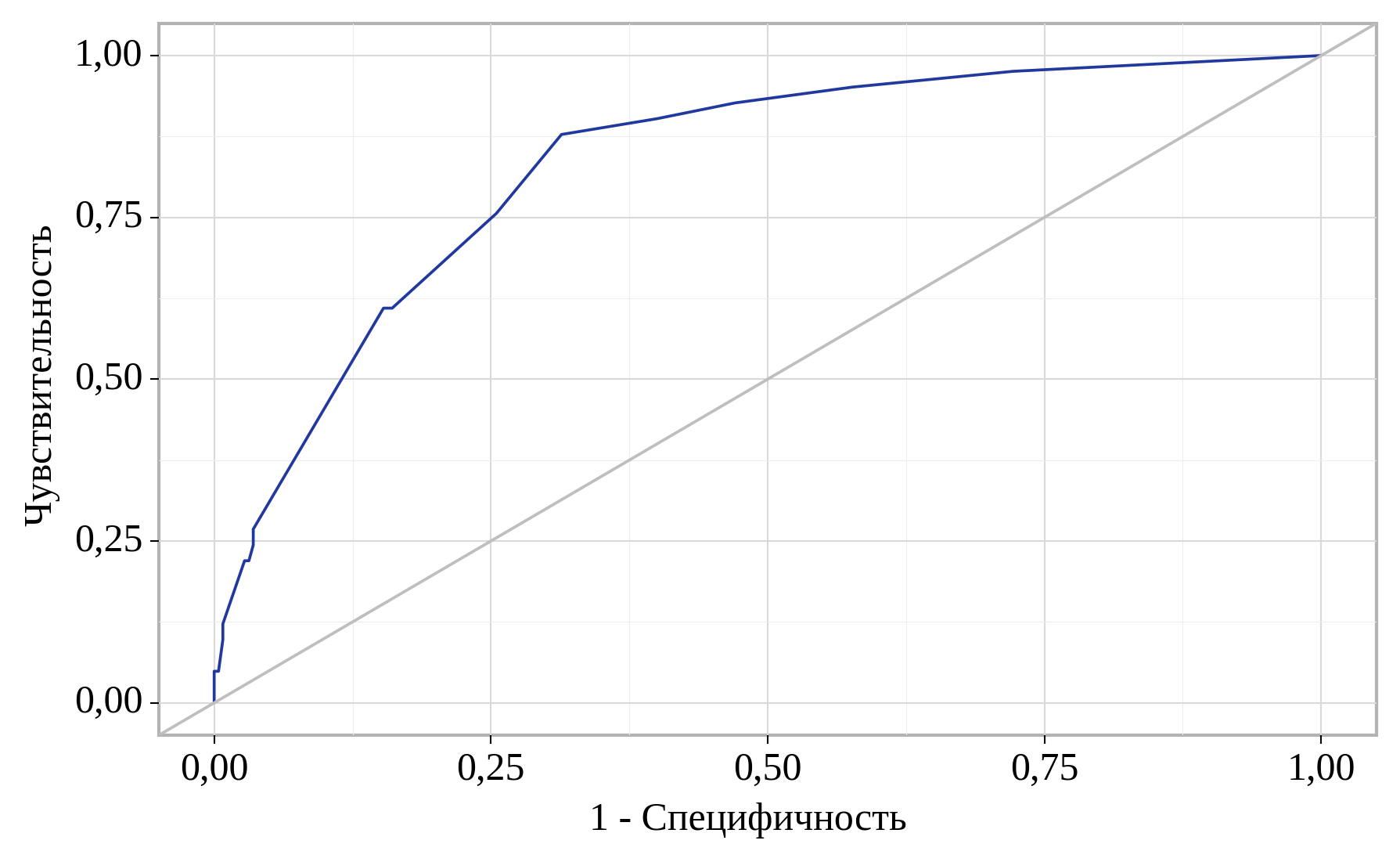
Рисунок 1 - ROC-кривая, характеризующая зависимость вероятности показателя «Наличие клинической симптоматики пролапса» от значения логистической функции P
Пороговое значение логистической функции P в точке cut-off, которому соответствовало наивысшее значение индекса Юдена, составило 0,141 (то есть вероятность, равная 14,1%). Наличие клинической симптоматики пролапса прогнозировалось при значении логистической функции P выше данной величины или равном ей. Чувствительность и специфичность модели составили 87,8% и 88,6%, соответственно.
4. Заключение
Результаты исследования свидетельствуют о высоком риске ранней клинической манифестации симптомов пролапса органов малого таза у многорожавших женщин с избыточной массой тела особенно при наличии травмы промежности в родах. Разработанный персонифицированный подход к прогнозированию несостоятельности тазового дна на доклиническом этапе с учетом индивидуальных факторов риска позволит своевременно начать консервативное лечение и избежать/снизить частоту оперативного лечения. Данный способ прост, доступен и может быть использован акушерами-гинекологами в практической работе в учреждениях любого уровня. Внедрение прогностической модели в широкую практику позволит сохранить здоровье и качество жизни женщины репродуктивного возраста.
