MAGNETIC RESONANCE PELVIOFETOMETRY FINDINGS IN PREGNANT WOMEN WITH FETAL MACROSOMIA
MAGNETIC RESONANCE PELVIOFETOMETRY FINDINGS IN PREGNANT WOMEN WITH FETAL MACROSOMIA
Abstract
Relevance. In the last decade, there has been an increase in the frequency of fetal macrosomia. Macrosomia deliveries are associated with a high incidence of perinatal complications and emergency caesarean sections. Objective. To determine the possibilities of MR-pelviofetometry in large fetal pregnancies with the estimation of labor outcome.
Materials and Methods. Two groups of pregnant women with preterm pregnancy, at gestational age 37-41 weeks, with normal pelvic dimensions according to external pelviometry were examined. Group I (n=42) – pregnant women whose ultrasound findings showed that the estimated fetal weight corresponded to 4000-4500 grams. Group II (n=41) – control – pregnant women with fetal weight less than 4000g. All pregnant women underwent magnetic resonance pelviofetometry on a tomograph with a magnetic field induction strength of 1.5 Tesla.
Results. The size of the pregnant woman's pelvis and fetal head were analyzed, and the outcome of labor in the two groups was assessed. Pregnant women with reduced pelvic dimensions according to MRI were identified in both groups. Pregnant women with an estimated fetal weight of 4000-4500 g and normal pelvic dimensions had the same risk of cephalopelvic disproportion as pregnant women with a fetal weight less than 4000 g. The risk of disproportion was higher with the combination of macrosomia and reduced pelvic dimensions. In most cases, clinical discrepancies in the size of the mother's pelvis and fetal head occurred when unfavorable position of the head occurred during labor. Depending on the outcome of labor, statistically significant changes in the values of the largest transverse size of the entrance, transverse size of the wide part of the cavity, and interosseous size were found in the study group in large fetuses.
Conclusions. MR-pelviofetometry is a safe and highly informative method for determining the dimensions of the maternal pelvis and fetal head, which allows predicting the risk of disproportion development. The magnitude of the error between external pelviometry pelvic dimensions and MRI pelvic dimensions dictates the need to clarify the pelvic dimensions of women with large fetuses, because an anatomically narrowed pelvis is at greater risk of сephalopelvic disproportion.
1. Введение
В настоящее время отмечается увеличение частоты родов крупным плодом, что по большей части обусловлено ростом встречаемости гестационного сахарного диабета, ожирения матери, родами крупным плодом в анамнезе . По данным разных авторов, частота встречаемости родов крупным плодом составляет от 5 до 12% , . Термин «крупный плод» или «макросомия» применяется в том случае, когда масса плода достигает 4000 гр и более. Роды крупным плодом сопряжены с высокой частотой перинатальных осложнений, родовым травматизмом, а также с большой частотой экстренных кесаревых сечений по разным причинам . Одной из причин экстренного хирургического родоразрешения является диагностирование клинически узкого таза (син. клиническое несоответствие, тазово-плодовая диспропорция), частота встречаемости которого при беременности крупным плодом считается выше средних значений в популяции . Определение размеров таза беременной и головки плода с прогнозированием тазово-плодовой диспропорции позволит усовершенствовать тактику родоразрешения, снизив таким образом количество перинатальных осложнений.
Диагностировать крупный плод возможно при наружной антропометрии, однако величина ошибки может достигать 1500г . Гораздо более точным методом исследования является УЗИ – основной метод визуализации при беременности. Однако, даже в данном методе ошибка в определении предполагаемой массы плода может варьировать от 200 до 1000 г. При массе плода 4000г и более величина ошибки увеличивается как при УЗ-фетометрии, так и при наружной антропометрии .
УЗИ является информативным методом для определения размеров головки плода, однако обладает низкой информативностью для определения размеров таза беременной.
Безопасным и высокоинформативным методом медицинской визуализации при беременности является МРТ, не связанная с ионизирующим излучением и позволяющая получить информацию об анатомии матери и плода. МР-пельвиметрия впервые была предложена Stark et al. в 1985 г, и ограничивалась определением только размеров таза матери, и не позволяла отчетливо визуализировать плод из-за двигательных артефактов . С появлением сверхбыстрых импульсных последовательностей стало возможным получать качественные изображения не только таза матери, но и плода. На данный момент МР-пельвиофетометрия является оптимальным методом определения размеров таза и плода для прогнозирования риска диспропорции .
Цель исследования: определить возможности МР-пельвиофетометрии при беременности крупным плодом с оценкой исхода родов.
2. Методы и принципы исследования
В проспективное исследовании вошли 2 группы беременных. I группа (n=42) – беременные, с предполагаемой массой плода 4000-5000 гр по результатам УЗИ, II группа (n=41) – контрольная.
Критериями включения были: женщины с доношенной одноплодной беременностью (37-41 неделя), любого возраста, любым количеством беременностей и естественных родов в анамнезе, головным предлежанием плода, отсутствием сопутствующей патологии, которая требует родоразрешения путем планового кесарева сечения.
В контрольную группу вошли беременные без высокого риска диспропорции, которым была выполнена МРТ по другим показаниям и дополнительно проведена МР-пельвиофетометрия. К этой группе отнесли беременных с предполагаемым весом плода менее 4000 г по результатам УЗИ.
В исследуемую группу вошли беременные с крупным плодом по подозрению на риск тазово-плодовой диспропорции.
Всем беременным была выполнена наружная антропометрия, УЗИ и МРТ.
Средний возраст пациенток составил 28±2,4 лет (от 19 до 42 лет).
Всем беременным было проведено исследование на томографе с силой индукции магнитного поля 1,5 Тл с апертурой 70 см.
Во время исследования женщины находились в положении лежа на спине в течение 10–12 мин.
Протокол сканирования включал использование стандартных импульсных последовательностей с получением Т1-ВИ костей таза беременной в сагиттальной и косо-аксиальной плоскости, и Т2-ВИ головки плода в сагиттальной и аксиальной плоскости.
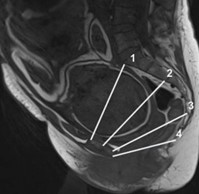
Рисунок 1 - Измерение прямых размеров малого таза по данным МРТ
Примечание: 1 – прямой размер входа, 2 – прямой размер широкой части полости, 3 – прямой размер узкой части полости, 4 – прямой размер выхода
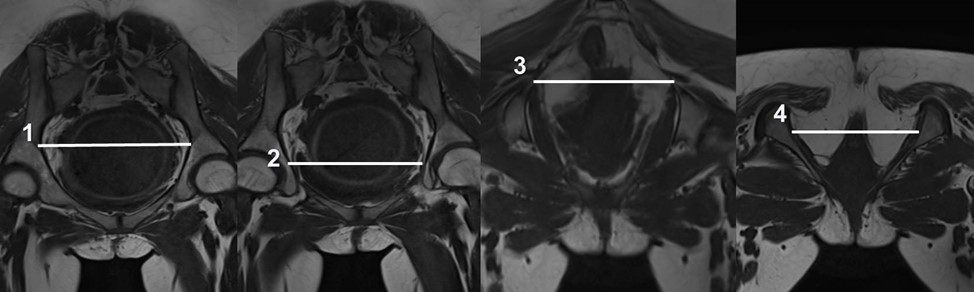
Рисунок 2 - Измерение поперечных размеров малого таза по данным МРТ
Примечание: 1 – поперечный размер входа, 2 – поперечный размер широкой части полости таза, 3 – межостный размер, 4 – битуберозный размер
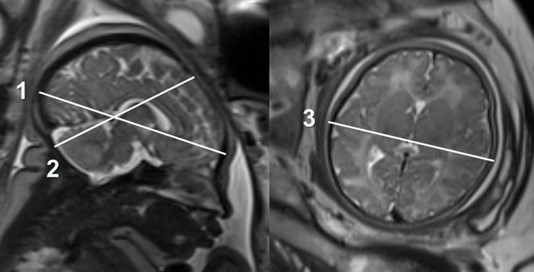
Рисунок 3 - Измерение размеров головки плода по данным МРТ
Примечание: 1 - лобно-затылочный размер, 2 – малый косой размер, 3 – бипариетальный размер
3. Основные результаты
Были проанализированы размеры тазов беременных и головки плода, предполагаемая масса плода, исход родов в исследуемых группах.
Статистически значимых межгрупповых различий в наружных размерах большого таза не выявлено.
Средняя предполагаемая масса плода по данным УЗИ в I и II группах составила 4260.59±146.62 г. и 3189.2±527.24 г., соответственно.
По результатам МР-пельвиофетометрии статистически значимых межгрупповых различий в размерах таза беременных также выявлено не было. Сравнительный статистический анализ проведен между группами с помощью T-test. Проверялась нулевая гипотеза (H0) об отсутствии различий размеров таза между группами против альтернативной (H1) о существовании различий размеров таза между группами. При уровне значимости p<0,05 отвергается нулевая гипотеза об отсутствии различий в группах. Таким образом, исследуемые группы сопоставимы по размерам малого таза.
Однако, несмотря на отсутствие статистически значимых межгрупповых различий, в обеих группах были выявлены беременные с уменьшением размеров малого таза по данным МРТ, у которых по данным наружной антропометрии размеры большого таза были нормальными. Так, в I группе отмечались уменьшения размеров малого таза у 4 женщин не более, чем 2,0 см. Во II группе имелось уменьшение размеров малого таза у 5 женщин не более, чем на 2,0 см. Таким образом, в обеих группах имелись женщины с сужением малого таза 1 степени. При этом у 7 из 9 вышеперечисленных женщин отмечался высокий ИМТ до беременности – от 28.3 до 33.1.
По результатам МР-пельвиофетометрии было выявлено увеличение размеров головки плода в группе с крупным плодом по сравнению с группой контроля (см. табл. 1).
Таблица 1 - Размеры головки плода по данным МРТ
Размеры головки плода | I группа (крупный плод), см | II группа (норма), см | p-value |
Максимальный бипариетальный | 10,24±0,39 | 9,88±0,33 | 0,001593 |
Лобно-затылочный | 12,15±0,47 | 11,83±0,77 | 0,1567 |
Малый косой | 9,58±0,60 | 9,45±0,60 | 0,4758 |
Окружность головки по малому косому размеру | 31,19±1,44 | 30,38±1,46 | 0,07973 |
По данным МРТ, в группе контроля при расчете индекса тазово-плодового соответствия не было выявлено риска диспропорции ни у одной беременной (индекс тазово-плодового соответствия был положительным).
В группе с крупным плодом риск тазово-плодовой диспропорции был выявлен у 3 беременных, у которых определялось уменьшение 2‑х и более размеров малого таза (индекс тазово-плодового соответствия был положительным). Однако, все беременные были допущены к естественным родам.
В контрольной группе (n=41) 30 женщин родили самостоятельно, 11 было выполнено экстренное кесарево сечение по различным причинам: 5 – слабость или дискоординация родовой деятельности, 4 – острая гипоксия плода, 2 – клинически узкий таз.
У женщин с выявленным клинически узким тазом в контрольной группе определялись неблагоприятные вставления головки – лобное (n=1) и задний вид затылочного вставления (n=1). При этом у этих женщин по результатам МРТ не было выявлено уменьшения размеров таза, а вес плода при рождении не превышал 4000 г.
В группе беременных с крупным плодом (n=42) 27 родили естественным путем, 15 было выполнено экстренное кесарево сечение. Среди причин оперативного родоразрешения: 8 – слабость или дискоординация родовой деятельность, 2 – острая гипоксия плода, 1 – отсутствие эффекта от родовозбуждения, 4 – клинически узкий таз.
У женщин с диагностированным клинически узким тазом в группе с крупным плодом отмечались асинклитическое вставление головки (n=1), формирование заднего вида затылочного вставления (n=1), в двух случаях формировался передний вид затылочного вставление, но имелось длительное стояние головки в одной плоскости.
У обеих женщин, у которой клиническое несоответствие случилось при родах в переднем виде затылочного вставления, по результатам МР-пельвиофетометрии был диагностирован анатомически узкий таз 1 степени сужения, а индекс тазово-плодового соответствия был отрицательным. Масса плодов при рождении составила 4460 г. и 4370 г.
У 1 женщины, у которой плод установился в полости малого таза в заднем виде затылочного вставления, было выявлено сужение межостного и битуберозного размеров на 1,0 и 1,4 см, соответственно, при этом масса плода при рождении составила 4330 г.
У женщины с асинклитическим вставлением головки не отмечалось сужения размеров таза, а вес плода при рождении составил 4220 г.
Был проведен анализ исходов родов в зависимости от показателей размеров малого таза по данным МРТ в обеих группах.
В исследуемой группе с крупным плодом выявлены статистически значимые различия в показателях «наибольший поперечный размер входа» (см. табл. 2), «поперечный размер широкой части полости» (см. табл. 3), «межостный размер» (см. табл. 4). При этом, в группе контроля не удалось установить статистически значимых изменений.
Таблица 2 - Зависимость исхода родов от наибольшего поперечного размера входа
Показатель | Категории | наибольший поперечный размер входа | p-value | ||
M ± SD, см | 95% ДИ, см | n | |||
Исход родов | Кесарево сечение | 13,17 ± 0,69 | 12,79 – 13,56 | 15 | 0,003* |
Физиологические роды | 13,91 ± 0,73 | 13,62 – 14,20 | 27 | ||
Примечание: * – различия показателей статистически значимы (p < 0,05)
При определении зависимости вероятности физиологических родов от наибольшего поперечного размера входа установлено, что физиологические роды прогнозировались при значении этого размера равном 13,6 см и выше. Чувствительность и специфичность модели составили 77,7% и 80,0%, соответственно. При ROC-анализе площадь под кривой составила 0,764 ± 0,073 с 95% ДИ: 0,621 – 0,908. Полученная модель была статистически значимой (p = 0,005).
Таблица 3 - Зависимость исхода родов от поперечного размера широкой части полости
Показатель | Категории | поперечный размер широкой части полости | p-value | ||
M ± SD, см | 95% ДИ, см | n | |||
Исход родов | Кесарево сечение | 11,08 ± 0,80 | 10,64 – 11,52 | 15 | < 0,001* |
Физиологические роды | 11,94 ± 0,62 | 11,70 – 12,19 | 27 | ||
Примечание: * – различия показателей статистически значимы (p < 0,05)
При определении зависимости вероятности физиологических родов от поперечного размер широкой части полости установлено, что физиологические роды прогнозировалось при значении показателя это размера равном 11,1 см и выше. Чувствительность и специфичность модели составили 92,6% и 76,7%, соответственно.
При ROC-анализе в оценке зависимости вероятности физиологических родов от показателя «поперечный размер широкой части полости» площадь под ROC-кривой составила 0,814 ± 0,065 с 95% ДИ: 0,686 – 0,941. Полученная модель была статистически значимой (p < 0,001).
Таблица 4 - Зависимость исхода родов от межостного размера
Показатель | Категории | межостный размер или поперечный размер узкой части полости таза | p-value | ||
M ± SD, см | 95% ДИ, см | n | |||
Исход родов | Кесарево сечение | 11,64 ± 0,83 | 11,18 – 12,10 | 15 | 0,009* |
Физиологические роды | 12,34 ± 0,77 | 12,03 – 12,64 | 27 | ||
Примечание: * – различия показателей статистически значимы (p < 0,05)
При сопоставлении исхода родов в зависимости от межостного размера было установлено, что физиологические роды прогнозировались при значении показателя «межостный размер» равном 11,9 см и выше. Чувствительность и специфичность модели составили 85,2% и 77,0%, соответственно. С помощью ROC-анализа была получена кривая, площадь под которой составила 0,720 ± 0,079 с 95% ДИ: 0,565 – 0,875. Полученная модель была статистически значимой (p = 0,019).
При проведении анализа исхода родов в зависимости от показателей размеров головки плода в обеих группах статистически значимых различий выявлено не было.
4. Обсуждение
По данным нашего исследования, у женщин, с предполагаемой массой плода 4000-4500 г при нормальных размерах таза частота клинически узкого таза оказалась такой же, как и у беременных с массой плода менее 4000 г. Риск диспропорции был выше при сочетании крупного плода с уменьшенными размерами таза.
При этом, по данным статистического анализа, риск экстренного кесарева сечения по различным причинам в исследуемой группе повышался при значении наибольшего поперечного размера входа менее 13,6 см, поперечного размера широкой части полости менее 11,1 см, межостного размера менее 11,9 см.
Наличие выявленных статистически значимых различий в исходах родов в исследуемой группе, и их отсутствие в группе контроля, может быть обусловлено увеличенной массой плода. По данным литературы, роды крупным плодом чаще заканчиваются кесаревым сечением, чем при родах с нормальным размером плода, по различным акушерским причинам . Можно предположить, что размеры таза матери могут прямо или косвенно влиять на исход родов крупным плодом, например, оказывая воздействие на биомеханизм родов, сократительную активность матки, длительность родов и т.д .
Информация о размерах таза беременной и головки плода используется врачами акушерами-гинекологами во время родов в качестве инструмента поддержки принятия решения, когда необходимо определить тактику родоразрешение при затяжных родах – продолжать естественные роды или прибегнуть к экстренному кесарево сечению .
Выявление анатомически суженных тазов по данным МРТ среди беременных, у которых по данным наружной антропометрии определялись нормальные размеры большого таза, указывает на недостаточно высокую информативность последней. Величина ошибки между данным наружной пельвиометрии и МР-пельвиометрии диктует необходимость дополнительного уточнения размеров таза при беременности крупным плодом, поскольку не диагностированный анатомически узкий таз больше подвержен риску диспропорции при беременности крупным плодом. Таким образом, выполнение МР-пельвиофетометрии при беременности крупным плодом может способствовать выявлению риска диспропорции за счет определения уменьшенных размеров малого таза.
Следует отметить, что диагностическую ценность имеет индекс тазово-плодового соответствия только для родов в переднем виде затылочного вставления, однако в большинстве случаев клинического несоответствия определялись неблагоприятные варианты вставления головки. Задний вид сгибательного и разгибательные вставления головки плода сопряжены с повышенным риском затрудненного течения 1 и 2 периода родов в связи с большим размером окружности головки, которой она проходит по родовым путям. Во время родов такие варианты вставления ассоциированы с более длительным 1 и 2 периодами родов, оперативными влагалищными родами, разрывами промежности, кесаревым сечением . Для прогнозирования исхода родов при неблагоприятных вставлениях головки могло бы быть полезным определение ее окружности не только по малому косому, а по другим размерам – лобно-затылочному, вертикальному, среднему косому, что дает потенциал для дальнейшего усовершенствования методики МР-пельвиофетометрии.
5. Заключение
Увеличение частоты родов крупным плодом сопряжено с повышенным риском перинатальных осложнений, одним из которых является клиническое несоответствие между тазом матери и головкой плода в родах, что является показанием к выполнению экстренного кесарева сечения. Однако, по данным нашего исследования роды крупным плодом с массой 4000-4500 г при нормальных размерах таза беременной не сопровождались увеличением частоты тазово-плодовой диспропорции. Частота клинического несоответствия была выше при сочетании уменьшенных размеров малого таза матери с беременностью крупным плодом.
МР-пельвиофетометрия, выполненная на сроке 37-40 недель, является безопасным и высокоинформативным методом определения размеров таза матери и головки плода, который позволяет прогнозировать риск развития диспропорции, планировать тактику ведения 1 и 2 периода родов при беременности крупным плодом и снизить риск неблагоприятных перинатальных исходов.
