PROSPECTS FOR IMPROVING THE RESULTS OF SURGICAL TREATMENT OF BLEEDING GASTRODUODENAL ULCERS
PROSPECTS FOR IMPROVING THE RESULTS OF SURGICAL TREATMENT OF BLEEDING GASTRODUODENAL ULCERS
Abstract
Objective. To determine the prospects of improving the results of surgical treatment of bleeding gastroduodenal ulcers.
Material and methods. The results of treatment of 1056 patients "State Budgetary Institution of Emergency Medical Care Regional Clinical Hospital of the Ministry of Healthcare" from 2017 to 2022, who were admitted for gastroduodenal ulcer complicated by haemorrhage, were analysed. On admission, the treatment tactics were selected. Both endoscopic methods of haemostasis and open methods of surgical treatment were used.
Results. Of 1056 patients with gastroduodenal ulcerous bleedings endoscopic haemostasis was effective in 915 (86.7%) patients, surgical interventions were performed in 141 (13.3%) patients. Different methods of duodenoplasty were performed in 82 (58.2%) patients, gastroplasty – in 22 (15.2%) patients, gastric resection – in 25 (17.7%) patients, piercing of ulcer – in 12 (8.5%) patients. Postoperative mortality – 17 patients (12.1%).
Individualized treatment tactics and extraduodenalization method of bleeding ulcer of the back wall of the duodenum with penetration of the pancreas head using medical antibacterial anti-inflammatory glue "Sulfacrylate" was performed on 82 patients (38 (46.3%) – the main group). Complications occurred in three patients (7.9%). There were no deaths.
In the control group, in 44 (53.7%) patients, wait and see tactics were used. Bridge duodenoplasty was performed in 32 (72.7%) patients. Complications occurred in 5 (15.6%) patients. Two patients died, the lethality was 6.3%. Segmental resection of duodenum was done in 12 (27.3%) patients. Complications were observed in 6 (50.0%) patients. Three patients died, mortality was 25.0%. The total number of complications in the control group was 25.0%, and the overall postoperative mortality was 11.4%.
Conclusion. To improve the results of surgical treatment, it is reasonable to use personalized tactics based on the prognosis of recurrent bleeding. Basic and additional criteria for determining the risk of recurrent bleeding allow to choose the method of primary haemostasis most accurately. The applied method of "surgical treatment of duodenal ulcer complicated by bleeding and penetration into the pancreas" developed by us can serve as a method. To prevent postoperative scar deformation of duodenum, it is advisable to administer roncoleukin intraoperatively.
1. Введение
Язвенная болезнь желудка и двенадцатиперстной кишки является одним из наиболее распространенных заболеваний пищеварительной системы во всем мире и продолжает оставаться актуальной проблемой современной хирургии, в связи с ростом заболеваемости и увеличением количества осложнений . В Российской Федерации средний уровень гастродуоденальных язв, осложненных кровотечением, составляет 43,3 на 100 тыс. взрослого населения, достигая максимальных значений в Южном Федеральном округе – 50,7 . Несмотря на применение разнообразных способов хирургического лечения гастродуоденальных язвенных кровотечений, уровень послеоперационной летальности остается высоким и составляет от 2,7 до 35,2% . Послеоперационная летальность значительно возрастает при рецидиве кровотечения и у лиц пожилого и старческого возраста, достигая 50% . Существующие методы эндоскопического гемостаза в 95% случаев позволяют добиться остановки язвенного кровотечения . Однако изолированное использование эндоскопических методов может привести к задержке оперативного лечения и неоправданно высокой летальности, которая может достигать 70% , . Осложнения после оперативного лечения кровоточащих гастродуоденальных язв зависят от вида хирургического вмешательства и составляют от 5 до 40% .
Единого мнения о показаниях к хирургическому лечению не существует, однако большая часть авторов придерживается мнения о необходимости персонализированного подхода к выбору метода хирургического лечения с учетом тяжести состояния больного, степени активности кровотечения и местных проявлений заболевания .
Цель исследования: определение перспектив улучшения результатов хирургического лечения кровоточащих гастродуоденальных язв.
2. Материалы и методы исследования
Проанализированы результаты лечения 1056 пациентов «ГБУЗ Краевая клиническая больница скорой медицинской помощи МЗ КК» с 2017 г. по 2022 г., поступивших по поводу язвенной болезни желудка и двенадцатиперстной кишки, осложненной кровотечением.
Таблица 1 - Характеристика групп пациентов по сопутствующим хроническим нозологиям
Показатель | Без хронических сопутствующих заболеваний | Ишемическая болезнь сердца | Гипертоническая болезнь | Прочее |
Количество пациентов, абс. ч. | 202 | 203 | 134 | 517 |
Возраст (М±m) | 32,3±3,3 | 61,2±2,3 | 53,4±3,1 | 49,6±2,2 |
Пол (муж\жен) абс. ч. | 135/67 | 113/90 | 45/89 | 297/220 |
Пациенты мужского пола составили 706 (66,8%) человека, женского – 350 (33,2%). Средний возраст 57,2 ± 2,3 лет. Сопутствующие хронические заболевания выявлены у 854 больных, что составило 80,1%. Наиболее распространенными заболеваниями были ишемическая болезнь сердца (23,8%), гипертоническая болезнь (15,7%) и их сочетание (табл. 1).
При поступлении всем больным выполнялся комплекс лабораторно-инструментальных методов исследований, по результатам которых избиралась тактика лечения. Из 1056 пациентов, у 65% язва локализовалась в двенадцатиперстной кишке, у 30% – кровотечение из язвы желудка, у 4% наблюдалось сочетание форм язвенной болезни и 1% составили пептические язвы гастроэнтероанастомоза (рис. 1).
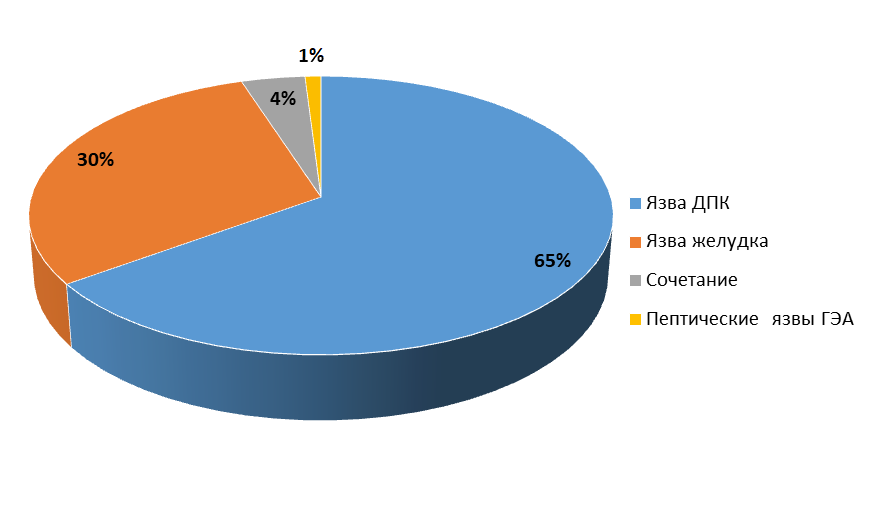
Рисунок 1 - Распределение пациентов по источнику кровотечения
Эффективность эндоскопического гемостаза у 915 больных составила 86,7%, оперативные вмешательства выполнены у 141 (13,3%) пациентов. Различные способы дуоденопластики были выполнены у 82 (58%) пациентов, гастропластика – у 22 (16%) больных, резекция желудка – у 25 (18%) человек, прошивание язвы – у 12 (8%) пациентов. После всех операций умерло 17 человек, что составило 12,1%.
Для сравнения результатов различных способов дуоденопластики были выделены две группы. В контрольную группу вошло 44 человека. В этой группе была выбрана активно-выжидательная тактика, для хирургического лечения применяли мостовидную или сегментарную дуоденопластику. В основную группу вошло 38 пациентов. При оперативном лечении в этой группе была применена персонализированная тактика, которая была основана на прогнозе рецидива кровотечения после первичного эндоскопического гемостаза. При принятии решения о тактики ведения больного применялись основные и дополнительные критерии риска развития рецидива кровотечения.
Основными критериями для выбора тактики лечения язвенных гастродуоденальных кровотечений считались:
- эндоскопические признаки активности кровотечения и/или стабильность гемостаза в язве;
- степень тяжести кровопотери и связанные с ней патофизиологические изменения в организме;
- риск анестезии и операции в зависимости от объема оперативного лечения.
К дополнительным критериям выбора тактики лечения относились:
- локализация язвенного дефекта (локализации язв в теле и кардиальном отделе желудка вдоль малой кривизны и на задней стенке луковицы двенадцатиперстной кишки);
- размер язвенного дефекта (размер язвы более 2 см., для язвы желудка и более 1 см. для язвы двенадцатиперстной кишки);
- лабораторные критерии нарушения системы гомеостаза (ДВС-синдром, метаболический ацидоз).
У 38 пациентов основной группы был использован разработанный нами метод экстрадуоденизации кровоточащей язвы задней стенки ДПК с пенетрацией в головку поджелудочной железы с применением медицинского актибактериального противовоспалительного клея «Сульфакрилат». Патент на изобретение № 2578354 («Способ хирургического лечения язвенной болезни двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу»), получен 25 февраля 2016г.
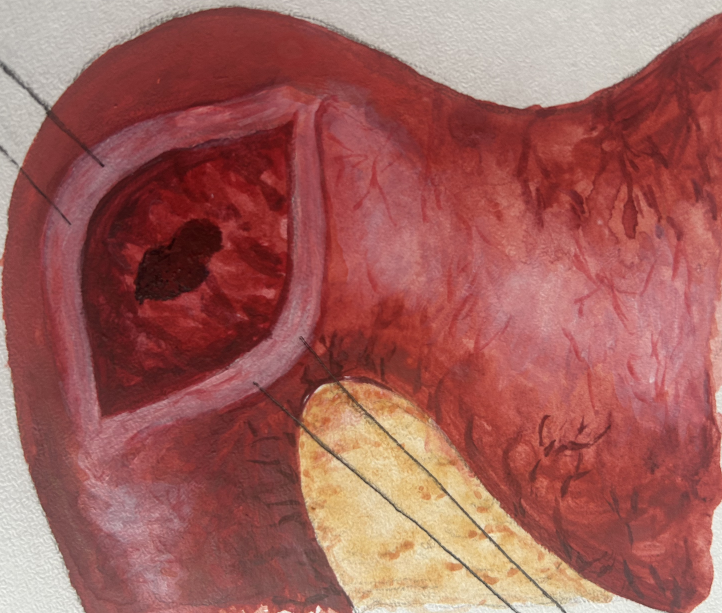
Рисунок 2 - Дуоденотомия передней стенки
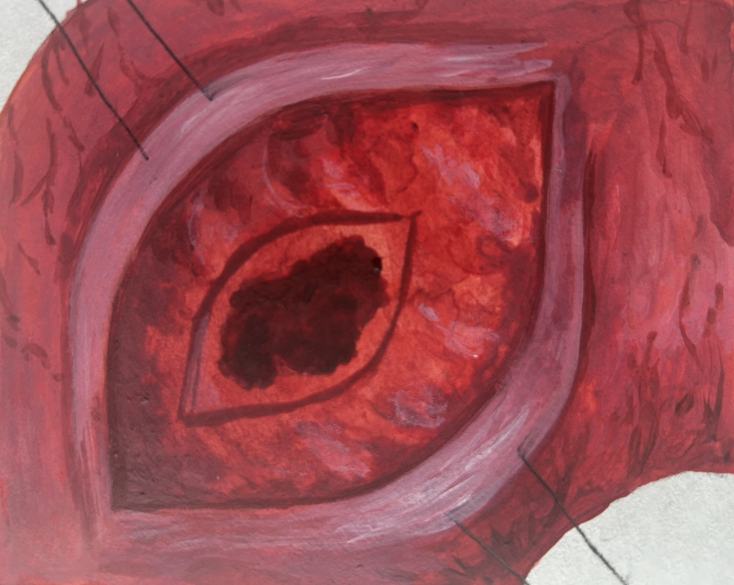
Рисунок 3 - Циркулярное рассечение слизистой и подслизистой оболочки задней стенки ДПК
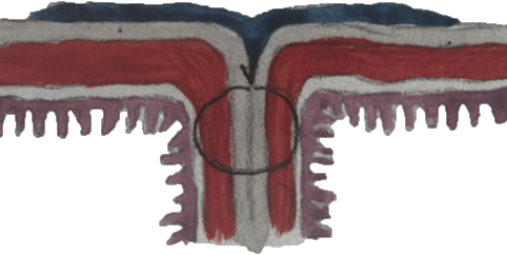
Рисунок 4 - Схема нанесения клеевой композиции «Сульфакрилат» в зоне однорядного кишечного шва
Примечание: *клей обозначен синим цветом

Рисунок 5 - Наложенные швы на наружный слизистый и подслизистый лоскут задней стенки ДПК
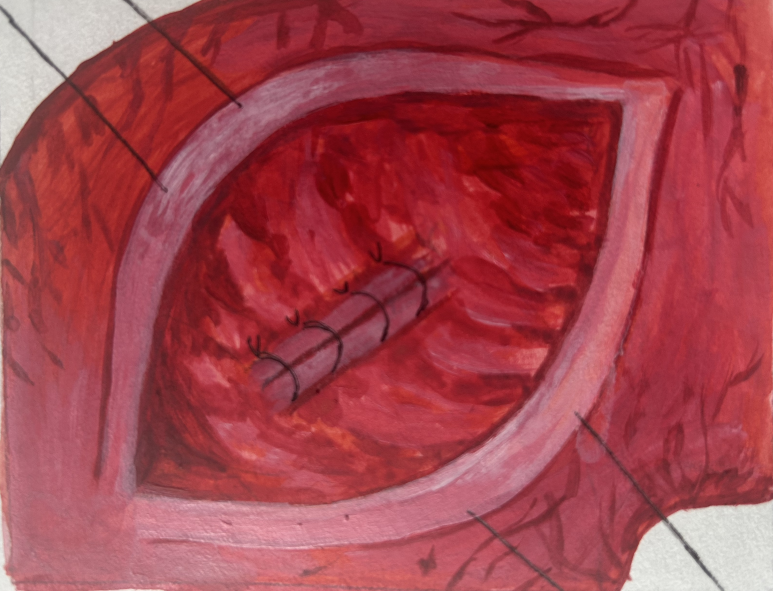
Рисунок 6 - Ушивание дефекта слизистой и подслизистой задней стенки ДПК
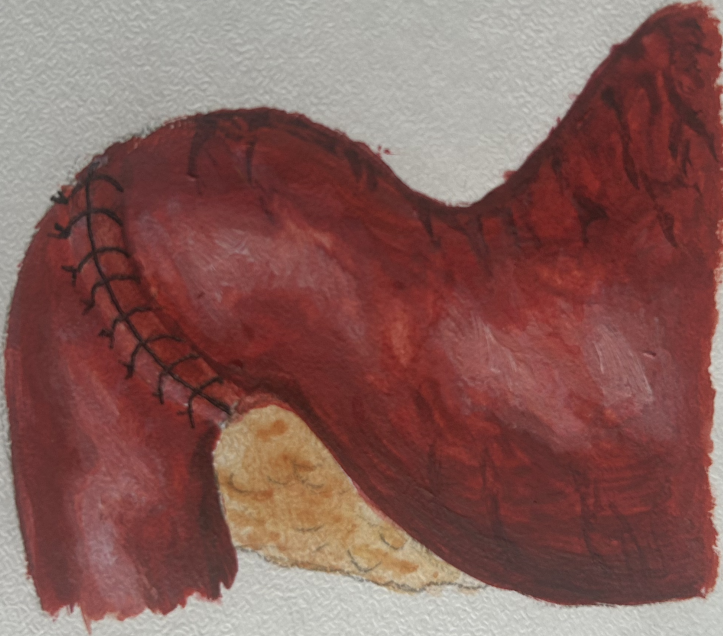
Рисунок 7 - Восстановлена целостность передней стенки двенадцатиперстной кишки
В основу медицинского клея «Сульфакрилат» входит 3 компонента:
- Этиловый эфир α-цианакриловой кислоты – полимеризующаяся основа;
- Бутиловый эфир акриловой кислоты – придает полимеру пластичность;
- Сульфоланметакрилат – противовоспалительный и антибактериальный компонент.
Аутостерильный клей, представляет собой бесцветную прозрачную жидкость со специфическим запахом. Выпускается в готовом для использования виде в полиэтиленовых ампулах-тюбиках, объемом 1 мл. При контакте с живой тканью и водными растворами быстро полимеризуется. Расход клея составляет 0.03 мл (1 капля) на 1 см2. Продолжительность полимеризации зависит от свойств взаимодействующих тканей и составляет от 10 до 120 секунд. При полимеризации клей дает небольшую усадку, что обеспечивает плотное сближение и герметизацию фрагментов тканей.
В организме клей постепенно фрагментируется и рассасывается. Распадаясь на низкомолекулярные части клей образует поры, через которые прорастает соединительная ткань. Полное рассасывание клея происходит через 30 - 45 дней.
К достоинствам данного метода относится: обеспечение герметичности швов; уменьшение риска несостоятельности швов; отсутствие полного пересечения всех слоев задней стенки и прямого контакта с поджелудочной железой, что предупреждает развитие послеоперационного реактивного панкреатита.
С целью улучшения результатов хирургического лечения мы использовали способ интраоперационного применения иммуномодулятора – ронколейкина. Ронколейкин (500.000 ME) разводился в 1 мл 0,9% NaCl и вводился иглой в подслизистый слой на 0,3-0,4 см. Принимался во внимание тот факт, что при заживлении язвы, в ее дне происходит образование грубой рубцовой ткани, что вызывает деформацию сосудов и нервов. Рубцовое замещение тканей двенадцатиперстной кишки приводит к значительным функциональным нарушениям гладкой мускулатуры ДПК. Формирующиеся рубцовые тяжи, распространяются сегментарно от язвы, замыкаются в стенотическое рубцовое кольцо в подслизистом слое, тем самым повреждается сегментарная сосудистая дуга и происходит острое нарушение кровообращения в сегменте, т.е. возникает сосудистый стазовый отечный стеноз. Далее из-за гипоксии возникает дистрофическая трансформация специализированных клеточных структур в соединительную ткань и более выражено этот процесс развивается в подслизистом слое. Известно, что в регенерации слизистой оболочки важное значение имеет ее мышечная пластинка, которая стягивает слизистый дефект, стремясь его закрыть .
Дозировка инъекции составляла 0,25-0,5 мл раствора ронколейкина, а расстояние между проколами от 0,4 до 0,5 см. Количество инъекций зависело от размера язвенного дефекта и колебался от 4 до 8. Объем препарата на одну инъекцию в 0,25-0,5 мл мы обосновываем тем, что при большем количестве препарата, введенного в одну точку, может развиться постинъекционный некроз. Нами эмпирически установлено, что инъекции следует выполнять, отступя 0,5 см от края язвенного дефекта, так как при этом можно максимально эффективно задействовать микроциркуляторное русло.
3. Результаты
В основной группе у 38 (46,3%) больных была использована индивидуализированная тактика лечения и применялся разработанный нами метод экстрадуоденизации кровоточащей язвы задней стенки ДПК с пенетрацией в головку поджелудочной железы. Из 38 оперированных пациентов осложнения возникли у 3-х больных (7,9%). Умерших нет.
В контрольной группе мы придерживались активно-выжидательной тактики у 44 (53,7%) больных. Мостовидная дуоденопластика была выполнена у 32 (72,7%) пациентов. Осложнения возникли у 5 (15,6%) больных. Умерло 2 человека, летальность – 6,3%. Сегментарная резекция двенадцатиперстной кишки была выполнена у 12 (27,3%) больных. Осложнения отмечены у 6 (50%) больных. Умерло 3 больных, летальность составила 25%. Общее количество осложнений в контрольной группе составило – 25%, а общая послеоперационная летальность – 11,4%. (рис. 8)
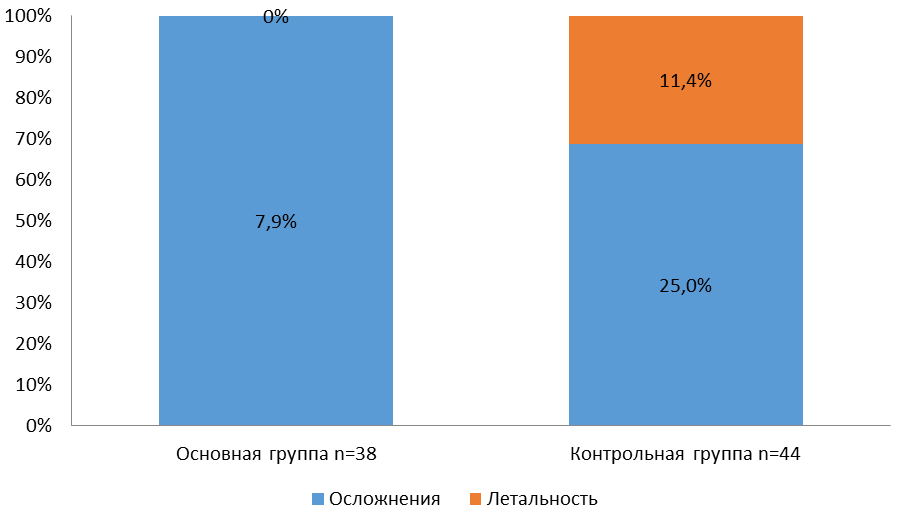
Рисунок 8 - Общее количество осложнений и летальность, в основной и контрольной группах
Примечание: p<0,05
4. Статистический анализ
Нормальность распределения полученных данных оценивалась с помощью критерия Шапиро – Уилко. При интерпретации результатов отличных от нормального распределения признаков, полученные данные представляли как медиану с верхним и нижним квартилем (Me(Q1–Q3)), в случае нормального распределения – в виде средней арифметической и ее стандартной ошибки (M ± m). В сравнении независимых групп, применяли непараметрический критерий Манна – Уитни (U-критерий), зависимых – критерий Вилкоксона. Статистически значимыми различия между группами считали в случаях p ≤ 0,05. Статистическую обработку данных проводили с применением пакета программ MSOffice (Excel 2010), а также Statistica 6.10 (StatSoft, USA).
5. Заключение
Таким образом, лечение язвенных гастродуоденальных кровотечений остается актуальной проблемой современной неотложной хирургии. Для улучшения результатов хирургического лечения целесообразно использовать персонализированную тактику, в основе которой лежит прогноз развития повторного кровотечения после первичного гемостаза. Основные и дополнительные критерии определения риска развития повторного кровотечения позволяют наиболее точно выбрать способ первичного гемостаза. Методом выбора может служить разработанный «Способ хирургического лечения язвенной болезни двенадцатиперстной кишки, осложненной кровотечением и пенетрацией в поджелудочную железу». Использование данного способа позволяет уменьшить риск несостоятельности швов, обеспечивает лучшую герметичность сшиваемых тканей и предупреждает развитие послеоперационного реактивного панкреатита, что несомненно положительно скажется на результатах лечения. Для предотвращения послеоперационного формирования грубой рубцовой деформации стенки двенадцатиперстной кишки целесообразно интраоперационное подслизистое введение ронколейкина.
