Microbiological aspects of chronic pancreatitis
Microbiological aspects of chronic pancreatitis
Abstract
The goal. To investigate the microflora of the proximal small intestine and pancreatic secretions and evaluate its role in the course of chronic pancreatitis.
Materials and methods. At the Moscow Regional Scientific Research Institute named after M.F. Vladimirsky, on the basis of the Department of Abdominal Surgery, intraoperative sampling of pancreatic secretions and contents of the proximal jejunum was performed for the purpose of bacteriological examination in 25 patients.
Results. According to the results of the study, 2 (8%) cases of bacterial overgrowth in the proximal parts of the small intestine were not detected, 23 (92%) had bacterial overgrowth (IBO) from 105 to 109 IU/ml. The median was 106(105-109)CFU/ml. Grade I IBO (105-106) — 15 (60%) patients, the proportion of grade II IBO (107-108K/ml) — 5 (20%), and grade III (109K/ml) — 3 (12%) patients. The microflora of pancreatic secretions was studied in 25 (100%) patients. In 1 (4%) case, no microflora was detected, and in 24 (96%) patients, microflora was detected, with a median of 104 (103-107) CFU/ml. A direct positive relationship (r=0,457, with statistical significance p<0,002) was established between the quantitative composition of the microflora of the small intestine and pancreatic secretions, suggesting their mutually aggravating effect. In the study of the degree of extracretory insufficiency, 23 (92%) patients had a severe degree, in 2 (8%) cases there was a moderate degree of severity. The median elastase of kala-1 was 67 (18–110) mcg/g. A strong inverse relationship was found between the quantitative composition of the microflora of pancreatic secretions (r=-0,7891, p<0,00022) and small intestine (r=-0,844, p<0,0002) with fecal elastase, indicating inhibition of extracretory function with increased bacterial overgrowth.
Conclusion. The data obtained allow us to draw the following conclusions: 1) In the vast majority of cases, patients with chronic pancreatitis (CP) have IBD in the small intestine and pancreatic secretions; 2) IBD of pancreatic secretions and small intestine has a mutually burdensome effect (r=0,457, with statistical significance p<0,002) on each other; 3) IBD of pancreatic secretion and small intestine has an inhibitory effect on the external secretory function of the pancreas and contributes to the progression of CP.
1. Введение
Несмотря на несомненные успехи в диагностике и лечении хронического панкреатита (ХП), одной из главных проблем в современной панкреатологии остаётся прогрессирование экзо- и эндосекреторной недостаточности вследствие фиброза поджелудочной железы (ПЖ) . Так R. Ammann и соавт., выявили значимую (р<0,05) прямую корреляционную связь между степенью выраженности фиброза и функциональной недостаточностью ПЖ . В этой связи изучение причин влияющих на прогрессирование внешнесекреторной недостаточности (ВН), имеет большое значение для диагностики и лечения ХП. Из всех факторов, влияющих на развитие ВН, наименее изученным является синдром избыточного бактериального роста (СИБР) проксимальных отделов тонкой кишки , . Сложность изучения СИБР заключается в отсутствии оптимального способа диагностики, трудностях определения количественного и видового состава микрофлоры и немногочисленных данных об её патогенетической роли при ХП.
Под СИБР тонкой кишки понимают бактериальную контаминацию проксимальных отделов тонкой кишки условно-патогенной и фекальной микрофлорой свыше 105 КОЕ/мл . По данным зарубежных и отечественных авторов СИБР выявляется в 34–92% случаев при ХП .
В настоящее время выделяют три степени выраженности СИБР в зависимости от характера и количества микрофлоры в тонкой кишке , :
I степень — при наличии увеличения аэробной нормальной кишечной микрофлоры (>105– 106 КОЕ / г);
II степень — увеличение аэробной нормальной кишечной микрофлоры и появление анаэробных бактерий (>106– 107 КОЕ / г);
III степень — преобладание анаэробной флоры (обсемененность на уровне 109 КОЕ / г и более)
В прогрессировании ХП железы при СИБР, большое значение придается повышенному синтезу и транслокации бактериального эндотоксина Грамм отрицательной флоры . Так, G. Perides с соавт. в своём эксперименте показал, что у мышей, получавших алкоголь, введение эндотоксина вызывает выраженный воспалительный некроз ПЖ, а при повторных введениях фиброз . Vonlaufen A. с cоавт. на животной модели получили убедительные данные свидетельствующие о стимулирующем влиянии липосахарида бактериального эндотоксина на панкреатические звёздчатые клетки .
Ещё недавно считалось, что секрет поджелудочной железы является стерильным, но новые исследования показали, что при ХП он может иметь свою микрофлору . Так, по данным T. Maekawa и соавт., при исследовании 36 пациентов с ХП, в 81% случаев обнаружена микрофлора панкреатического сока, а именно энтерококки (E. faecalis) . В эксперименте на животных (мыши) с помощью индуцированного церулином ХП, измеряя уровень сывороточных антител СPS у мышей обнаружены их высокие значения, по сравнению с контрольной группой. А при ИГХ окрашивании ПЖ на Enterococcus в группе с индуцированным церулином ХП, отмечено присутствие энтерококков в области протока ПЖ, в отличие от контрольной группы, где энтерококки не были обнаружены. Аналогичные результаты были получены при ИГХ исследовании ПЖ человека. Все эти данные, по мнению автора, указывают на инфицирование ПЖ и способствуют прогрессированию ХП. S. Itoyama и соавт. в своём исследовании выявили Enterococcus spp. в панкреатическом соке у 17 из 62 пациентов . Автор связывал наличие флоры с изменением состояния панкреатического сока. F. Frost c соавторами при исследовании панкреатического сока выявили факультативные патогенные организмы, такие как Enterococcus, Streptococcus и Escherichia-Shigella . При этом последний связан с производством липополисахарида (ЛПС) который приводит к активации звездчатых клеток ПЖ и прогрессированию фиброза поджелудочной железы.
Таким образом, изучение микрофлоры тонкой кишки и панкреатического секрета и её влияния на течение ХП является перспективным направлением и позволит разработать новые подходы в лечении хронического панкреатита.
Цель исследования: изучить видовой и количественный состав микрофлоры проксимальных отделов тонкой кишки и панкреатического секрета и оценить её роль в механизмах заболевания ХП.
2. Материалы и методы
В Московском областном научно-исследовательском институте им. М.Ф. Владимирского, на базе отделения абдоминальной хирургии 25 пациентам был выполнен интраоперационный забор панкреатического секрета и содержимого проксимальных отделов тощей кишки с целью бактериологического исследования. Забор содержимого проксимальных отделов тонкой кишки выполняли интраоперационно, на первом этапе выделения отрезка тощей кишки длиной 15–18 см на сосудистой ножке на расстоянии 50–60 см от дуоденоеюнальноюго перехода. Именно этот уровень позволял полностью исследовать микрофлору проксимальных отделов тонкой кишки, вторым этапом осуществляли непосредственно забор из проксимального и дистального участков сегмента тощей кишки. При этом для получения внутрипросветной флоры стерильный тупфер помещался в просвет тонкой кишки.
Для бактериологического исследования панкреатического секрета, осуществлялся доступ в сальниковую сумку через желудочно-ободочную связку. Затем пальпаторно или при помощи интраоперационного УЗИ находился главный панкреатический проток, выполнялась пункция панкреатического протока с помощью стерильного шприца с иглой 21G, полученный секрет собирался в стерильную пробирку для бактериологического исследования. Сбор биоматериала проводился в транспортные системы, содержащие готовые транспортные питательные среды, среда Кери-Блейра. Микробиологические исследования проводили с использованием микроскопических, культуральных и биохимических технологий. Посев материала производили полуколичественным секторальным методом. Для диагностического посева использовали кровяной агар (КА), среду Эндо, агар Сабуро, SS-агар, СТАФИЛОКОККАГАР, ЭНТЕРОКОККАГАР, полуколичественный метод дополняли культивированием биологического материала в среде обогащения (триптиказо-соевый бульон) с последующим высевом на КА. Идентификация микроорганизмов проводилась с применением тест-системы MICROLATEST фирмы ERBA Lachema.
Результат представляли в количестве колониеобразующих единиц (КОЕ) на 1 мл раневого отделяемого.
Статистическая обработка проводилась с помощью корреляционного анализа для непараметрических данных ранговой корреляции Спирмена.
3. Основные результаты
Интраоперационный забор панкреатического секрета и содержимого тонкой кишки по разработанному автором способу для бактериологического исследования был выполнен у 25(100%) пациентов. При определении количественного состава бактериальной флоры в 2 (8%) случаях избыточного бактериального роста(ИБР) в проксимальных отделах тонкой кишки не выявлено, у 23 (92%) пациентов отмечен ИБР в диапазоне от 105 до 109КОЕ/мл. Медиана количественного состава микрофлоры тонкой кишки составляла 106(105-109) (рис. 1).
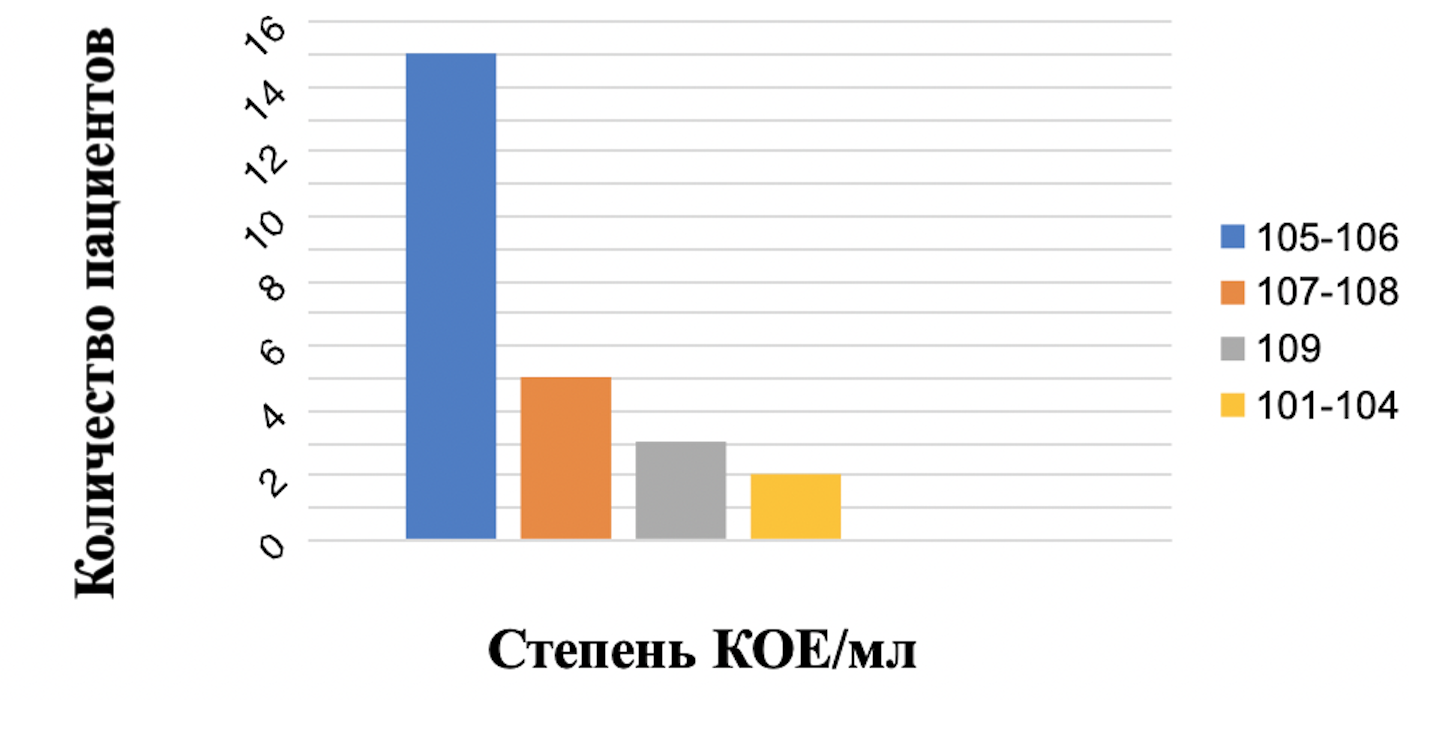
Рисунок 1 - Количественная характеристика бактериальной флоры
Панкреатический секрет был исследован у 25 (100%) пациентов. Так, в 1 (4%) случае микрофлоры не обнаружено, а у 24(96%) пациентов выявлена микрофлора, медиана которой составляла 104(103-109) КОЕ/мл (рис. 2).
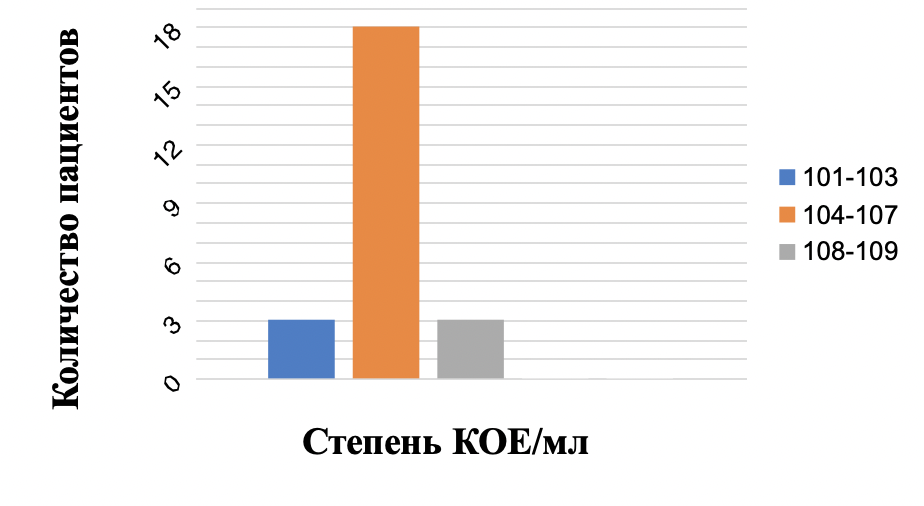
Рисунок 2 - Количественная характеристика микрофлоры панкреатического секрета в обеих группах
При изучении видового состава микрофлоры панкреатического секрета и тонкой кишки у 25 пациентов, их микробный пейзаж совпадал и в основном был представлен Entorococcus faecalis, Escherihia coli, Bacteroides spp. (табл. 1).
Таблица 1 - Видовой состав микрофлоры панкреатического секрета
Микрофлора (видовой состав) | Тонкая кишка | Панкреатический секрет |
Гр.+(Enterococcus faecalis) | 10 (40%) | 12 (48%) |
Гр.-(Escherichia coli) | 10 (40%) | 21 (84%) |
Анаэробная флора (Bacteroides) | 5 (20%) | 3 (12%) |
Учитывая полученные результаты, можно был предположить, что основной путь транслокации микрофлоры ретроградный энтерогенный, через большой дуоденальный сосочек, и связан с избыточным бактериальным ростом в проксимальных отделах тонкой кишки.
С целью оценки взаимосвязи между количественными параметрами микрофлоры тонкой кишки и панкреатического секрета был проведён корреляционный анализ методом ранговой корреляции Спирмена. Для этого количественные характеристики микрофлоры тонкой кишки и панкреатического секрета были разделены на 2 группы (I группа — тонкая кишка и II группа — панкреатический секрет). Результаты представлены на рисунке 3.
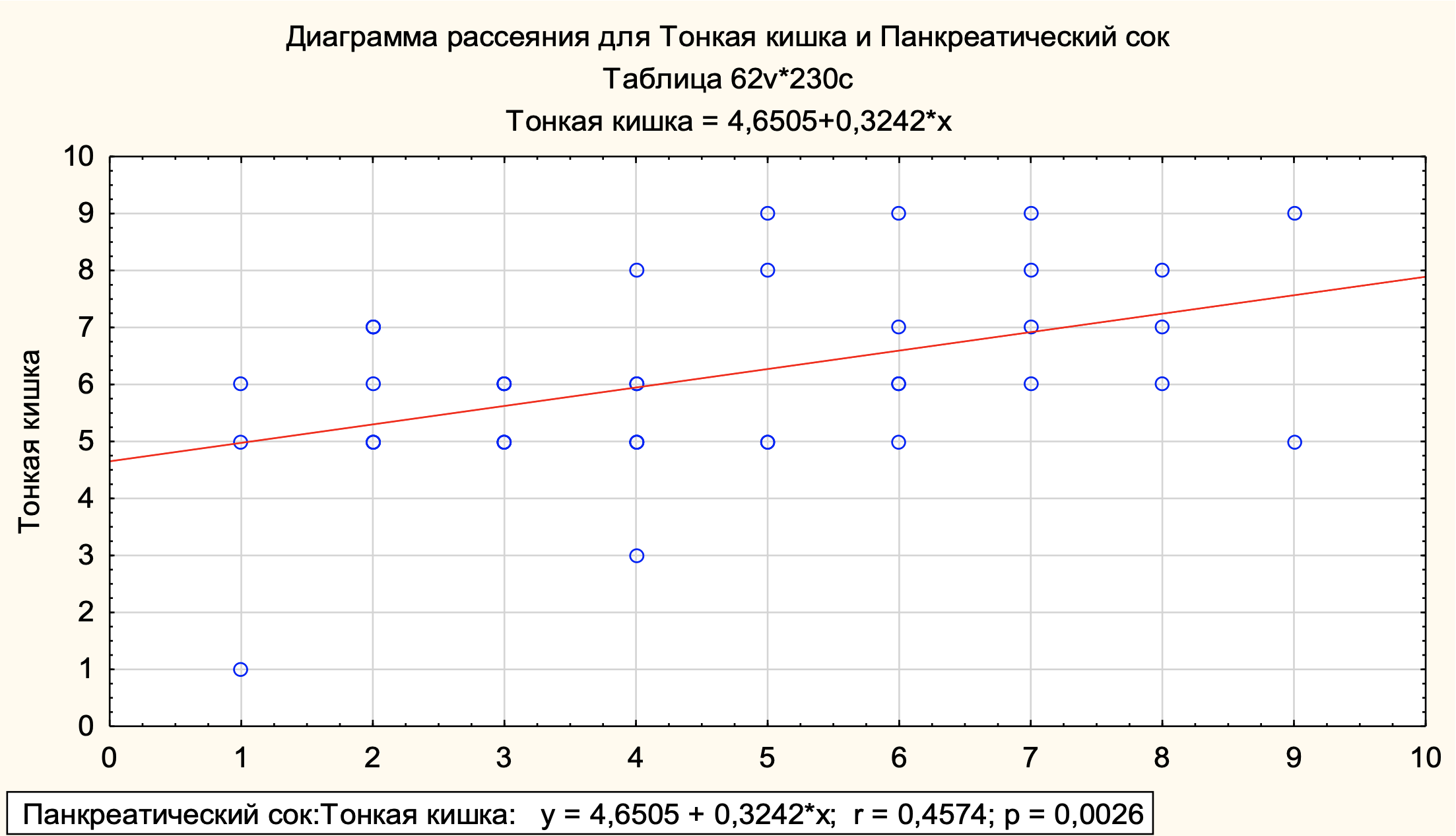
Рисунок 3 - Взаимосвязь между количественными параметрами микрофлоры тонкой кишки и панкреатического секрета
Следующей нашей задачей было исследовать внешнесекреторную функцию ПЖ при ХП и оценить её взаимосвязь с микрофлорой тонкой кишки и панкреатического секрета. Внешнесекреторную функцию поджелудочной железы оценивали по уровню фекальной эластазы у 25 (100%) пациентов. Во всех случаях (100%) у пациентов была отмечена внешнесекреторная недостаточность разной степени выраженности. Так, в подавляющем большинстве – 23(92%) случаев у пациентов отмечалась тяжёлая степень недостаточности внешнесекреторной функции, в 2(8%) случаях наблюдалась внешнесекреторная недостаточность средней степени тяжести. Медиана фекальной эластазы составила 67 (18–110) мкг/г.
С целью оценки взаимосвязи микрофлоры панкреатического секрета с внешнесекреторной функцией был выполнен корреляционный анализ у 25 (100%) пациентов (рис. 4).
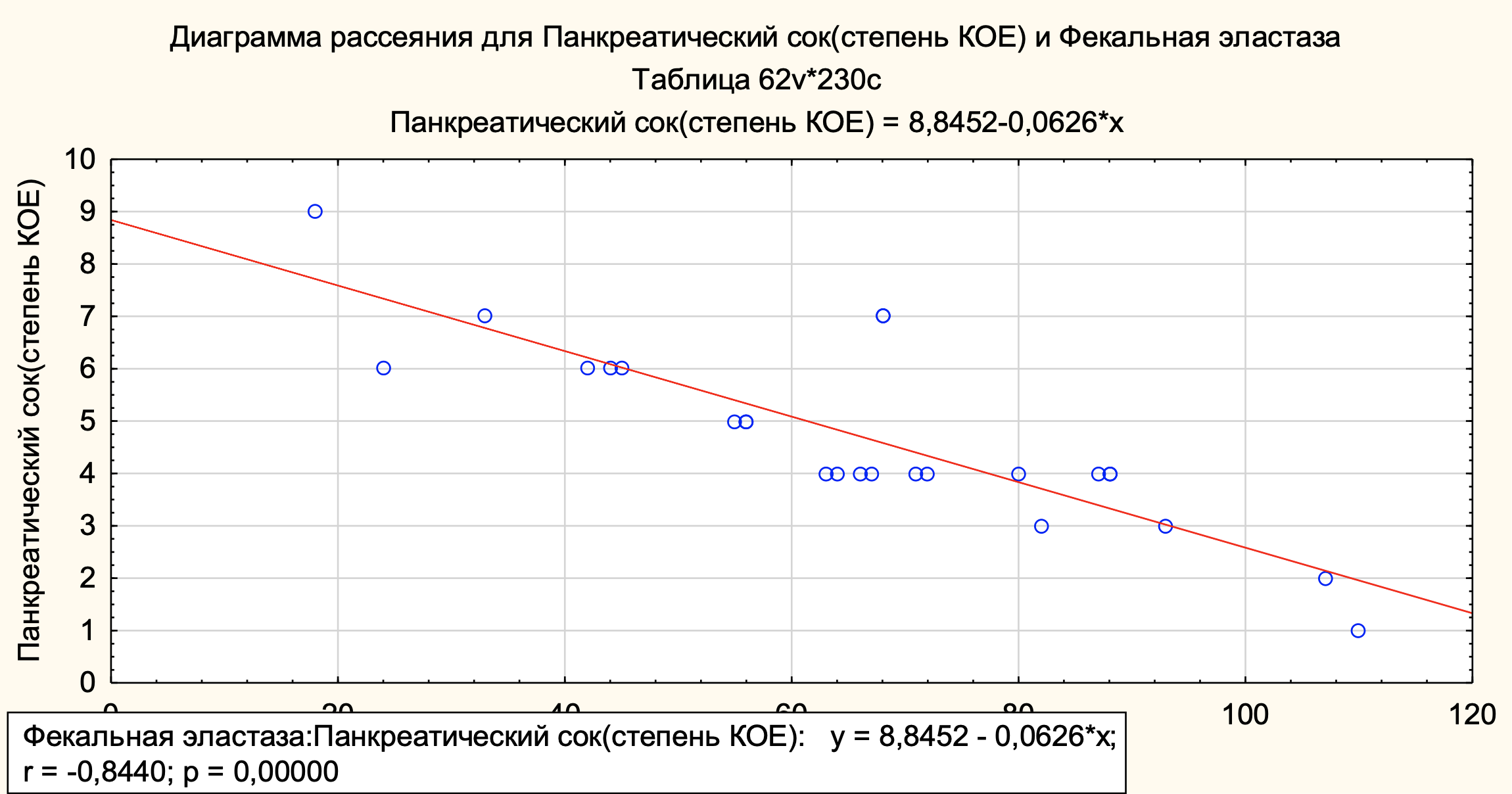
Рисунок 4 - Влияние микрофлоры панкреатического секрета на внешнесекреторную функцию ПЖ
При определении взаимосвязи микрофлоры тонкой кишки с внешнесекреторной функцию ПЖ коэффициент ранговой корреляции Спирмена показал сильную линейную обратную связь с (r=-0,7891, p<0,0000) между количественным составом микрофлоры тонкой кишки и фекальной эластазой, что так же свидетельствовало об отрицательном влиянии на внешнесекреторную функцию ПЖ (рис. 5).
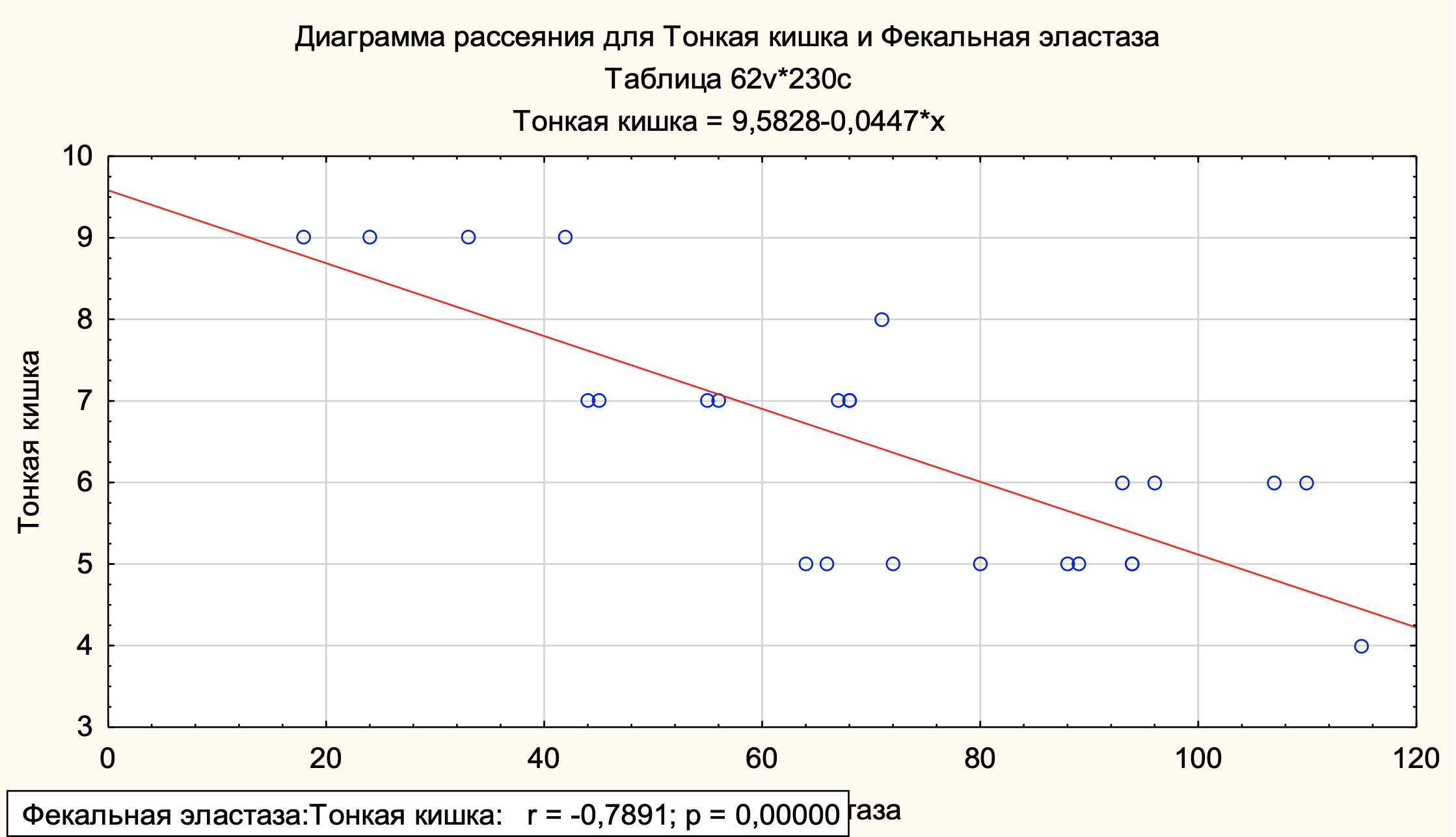
Рисунок 5 - Влияние микрофлоры тонкой кишки на внешнесекреторную функцию ПЖ
4. Обсуждение
Хронический панкреатит (ХП) представляет собой болезнь, прогрессирование которой определяется не только причиной, ее вызвавшей, но и состоянием окружающих органов, анатомически и физиологически связанных с ПЖ .
На основании полученных данных можно сделать о вывод о наличии у подавляющего числа пациентов с хроническим панкреатитом избыточного бактериального роста тонкой кишки, что обусловлено снижением внешнесекреторной функции поджелудочной железы, нарушением поступления панкреатического секрета в двенадцатиперстную кишку (в норме панкреатический секрет обладает антибактериальной активностью), нарушением моторики кишечника (потеря или снижение мигрирующего моторного комплекса), воспалительно-деструктивными изменениями в органе. Полученные данные, с помощью прямого интраоперационного забора содержимого из проксимальных отделов тонкой кишки, подтверждают исследования некоторых авторов , , по результатам которых частота выявления избыточного роста бактерий в тонкой кишке при различных заболеваниях желудочно-кишечного тракта, а также при последствиях хирургического вмешательства на органах пищеварения составляет от 40–99%.
С повышением степени ИБР тонкой кишки, т.е. при увеличении её бактериальной нагрузки, увеличивается контаминация панкреатического секрета, изменение его микросреды, что приводит к снижению синтеза антимикробных пептидов, аномальному продвижению химуса в просвете тонкого кишечника и из-за пониженного подщелачивания, вследствие пониженной секреторной способности бикарбонатов . Микробиота кишечника играет немаловажную роль в патогенезе таких заболеваний поджелудочной железы, как острый панкреатит, и рак поджелудочной железы . На роль микробиоты кишечника, а именно E. Coli, приводящей к колонизации паренхимы поджелудочной железы и поддержанию её длительного воспаления, связанного с производством липополисахарида, стимулирующего воспалительный каскад, активацию звездчатых клеток и последующее увеличение выработки коллагена, приводящего к фиброзу поджелудочной железы и угнетению её функциональной активности, указывают некоторые авторы .
В отечественной и зарубежной литературе имеются единичные сообщения о влиянии микрофлоры кишечника на панкреатические ферменты. Так, G.T. Macfarlane и S. Macfarlane описали расщепление ферментов ПЖ кишечной микрофлорой, при этом отмечено, что наименее устойчивыми к воздействию флоры являлись трипсин и химотрипсин . M. Pietzner и соавт. собрали 2226 образцов стула и крови для определения экзокринной функции поджелудочной железы (фермент панкреатической эластазы), профилей кишечной микробиоты и уровней метаболизма в плазме . Они сообщили, что внешнесекреторная функция поджелудочной железы была одновременно связана с изменениями кишечной микробиоты и метаболитов плазмы. H. Nishiyama c соавт. в своём экспериментальном исследовании показали, что у мышей, которым проводилась заместительная ферментная терапия, отмечена нормализация состояния микрофлоры с заселением бактерий характерных и полезных для данного участка кишечника, напротив, в контрольной группе без ферментной заместительной терапии отмечался избыточный бактериальный рост с нехарактерным микробным пейзажем кишечника во всех его отделах . Все эти немногочисленные данные подтверждают результаты наших исследований, о патогенетической связи избыточного бактериального роста тонкой кишки с микробиотой панкреатического секрета, и их взаимоотягощающем влиянием.
5. Заключение
Таким образом, полученные результаты позволяют утверждать, что в подавляющем большинстве случаев (92%) ХП с внутрипротоковой гипертензией сопровождается избыточным бактериальным ростом в тонкой кишке. Установленная прямая связь между микрофлорой панкреатического секрета и тонкой кишки, указывает на влияние избыточного бактериального роста тонкой кишки на течение ХП и контаминацию панкреатического секрета, позволяя предположить ретроградный энтерогенный путь её транслокации. При этом видовой состав микрофлоры в основном представлен условно-патогенной микрофлорой, которая через бактериальный эндотоксин может влиять на прогрессирование ХП. Количественный состав микрофлоры панкреатического секрета оказывает угнетающее влияние на ферменты ПЖ, и при увеличении количества бактериальной флоры вызывает прогрессирование внешнесекреторной недостаточности. Избыточный бактериальный рост тонкой кишки осуществляет влияние на внешнесекреторную функцию ПЖ по аналогичному механизму.
Можно предположить, что ИБР тонкой кишки и панкреатического секрета способствуют прогрессированию ХП, формируя «порочный круг», обусловливающий взаимно отягощающее влияние, при котором прогрессирующая внешнесекреторная недостаточность поджелудочной железы создает благоприятные условия для избыточного бактериального роста тонкой кишки, а последний в свою очередь вызывает её прогрессирование.
