РИСК ПОЯВЛЕНИЯ КРОВОТЕЧЕНИЯ У РОЖЕНИЦ, ПЕРЕНЕСШИХ COVID-19 ВО ВРЕМЯ БЕРЕМЕННОСТИ
DOI: https://doi.org/10.23670/IRJ.2022.118.4.077
РИСК ПОЯВЛЕНИЯ КРОВОТЕЧЕНИЯ У РОЖЕНИЦ, ПЕРЕНЕСШИХ COVID-19 ВО ВРЕМЯ БЕРЕМЕННОСТИ
Научная статья
Аушева М.Д.1, Байтемирова С.Д.2, Комарова К.В.3, Осипенко Д.А.4, *
1, 2, 3, 4Медицинский университет Караганды, Караганда, Казахстан
* Корреспондирующий автор ( Dinara.Akataeva[at]gmail.com)
Аннотация
Цель. Определить факторы риска возникновения акушерского кровотечения у рожениц на фоне наличия COVID-19.
Материал и методы. В условиях Коммунального государственного предприятия «Перинатальный центр г. Караганды» и кафедры акушерства, гинекологии и перинатологии Медицинский Университет Караганды выполнено анализирование 200 рожениц. Обследуемые роженицы рандомизированы на 2 группы в зависимости от наличия COVID-19. Первая (n=100) – роженицы с подтвержденной коронавирусной инфекцией, их средний возраст был 29,7±4,81 лет. Вторая группа (n=100) – роженицы без COVID-19, их возраст – 30,2±5,23 лет. Вид исследования – проспективный, метод – со сплошной выборкой, при втором уровне доказательности. В исследовании определены выраженность эндотоксикоза, процессы липопериокисления, функциональное состояние микроциркуляции и системы гемостаза.
Результаты. Развитие акушерских кровотечений в периоде до и после родов ассоциировано с коронавирусной инфекцией, которая обусловливает ряд нарушений в системе гомеостаз – проявление синдрома эндогенной интоксикации, развитие оксидативного стресса, активация фосфолипазной системы, угнетение антиоксидантной деятельности, микроциркуляторная депрессия, и гемостатические нарушения (гипокоагуляция, гиперфибринолиз). У рожениц с коронавирусной инфекцией также отметилось, что встречаемость акушерских кровотечений была больше относительно группы сравнения и до родов – в 10 раз (р=0,01), и после родов – в 29 раз (р=0,01). Применение кесарева сечение также имело свою особенность, оно было сопряжено с COVID-19 инфекцией. Их количество совпадало с частотой возникновения акушерского кровотечения (р=0,01).
Заключение. Эти клинико-лабораторные данные по отклонению гомеостаза, в том числе и коагуляционной системы крови, имеют академическую значимость, и определяют вектор патогенетического процесса рожениц с коронавирусной болезнью до и после родового периода. Зная течение, прогнозы и исходы беременности и родов женщин, перенесших коронавирусную инфекцию можно сократить количество послеродовых кровотечений, и оперативного родоразрешения.
Ключевые слова: акушерские кровотечения, роды, эндотоксикоз, COVID-19, перекисное окисление липидов, фосфолипазы, микроциркуляция, гемостаз.
THE RISK OF BLEEDING IN WOMEN AFTER COVID-19 DURING PREGNANCY
Research article
Ausheva M.D.1, Baytemirova S.D.2, Komarova K.V.3, Osipenko D.A.4, *
1, 2, 3, 4Karaganda Medical University,Karaganda, Kazakhstan
* Corresponding author (Dinara.Akataeva[at]gmail.com)
Abstract
The aim of the article is to determine the risk factors for obstetric bleeding in women in labor against the background of COVID-19.
Material and methods. In the Municipal State Enterprise "Perinatal Center of Karaganda" and the Department of Obstetrics, Gynecology and Perinatology of the Medical University of Karaganda, an analysis of 200 women in labor was performed. The examined women in labor were randomized into 2 groups depending on the presence of COVID-19. The first (n=100) was women in labor with confirmed coronavirus infection, their average age was 29.7±4.81 years. The second group (n=100) – women in labor without COVID-19, their age is 30.2 ± 5.23 years.The type of research is prospective, the method is with a solid sample, with the second level of evidence. The study determined the severity of endotoxicosis, the processes of lipoperioxidation, the functional state of microcirculation and the hemostasis system.
Results. The development of obstetric bleeding in the period before and after childbirth is associated with coronavirus infection, which causes a number of disorders in the homeostasis system such as the manifestation of endogenous intoxication syndrome, the development of oxidative stress, activation of the phospholipase system, inhibition of antioxidant activity, microcirculatory depression, and hemostatic disorders (hypocoagulation, hyperfibrinolysis). In women in labor with coronavirus infection, it was also noted that the incidence of obstetric bleeding was higher relative to the comparison group both before childbirth – by 10 times (p=0.01), and after childbirth – by 29 times (p=0.01). The use of caesarean section also had its own peculiarity, it was associated with COVID-19 infection. Their number coincided with the frequency of obstetric bleeding (p= 0.01).
Conclusion. These clinical and laboratory data on the deviation of homeostasis, including the coagulation system of blood, have academic significance, and determine the vector of the pathogenetic process of women in labor with coronavirus disease before and after the labor period. Knowing the course, prognoses, and outcomes of pregnancy and childbirth of women who have had a coronavirus infection, it is possible to reduce the number of postpartum bleeding and operative delivery.
Keywords: obstetric bleeding, childbirth, endotoxicosis, COVID-19, lipid peroxidation, phospholipases, microcirculation, hemostasis.
Введение
С декабря 2019 г. по настоящее время динамика инфекции COVID-19 показывает, что разным аспектам пандемии данной патологии удается большой интерес научных авторов, а именно, эпидемиологическим, этио-патогенетическим, клиническим, терапевтическим и профилактическим [1].
На данный момент эпидемиологическими данными выявлено, что общая распространенность во всем мире составляет 278 млн, смертность – 5,3 млн, а в России 10,1 млн, летальность – 295 тыс. [2], [3].
Встречаемость COVID-19 у беременных в среднем составляется 10,0 %. Метаанализ, в котором включен 2500 беременных с подтвержденной коронавирусной патологией, показал, что 74,1 % беременных были в 3-м триместре, 40,2 % – с ожирением, 31,2 % – с сопутствующими заболеваниями [4]. В Великобритании, встречаемость госпитализации беременных с COVID-19 равняет 5,1 на 1000 матерей, при этом, 40,8 % были в возрасте 35 и старше, 70,0 % – с избыточной массой, 35,0 % – с сопутствующими патологиями [5].
Наличие COVID-19 у беременных является фактором риска прогрессирования беременности. По данным VictoriaVallejo [6], у беременных с коронавирусной инфекцией регистрированы преждевременный разрыв плотных оболочек, преэклапсии, преждевременные роды, постродовые кровотечения, выкидыши, задержка роста плода, составляя – 15,0, 6,0, 25,0, 10,3, 14,1, 24,3 %. В данном исследовании показано, что применение оперативного родоразрешения (61,2 – 100,0 % (р=0,01)) и частоты рожденных детей с низкой массой были больше относительно беременных без COVID-19 на 56,4 и 41,2 % (р=0,01).
Патогенетический механизм коронавирусной инфекции по настоящее время малоизучен [7]. Сведение современной литературы (отечественной и зарубежной) выявлено, что при проникновении коронавируса SARS-CoV-2 через респираторную систему в альвеоциты. Вирусно-клеточный контакт, осуществляемый связью с рецепторы трансмембранной сериновой протеазы типа 2 и ангиотензин превращающего фермента II типа (АПФ), распложённых на мембранах пневмоцитов, ведет к диффузному поражению альвеолярных эпителиев. Эти изменения вызывают формирование локального воспалительного процесса, активацию цитокинового шторма иммунной системы, развитие эндогенной интоксикации, клеточной гипоксии, интенсификацию перекисного окисления липидов, ингибирование антиоксидантной защиты. Это приводит к прогрессированию течения заболевания в виде развития системной воспалительной реакции, и дисфункции важных органов, в частности острого респираторного дистресс-синдрома, печеночной депрессии, коагулопатии [8].
С другой стороны, одним из важнейших вопросов гинекологической практики является акушерские кровотечения (АК). Оно составляет 21,2–24,8 % среди основных пяти причин высокой материнской смертности (эклампсии, сепсиса, аборта, узкого таза). Основными этиологическими факторами АК представляются аборт, онкологическое заболевание матки, внематочная и шеечная беременность, предлежание и задержка плаценты, преэклампсия, многоплодие, крупный плод, слабая деятельность рода, хирургическое родоразрешение, повреждение родовых путей, нарушение сократимости матки, или расстройство системы свертывания [9], [10].
Цель исследования
Определить факторы риска возникновения акушерского кровотечения у рожениц на фоне наличия COVID-19.
Материалы и методы
В основу этого исследования положены данные клинико-биохимически-инструментальных обследований.
В условиях Коммунального государственного предприятия «Перинатальный центр г. Караганды» выполнено анализирование 200 рожениц.
Полученные данные обработаны на кафедре акушерства, гинекологии и перинатологии Медицинский Университет Караганды при согласовании с этическими нормативами клинического исследования «Хельсинкская декларация» [11].
Обследуемые роженицы рандомизированы на 2 группы в зависимости от наличия COVID-19. Первая (основная группа, I-я, n=100) – роженицы с подтвержденной коронавирусной инфекцией, их средний возраст был 29,7±4,81лет.Группа сравнения (вторая, II-я, n=100) – роженицы без COVID-19, их возраст – 30,2±5,23 лет.
Критерии входа пациенток. Материал – рожнецы; клинический диагноз «коронавирусная инфекция» только в первой группе; подписанное собственное согласие; выполнение врачебной инструкции; осложнение беременности – акушерское кровотечение; возрастая категория больных от 19 до 42 лет, легкие сопутствующие патологии.
Критерии отмены: клинический диагноз «коронавирусная инфекция» во второй группе; возраст моложе 19 и старше 42года; персональный отказ от исследования; нарушение врачебного протокола; осложнение беременности – кроме кровотечения; тяжелые сопутствующие болезни.
В исследование включено обследование условно-нормальных женщин (n=50), как референсные показатели, возраст – от 20 до 50 лет.
Вид исследования–проспективный, метод – со сплошной выборкой, при втором уровне доказательности.
Респонденткам проводилось базисное лечение, в которое входили: антикоагулянтный, антивирусный, гормональный, инфузионно-детоксикационный, антибактериальный, десенсибилизирующий, и др. компоненты.
В исследование включены следящие методы.
Оценка эндотоксикоза по плазменной концентрации гидрофильных (молекул средней массы (МСМ - λ=254 нм (усл. ед.)) и гидрофобных метаболитов(индекса токсичности (ИТ, усл.ед.)).
Определение липопериокисления – интенсификации перекисного окисления липидов (ПОЛ) по сывороточному значению малонового (МДА, нМоль/г белка) диальдегида и диеновых (ДК, у.е./мг липидов) конъюгатов; фосфолипазы А2 (ФЛ А2, мкмоль/с/г белка); исупероксиддисмутазы (СОД) усл. ед.
Оценка функционального состояния системы гемостаза аппаратом тромбоэластографа TEG® 5000 (США) по содержанию показателя реактивного времени (РВ, мин., отражающего коагуляционную способность) и показателя процесса лизиса сгустка (ПЛС, %, показывающего фибринолитическую активность)). Также включены стандартные параметры свертывания (АЧТВ (активированное частичное тромбопластиновое время, сек), ПТИ (протромбиновый индекс, %).
Состояние микроциркуляции оценено по лазерной доплеровской флометрии аппаратом ЛАКК-02 (НПП «Лазма», Москва) при помощи светового зонда. Исследованы следующие параметры – показатель микроциркуляции (ПМ, пф. ед., отражающий сосудистую перфузию) и индекс эффективности микроциркуляции (ИЭМ, %, представляющий механизм регуляции кровеносного потока).
Контрольный срок – день до родов, и 1-е сутки после них.
Полученные результаты обработаны статистическим методом t-критерий Стьюдента и критерий Харди-Вайнбергас использованием цифровых программ Statistica 12.0 и MicrosoftWordи Excel 2013.
Результаты исследования
По ходу анализирования лабораторных результатов установлено у исследуемых лиц формирование синдрома эндотоксикоза.
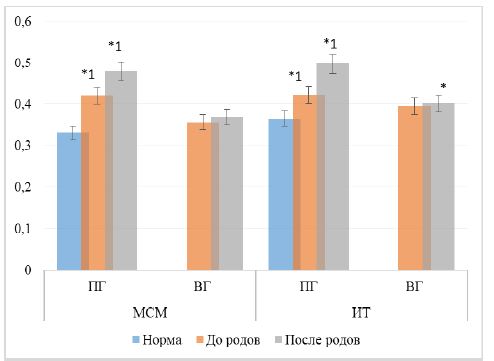
До родового акта у пациенток первой группы (с коронавирусной инфекцией) регистрировано развитие эндотоксического проявления. Содержание ИТ и МСМ в плазме крови превышало нормальную группы на 22,7 и 28,1 % (р=0,01). В той же группе на первые сутки после родов значение индекса токсичности и молекул средней массы продолжалось увеличиваться по сравнению с референсным параметром на 38,1 и 45,1 % (р=0,01) (рис. 1).
У пациенток второй группы, без COVID-19 показатель гидрофильных (МСМ)был в пределах исхода как до родового процесса, так и после него. Однако, гидрофобный метаболит (ИТ)в дородовом периоде соответствовал норме, а в послеродовом повышался на 11,7 % (р=0,01) (рис. 1).
Рис. 1 – Параметры синдрома эндотоксикоза
Примечание: здесь и далее. ПГ – первая группа, ВГ – вторая группа. * – достоверное отличие относительно группы нормы при р<0,05; 1– достоверное отличие относительно группы сравнения при р<0,05
При изучении показателей процессов липопериокисления липидов у изучаемых рожениц выявлены активация перекисного окисления липидов и фосфолипазной активности и угнетение антиоксидантной реакции.
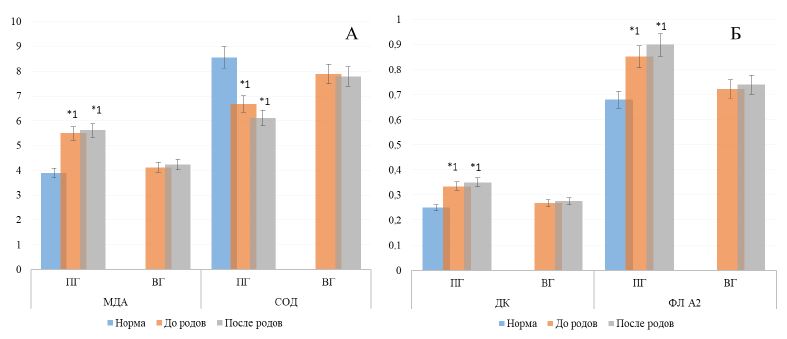
Итак, в периоде до родовой деятельности у рожениц основной регистрировано следующее: увлечение концентрации ДК, МДА и ФЛ А2 на 34,2, 41,3 и 25,2 % (р=0,01), ингибирование СОД – на 21,8 % (р=0,01) (рис. 2).
Рис. 2 – Параметры липопериокисления: а – ИТ и МДА, б – МСМ и ФЛ А2
После родов пациентки с коронавирусной инфекцией уровень диеновых конъюгатов, малонового диальдегида и фосфолипазы А2 в плазме крови еще повышал референсный параметр на 40,3, 44,2 и 32,1 % (р=0,01). Концентрация супероксиддисмутазы была понижена на 28,6 % (р=0,01) (рис. 2).
Показатели перекисного окисления липидов, фосфолипазной и антиоксидантной системы у рожениц группы сравнения сохранились в исходном состоянии (рис. 2).
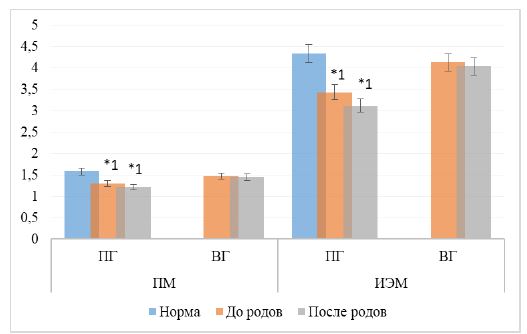
Согласно результатам лазерной доплеровской флометрии отмечено, что на фоне инфекции COVID-19 рожениц отмечено нарушение микроциркуляции (рис. 3).
В первой группе значение показателя микроциркуляции и индекса эффективности микроциркуляции крови было снижено в день до родового акта, так и после него на 17,2 и 20,6 и 22,6 и 27,6 % (р<0,05) (рис. 3).
Во второй группе микроциркуляторное состояние было в пределах нормы.
Рис. 3 – Параметры микроциркуляции
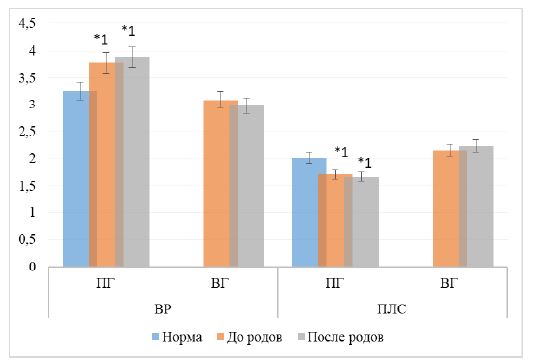
Нами установлено, что у беременных до родов с коронавирусной инфекцией наблюдались гипокоагуляция и гиперфибринолиз.
У респонденток основной группы величина РВ, ПТИ и АЧТВ была удлинена при сравнении с референсным показателем в дородовом времени на 15,3, 16,2 и 14,8 % (р=0,01). В тоже время наблюдалась активация фибринолиза – сокращение ПЛС на 14,2 % (р=0,01) (рис. 4)
На ранние послеродовые сутки у пациенток первой группы значение показатели коагуляционной способности системы гемостаза (реактивное время, протромбинового индекса, активированного частичного тромбопластинового времени) было длиннее нормы на 19,3, 21,5 и 17,8 % (р=0,01). Здесь, фибринолитическая активность была повышена на 16,8 % (р=0,01) (рис. 4).
Во второй группе показатели (коагуляции и фибринолиза) состояние системы свертывания у беременных без коронавирусной инфекции были в пределах исхода (рис 4).
Рис. 4 – Параметры ТЭГ
При изучении клинических данных обнаружено, что течение беременности в первой группе протекало с формированием акушерского кровотечения, частота которого в дородовом периоде составила 45 (45,0 %, р=0,01) беременных, а в послеродовом периоде 62 (62,0 %, р=0,01).
У пациенток второй группе, без инфекции, акушерские кровотечения регистрированы до родов (у 4 (4,0 %)), и после родов (у 2 (2,0 %)).
В результате развитие данного вида осложнений (у 45 (45 %) рожениц в основной группе и у 4 (4,0 %) в группе сравнения) было принято хирургическое родоразрешение.
Результатами сравнительного анализа первой с второй группой выявлено, что интенсивность гомеостатических расстройств, в частности и системы свертывания, была сопряжена непосредственно с наличием коронавирусной болезни. Сопоставительным тестом установлено, что вышеуказанные изменения в основной группе были существенно больше, чем группы сравнения и в дородовом дне, и в послеродовом. При этом, выраженность синдрома эндогенной интоксикации (ИТ, МСМ) было выше на 16,5 и 25,2, 10,2 и 19,2 % (р=0,01); активность липопериокисления (ДК, ФЛ А2) – выше – на 20,1 и 21,3, 15,8 и 17,3 % (р=0,01); ингибирование антиоксидантной активности – выше – на 18,1 и 24,6 % (р=0,01); снижение микроциркуляторного снабжения (ПМ, ИЭМ) – на 11,2 и 13,5, 20,2 и 26,8 % (р=0,01). Регистрированная коагулопатия была больше степени в первой группе. Гипокоагуляция – удлинение параметров РВ, ПТИ больше на 11,2 и 15,6, 12,5 и 14,8 % (р=0,01), и гиперфибринолиз – сокращение ПЛС – выше – на 22,3 и 27,6 % (р=0,01).
Встречаемость акушерского кровотечения у рожениц первой группы была больше относительно группы сравнения до родов – в 10 раз (р=0,01), и после родов – в 29 раз (р=0,01).
Использование кесарева сечение также была ассоциировано с возникновением АК (р=0,01).
При проведении корреляционного теста отмечено, что у рожениц с коронавирусной инфекции регистрирована корреляционная зависимость между параметрами (ИТ, ДК, ФЛ А2, СОД, ПМ) гомеостатической системы с гемостатическими расстройствами (р=0,01) (табл. 1).
У респонденток группы сравнения данная корреляционная зависимость – была недостоверна (табл. 1).
Таблица 1 – Корреляционная зависимость между показателями гомеостаза при легкой степени коронавирусной инфекции
| Показатель | ИТ | ДК | ФЛ А2 | СОД | ПМ |
| Первая группа | |||||
| РВ | 0,798 | 0,725 | 0,899 | 0,791 | 0,756 |
| ПЛС | 0,734 | 0,841 | 0,834 | 0,782 | 0,827 |
| Вторая группа | |||||
| РВ | 0,312 | 0,348 | 0,411 | 0,342 | 0,378 |
| ПЛС | 0,357 | 0,403 | 0,457 | 0,388 | 0,415 |
Обсуждение результатов
Известно, что стартовым признаком проявления коронавирусной инфекции представляется формирование синдрома эндогенной интоксикации, характеризующегося секрецией ряда токсических метаболитов в плазме и накоплением их избыточных концентрациях в органах организма, следовательно, нарушает функциональный баланс системы гомеостаза [12].
При этом формирование синдром эндогенной интоксикации вызывает деградационные изменения клетки важных органов, в том числе плаценты, что проявляется существенной активацией перекисного окисления липидов и фосфолипазной системы, и ингибированием антиоксидантного комплекса [13].
Многие авторы, в своих актуальных работах, выявлено, что развитие эндотоксикоза, провоцирующего процессы липопериокисления, сопровождается дисбалансом ренин-ангиотензиновой системы, эндотелиопатией, провоспалительной вазоконстрикцией, что ведет к расстройству регионарной микроциркуляции, особенно плаценты, печени, и др. Это является фактором риска прогрессирования течения беременных и развития осложнений, в том числе и акушерское кровотечение [14], [15].
Патогенетические изменения (формирование эндогенной интоксикации, ПОЛ, фосфолипазной активности, антиоксидантная дисфункция) гомеостатической системы у рожениц, развивающие на фоне COVID-19 инфекции, ведут к существенным расстройствам свертывающей системы, с одной стороны, и утяжелению беременности и формированию серьезных последствий, с другой [16], [17].
При изучении данных наших исследований показано, что у рожениц с COVID-19 инфекцией регистрированы существенные нарушения в системе гомеостаза как до родов, так и после.
У исследуемых пациенток наблюдались развитие синдрома эндотоксикоза, активации перекисного окисления липидов и фосфолипазной системы, ингибирования антиоксидантной активности, снижения микроциркуляции, расстройства свертывающей системы (гипокоагуляции и гиперфибринолиза) (рис. 1, 2, 3, 4).
В тоже время, у беременных без коронавирусной патологии также наблюдались вышеуказанные нарушения, однако, не достоверно. Их значения колебались в пределах нормы.
Сравнительный анализ показал, что гомеостатические расстройства у рожнец основной группы (с коронавирусной инфекцией) были значительно выше, чем корреспонденток группы сравнения (без COVID-19) в сроке и перед родовым процессом, и в ранним после него.
Наши результаты подтверждают, что количество развития акушерского кровотечения у пациенток с коронавирусной инфекцией превышало группу рожнец второй группы в 10 раз (р=0,01) до родовой деятельности, и– в 29 раз (р=0,01)после него.
Корреляционным анализом у пациенток первой группы (с коронавирусной инфекцией) установлена достоверна взаимосвязь интенсивности расстройств гомеостатической системы с гемостатическими нарушениями (табл. 1)
Выводы
- Развитие акушерских кровотечений в периоде до и после родов ассоциировано с коронавирусной инфекцией, которая обусловливает ряд нарушений в системе гомеостаз – проявление синдрома эндогенной интоксикации, развитие оксидативного стресса, активация фосфолипазной системы, угнетение антиоксидантной деятельности, микроциркуляторная депрессия, и гемостатические нарушения (гипокоагуляция, гиперфибринолиз).
- У рожениц с наличием коронавирусной инфекции также отметилось, что встречаемость акушерских кровотечений была больше относительно группы сравнения и до родов – в 10 раз (р=0,01), и после родов – в 29 раз (р=0,01).
- Применение кесарева сечение также имело свою особенность, оно было сопряжено с COVID-19 инфекцией. Их количество совпадало с частотой возникновения акушерского кровотечения (р=0,01).
- Зная течение, прогнозы и исходы беременности и родов женщин, перенесших коронавирусную инфекцию, можно сократить количество послеродовых кровотечений и, и оперативного родоразрешения.
- Эти клинико-лабораторные данные по отклонению гомеостаза, в том числе и коагуляционной системы крови, имеют академическую значимость, и определяют вектор патогенетического процесса рожениц с коронавирусной болезнью до и после родового периода.
| Конфликт интересов Не указан. | Conflict of Interest None declared. |
Список литературы / References
- COVID-19: Virology, biology and novel laboratory diagnosis / M. Mohamadian, H. Chiti, A. Shoghli et al. // J Gene Med. – 2021. – 23(2). – DOI: 10.1002/jgm.3303.
- The novel coronavirus Disease-2019 (COVID-19): Mechanism of action, detection and recent therapeutic strategies / E. SeyedHosseini, N. RiahiKashani, H. Nikzad et al. // Virology. – 2020. – pp. 1-9. DOI: 10.1016/j.virol.2020.08.011.
- Новаякоронавируснаяинфекция: приверженностьжителейгорода воронежа к рекомендациям роспотребнадзора / Н. В. Габбасова, О. Л. Мазина, Л. А. Яценко и др. // Заметки ученого. 2021. – № 2. – С. 40-46.
- Melo G.C.COVID-19 infection in pregnant women, preterm delivery, birth weight, and vertical transmission: a systematic review and meta-analysis / G. C. Melo, K. C. G. M. Araújo // Cad SaudePublica. – 2020. – 36(7):e00087320. DOI: 10.1590/0102-311x00087320.
- Pregnancy and COVID-19: management and challenges / Y. Wenling, Q. Junchao, Z. Xiao et al. // Rev Inst Med Trop Sao Paulo. – 2020. – 62:e62. DOI: 10.1590/s1678-9946202062062.
- Vallejo V.A Postpartum Death Due to Coronavirus Disease 2019 (COVID-19) in the United States / V. Vallejo, J. G. Ilagan //Obstet Gynecol. – 2020. – 136(1). – pp. 52-55. DOI: 10.1097/AOG.0000000000003950.
- Benefits and limitations of serological assays in COVID-19 infection / Z. Sidiq, M. Hanif, K. K. Dwivedi et al. // Indian J Tuberc. – 2020. – 67(4S). – S163-166. DOI: 10.1016/j.ijtb.2020.07.034.
- Insights to SARS-CoV-2 life cycle, pathophysiology, and rationalized treatments that target COVID-19 clinical complications / I. P. Trougakos, K. Stamatelopoulos, E. Terpos et al. // J Biomed Sci. – 2021. – 28(1). – pp. 9. DOI: 10.1186/s12929-020-00703-5.
- Heath P.T.Inclusion of pregnant women in COVID-19 vaccine development / P. T. Heath, K. Le Doare, A. Khalil // Lancet Infect Dis. – 2020. – 20(9). – pp. 1007-1008. Doi: 10.1016/S1473-3099(20)30638-1.
- Coronavirus disease 2019 (COVID-19) pandemic and pregnancy / P. Dashraath, J. L. J. Wong, M. X. K. Lim et al. // Am J Obstet Gynecol. – 2020. – 222(6). – 521-531. DOI: 10.1016/j.ajog.2020.03.021.
- Всемирная медицинская ассоциация Хельсинкская декларация "этические принципы проведения медицинских исследований с участием людей в качестве субъектов исследования" // ПФ. – 2007. – №2. – [Электронный ресурс]URL: https://cyberleninka.ru/article/n/vsemirnaya-meditsinskaya-assotsiatsiya-helsinkskaya-deklaratsiya-eticheskie-printsipy-provedeniya-meditsinskih-issledovaniy-s (дата обращения: 01.04.2022).
- McFee R.B. COVID-19: Therapeutics and interventions currently under consideration / R. B. McFee // Dis Mon. – 2020. – 66(9) – DOI: 10.1016/j.disamonth.2020.101058.
- Islam K.U.An Update on Molecular Diagnostics for COVID-19 / K. U. Islam, J. Iqbal // Front Cell Infect Microbiol. – 2020. DOI: 10.3389/fcimb.2020.560616.
- Hoang V.T.Recurrence of positive SARS-CoV-2 in patients recovered from COVID-19 / V. T. Hoang, T. L. Dao, P. Gautret // J Med Virol. – 2020. – 92(11). – pp. 2366-2367. DOI: 10.1002/jmv.26056.
- COVID-19: A Multidisciplinary Review / N. Chams, S. Chams, R. Badran et al. // Front Public Health. – 2020– No. 8 – pp. 383. DOI: 10.3389/fpubh.2020.00383.
- Characteristics of SARS-CoV-2 and COVID-19 / B. Hu, H. Guo, P. Zhou et al. // Nat Rev Microbiol. – 2021. – 19 (3). – pp.141-154. DOI: 10.1038/s41579-020-00459-7.
- Azithromycin in the treatment of COVID-19: a review / D. Echeverría-Esnal, C. Martin-Ontiyuelo, M. E. Navarrete-Rouco, et al. // Expert Rev Anti Infect Ther. – 2021. – 19 (2). – pp. 147-163. DOI: 10.1080/14787210.2020.1813024.
Список литературы на английском языке / References in English
- COVID-19: Virology, biology and novel laboratory diagnosis / M. Mohamadian, H. Chiti, A. Shoghli et al. // J Gene Med. – 2021. – 23(2). – DOI: 10.1002/jgm.3303.
- The novel coronavirus Disease-2019 (COVID-19): Mechanism of action, detection and recent therapeutic strategies / E. SeyedHosseini, N. RiahiKashani, H. Nikzad et al. // Virology. – 2020. – pp. 1-9. DOI: 10.1016/j.virol.2020.08.011.
- Novaya koronavirusnaya infektsiya: priverzhennost zhiteley goroda voronezha k rekomendatsiyam rospotrebnadzora [New coronavirus infection: the commitment of Voronezh residents to the recommendations of Rospotrebnadzor]. / N. V. Gabbasova. O. L. Mazina. L. A. Yatsenko et al. // Zametki uchenogo [Notes of the scientist]. – 2021. – № 2. – pp. 40-46. [in Russian]
- Melo G. C. COVID-19 infection in pregnant women, preterm delivery, birth weight, and vertical transmission: a systematic review and meta-analysis / G. C. Melo, K. C. G. M. Araújo // Cad SaudePublica. – 2020. – 36(7): e00087320. DOI: 10.1590/0102-311x00087320.
- Pregnancy and COVID-19: management and challenges / Y. Wenling, Q. Junchao, Z. Xiao et al. // Rev Inst Med Trop Sao Paulo. – 2020. – 62: e62. DOI: 10.1590/s1678-9946202062062.
- Vallejo V. A Postpartum Death Due to Coronavirus Disease 2019 (COVID-19) in the United States / V. Vallejo, J. G. Ilagan // Obstet Gynecol. – 2020. – 136(1). – pp. 52-55. DOI: 10.1097/AOG.0000000000003950.
- Benefits and limitations of serological assays in COVID-19 infection / Z. Sidiq, M. Hanif, K. K. Dwivedi et al. // Indian J Tuberc. – 2020. – 67(4S). – S163-166. DOI: 10.1016/j.ijtb.2020.07.034.
- Insights to SARS-CoV-2 life cycle, pathophysiology, and rationalized treatments that target COVID-19 clinical complications / I. P. Trougakos, K. Stamatelopoulos, E. Terpos et al. // J Biomed Sci. – 2021. – 28(1). – pp. 9. DOI: 10.1186/s12929-020-00703-5.
- Heath P. T. Inclusion of pregnant women in COVID-19 vaccine development / P. T. Heath, K. Le Doare, A. Khalil // Lancet Infect Dis. – 2020. – 20(9). – pp. 1007-1008. DOI: 10.1016/S1473-3099(20)30638-1.
- Coronavirus disease 2019 (COVID-19) pandemic and pregnancy / P. Dashraath, J. L. J. Wong, M. X. K. Lim et al. // Am J Obstet Gynecol. – 2020. – 222(6). – 521-531. DOI: 10.1016/j.ajog.2020.03.021.
- Vsemirnaya meditsinskaya assotsiatsiya Khelsinkskaya deklaratsiya "eticheskiye printsipy provedeniya meditsinskikh issledovaniy s uchastiyem lyudey v kachestve subyektov issledovaniya" [World Medical Association Helsinki Declaration "Ethical principles of conducting medical research with the participation of people as subjects of research"] // PF. – 2007. – №2. – [Electronic resource] URL: https://cyberleninka.ru/article/n/vsemirnaya-meditsinskaya-assotsiatsiya-helsinkskaya-deklaratsiya eticheskie-printsipy-provedeniya-meditsinskih-issledovaniy-s (accessed: 01.04.2022). [in Russian]
- McFee R. B. COVID-19: Therapeutics and interventions currently under consideration / R. B. McFee // Dis Mon. – 2020. – 66(9) – DOI: 10.1016/j.disamonth.2020.101058.
- Islam K.U. An Update on Molecular Diagnostics for COVID-19 / K. U. Islam, J. Iqbal // Front Cell Infect Microbiol. – 2020. DOI: 10.3389/fcimb.2020.560616.
- Hoang V. T. Recurrence of positive SARS-CoV-2 in patients recovered from COVID-19 / V. T. Hoang, T. L. Dao, P. Gautret // J Med Virol. – 2020. – 92(11). – pp. 2366-2367. DOI: 10.1002/jmv.26056.
- COVID-19: A Multidisciplinary Review / N. Chams, S. Chams, R. Badran et al. // Front Public Health. – 2020– No. 8 – pp. 383. DOI: 10.3389/fpubh.2020.00383.
- Characteristics of SARS-CoV-2 and COVID-19 / B. Hu, H. Guo, P. Zhou et al. // Nat Rev Microbiol. – 2021. – 19 (3). – pp.141-154. DOI: 10.1038/s41579-020-00459-7.
- Azithromycin in the treatment of COVID-19: a review / D. Echeverría-Esnal, C. Martin-Ontiyuelo, M. E. Navarrete-Rouco, et al. // Expert Rev Anti Infect Ther. – 2021. – 19 (2). – pp. 147-163. DOI: 10.1080/14787210.2020.1813024.