ОБОСНОВАНИЕ ВЫБОРА РОДОРАЗРЕШЕНИЯ ЖЕНЩИН С РУБЦОМ НА МАТКЕ
ОБОСНОВАНИЕ ВЫБОРА РОДОРАЗРЕШЕНИЯ ЖЕНЩИН С РУБЦОМ НА МАТКЕ
Аннотация
Цель статьи — разработать алгоритм выбора родоразрешения женщин с рубцом на матке.
Были учтены данные 204 пациенток после КС в возрасте от 19 до 45 лет, из них 149 — после повторно проведенного КС (основная группа) и 55 — после впервые проведенного КС (группа сравнения).
Анализ и обработка статистической информации о факторах, влияющих на формирование состоятельного рубца на матке после операции КС, проводились с помощью программы SPSS Statistics 17.0.
К факторам, влияющим на формирование состоятельного рубца на матке после операции КС следует отнести: нормальный ИМТ, длительность интервала между предыдущими родами более 5 лет, отсутствие патологий по данным УЗИ в 1–3 триместрах беременности, показания к предыдущему КС (тазовое предлежание, дистресс плода и слабость родовой деятельности).
Разработан алгоритм, позволяющий на основе клинико-анамнестических и инструментальных данных, улучшить исходы родов у женщин с рубцом на матке снизив количество повторных КС и повысив долю родов через естественные родовые пути.
1. Введение
В настоящее время основной целью акушерства является снижение материнской и перинатальной заболеваемости и смертности, что способствует улучшению здоровья будущих поколений. Решение этой проблемы связано, прежде всего, с разработкой рациональной тактики ведения беременных с различной акушерской и перинатальной патологией и оптимизацией ведения родов .
Вагинальные роды после КС — это возможность избежать тяжелой полостной операции и негативных последствий, связанных с повторными кесаревыми сечениями, что помогает снизить материнскую и неонатальную заболеваемость . Несмотря на многочисленные исследования, показывающие очень низкий риск разрыва матки при вагинальных родах после предыдущего КС (разрыв матки 0,2–0,7%) и очень высокую эффективность родов (70–85%), при соблюдении рекомендаций большого числа ведущих ассоциаций гинекологов и акушеров по безопасным родам, частота повторных КС постоянно растет . Частота случаев КС в РФ за последнее годы выросла в 3 раза и составляет от 18 до 30% в разных регионах (в среднем 28 КС на 100 родов) . Это связано в первую очередь с отсутствием единого мнения о том, каков же оптимальный способ родоразрешения беременных с рубцом на матке. Часть медицинской общественности придерживается мнения о важности родоразрешения таких беременных через естественные родовые пути , , , другие же утверждают о необходимости КС ввиду отсутствия общепризнанных критериев интранатальной состоятельности рубца, что осложняется вероятностью разрыва матки по рубцу в родах , .
В связи с вышеизложенным становятся актуальными вопросы создания нового алгоритма выбора родоразрешения женщин с рубцом на матке с целью улучшения исходов родов и совершенствования способов профилактики послеродовых осложнений для матери и ребенка. При соблюдении ряда условий, в соответствии с действующими клиническими рекомендациями и профессиональном подходе к ведению родов с рубцом на матке, обеспечивающем безопасное родоразрешение, возможным является расширение показаний для родов через естественные родовые пути у пациенток с рубцом на матке .
Цель: разработать алгоритм выбора родоразрешения женщин с рубцом на матке.
2. Методы и принципы исследования
Исследование носило проспективный характер и было выполнено на базе ГБУЗ ГКПЦ г. Уфы Республики Башкортостан. В клинической части исследования были учтены данные 204 пациенток после КС в возрасте от 19 до 45 лет.
В основную группу были включены беременные женщины, отвечающие следующим требованиям: возраст от 19 до 45 лет, срок беременности 37–41,6 недели, наличие одного рубца на матке в нижнем сегменте после предыдущего КС.
Критериями исключения из основной группы были: возраст до 19 и старше 45 лет, наличие двух и более рубцов после КС, рубца после миомэктомии, рубца на матке после КС, отказ от участия в исследовании.
В группу сравнения вошли женщины, не имевшие в анамнезе оперативного родоразрешения через абдоминальный доступ. Дополнительными критериями включения были возраст от 19 до 45 лет, срок беременности 37–41,6 недели.
В основную группу согласно критериям включения и исключения, вошли 149 пациенток (средний возраст составил 31.05±4.98 ДИ 95% 29,45–32,66 лет).
В группу сравнения были включены 55 пациенток, впервые родоразрешенные путем операции КС по различным показаниям (средний возраст составил 29,56±5,9 ДИ 95% 26,92–32,21 лет).
Протокол исследования и формы первичной документации были утверждены комиссией по медицинской этике при ФГБОУ ВО БГМУ Минздрава России (протокол № 7 от 18.09.2024 года) с выводом о соответствии работы современным требованиям биоэтики и морально-этических норм.
Все процедуры, включая сбор персональной информации, проводились только после получения информированного согласия со стороны пациенток.
Для получения объективных результатов проводили анализ соматического, акушерско-гинекологического анамнеза, течения беременности, родов и послеродового периода. Инструментальные методы включали исследование микроциркуляции миометрия в области рубца в предполагаемом месте разреза с помощью лазерного анализатора микроциркуляции крови ЛАКК-01 (НПП «Лазма», Россия). Плановый УЗИ скрининг проводили на ультразвуковом аппарате ACCUVIX XG-RUS. Исследования состояния рубца на матке проведены с учетом условий проведения КС— наличия или отсутствия родовой деятельности.
Анализ и обработка статистической информации проводились с помощью программы SPSS Statistics 17.0 (Statistical Package for the Social Sciences). Для выявления статистически значимых различий между группами использовали тест Манна-Уитни (U-критерий) для двух групп и тест Краскелла-Уоллиса для нескольких групп. Для оценки значимости различий в частотных характеристиках использовался критерий X2. Сравнение частоты факторов в основной и контрольной группах позволило рассчитать отношение шансов (OШ) и 95% доверительный интервал (ДИ 95%). На всех этапах статистического анализа значимость результатов считалась на уровне не менее 95% (p < 0,05).
3. Основные результаты
Достоверно судить о состоятельности рубца можно интраоперационно. Визуальная оценка состояния рубца показала его состоятельность у 81,21% пациентки, несостоятельность — у 18,79% пациенток соответственно. Сравнительный анализ показал, что толщина миометрия в области рубца по данным интраоперационного УЗИ имела достоверно более высокий показатель в группе контроля (3,25±0,9 мм ДИ 95% -11,29:17,78), в основной группе – 1,82±0,56 мм ДИ 95% 0,20–3,43. Истончение миометрия на уровне 2 мм и менее выявлено в 76,51% случаях в основной группе и в 10,91% случаях в группе сравнения. Оценка взаимосвязи между состоянием рубца на матке и клиническими условиями, а также показаниями к первому КС в основной группе пациенток, разделенных на подгруппы с нормальным (n = 35) и истонченным рубцом (n = 114) на основании данных интраоперационного УЗИ показала, что в подгруппе пациенток с истонченным рубцом на матке достоверно чаще регистрировались такие факторы риска, как возраст старше 30 лет ОШ 0,84 ДИ 95% (1,0:1,6) (р=0,04) и наличие эндокринопатий в анамнезе ОШ 1.25 ДИ 95% (1,1:1,5) (р=0,001).
Оценка микроциркуляции рубца на матке методом ЛДФ у пациенток основной группы показала снижение показателей М, СКО и Kv в сравнении с условной нормой, что позволяет предполагать тенденцию к снижению показателей микроциркуляции у данной группы женщин в связи с травматизацией сосудов во время оперативного вмешательства, и, как следствие, с ишемией мышечных, фасциальных и нервных структур малого таза. Предикторами возможного снижения показателей М, СКО и Kv в сравнении с условной нормой могут являться показания к родоразрешению путем КС. Чтобы подтвердить или опровергнуть выдвинутую гипотезу нами было проведено сравнение показателей микроциркуляции между подгруппами пациенток основной группы, разделенных в зависимости от показаний к КС, и контролем: в 1 подгруппу были включены пациентки, не имеющие снижения кровотока в рубце — 46 пациенток; во 2 подгруппу были включены пациентки, имеющие критическое снижение кровотока в рубце — 57 пациенток; 3-ю подгруппу составили пациентки, имеющие значительное снижение кровотока в рубце — 35 пациенток.
У женщин второй и третьей подгрупп отмечали достоверное снижение кровотока по сравнению с контрольной группой. Это подтверждается снижением значений М, СКО, KV по данным ЛДФ. В то же время у пациенток первой подгруппы достоверного снижения кровотока по сравнению с контрольной подгруппой не отмечено.
Проведенная оценка состояния рубца на матке после операции КС у пациенток основной группы в зависимости от корреляции толщины рубца на матке по УЗИ и данными ЛДФ, показала отсутствие значимых связей между анализируемыми показателями М, СКО, Kv (ЛДФ) и толщиной рубца на матке (УЗИ). Тем не менее сравнение пациенток основной группы в зависимости от истонченного/нормального рубца матки по данным УЗИ 3 триместра (30–34 недели) показало наличие достоверно более низких показателей М, СКО и Kv (ЛДФ) с одновременным отсутствием достоверной разницы в показателях интраоперационно оцененной толщины рубца (УЗИ) у пациенток с истонченным рубцом (УЗИ 3 триместр) в сравнении с пациентками, у которых рубец матки был нормальной толщины.
Сравнение пациенток основной группы в зависимости от состоятельного/несостоятельного рубца матки по данным визуальной оценки так же показало наличие достоверно более низких показателей М, СКО и Kv (ЛДФ) с одновременным отсутствием достоверной разницы в показателях интраоперационно оцененной толщины рубца (УЗИ) у пациенток с несостоятельным рубцом матки (визуальная оценка) в сравнении с пациентками, у которых рубец матки согласно проведенной визуальной оценке был состоятелен. Уменьшение ПМ свидетельствует о снижении перфузии в рубце на матке, что говорит о нарушении микроциркуляции.
Хороший кровоток по данным ЛДФ говорит о хорошей васкуляризации, что в свою очередь обуславливает формирование состоятельного рубца и является критерием для родов через ЕРП у женщин с рубцом на матке.
Проведенный анализ ОШ, который был направлен на выявление тех или иных прогностических факторов в сравниваемых группах (основная и контроль) и подгруппах пациенток в условиях наличия или отсутствия родовой деятельности, показал, что нормальный ИМТ, длительность интервала между предыдущими родами более 5 лет (ОШ 15,6 ДИ 95% [2,08–117,3], р=0,001), скрининговое УЗИ в 1-3 триместрах во время беременности без патологий (р=0,001) могут являться факторами, способствующими формированию состоятельного рубца. Тогда как сопутствующие соматические заболевания, в частности РВНС по гипотоническому (р=0,03) и смешанному типу (0,001), гипертоническая болезнь (ОШ 4,8 ДИ 95% [1,1–21,2], р=0,001), ожирение (ОШ 3.1 ДИ 95% [1,0-10,9], р=0,004), заболевания ЖКТ (р=0,009), заболевания крови в виде анемии (р=0,001), длительность интервала между предыдущими родами 1-2 года (р=0,02), осложнения данной беременности во 2 триместре, в частности отеки, вызванные беременностью (р=0,04) и угроза преждевременных родов (р=0,02), а также выявленная во время 3 УЗИ скрининга (30-34 недели) НМПК 1 Б степени (ОШ 11,4 ДИ 95% [1,5-86,2], р=0,001) могут являться факторами, способствующими формированию несостоятельного рубца.
При этом группа пациенток с наличием родовой деятельности является группой риска по уменьшению толщины миометрия и низким показателям кровотока в нижнем сегменте матки. В связи с этим у пациенток с показанием к экстренному проведению родов в виде КС по причине дистресса плода перед наступлением следующей беременности и в период гестации следует тщательно проводить диагностику состояния миометрия в нижнем маточном сегменте. Тогда как у пациенток с показанием к плановому проведению родов в виде КС в анамнезе при отсутствии показаний к повторному КС, наличие родовой деятельности следует включить в критерии, позволяющие провести повторные роды через естественные родовые пути. Следовательно, консервативные роды возможны с учетом индивидуальных факторов и отсутствия показаний к КС на фоне учета изучаемых параметров формирования состоятельного рубца на матке.
4. Обсуждение
При выборе оптимальной тактики ведения беременности и родов у женщин с рубцами на матке последующее планирование беременности определяется на основе комплексной оценки рубца. Необходимо учитывать как данные анамнеза, так и клинико-инструментальные результаты обследования.
Базируясь на полученных в результате исследования данных алгоритм выбора персонифицированного подхода к тактике родоразрешения женщин с рубцом на матке заключается в необходимости проведения комплексной оценки наличия/отсутствия родовой деятельности, толщины миометрия, показателя кровотока в нижнем сегменте матки (по данным УЗИ), наличия/отсутствия прямых показаний к повторному оперативному родоразрешению, наличия факторов формирования состоятельного/ несостоятельного рубца на матке (рис. 1)
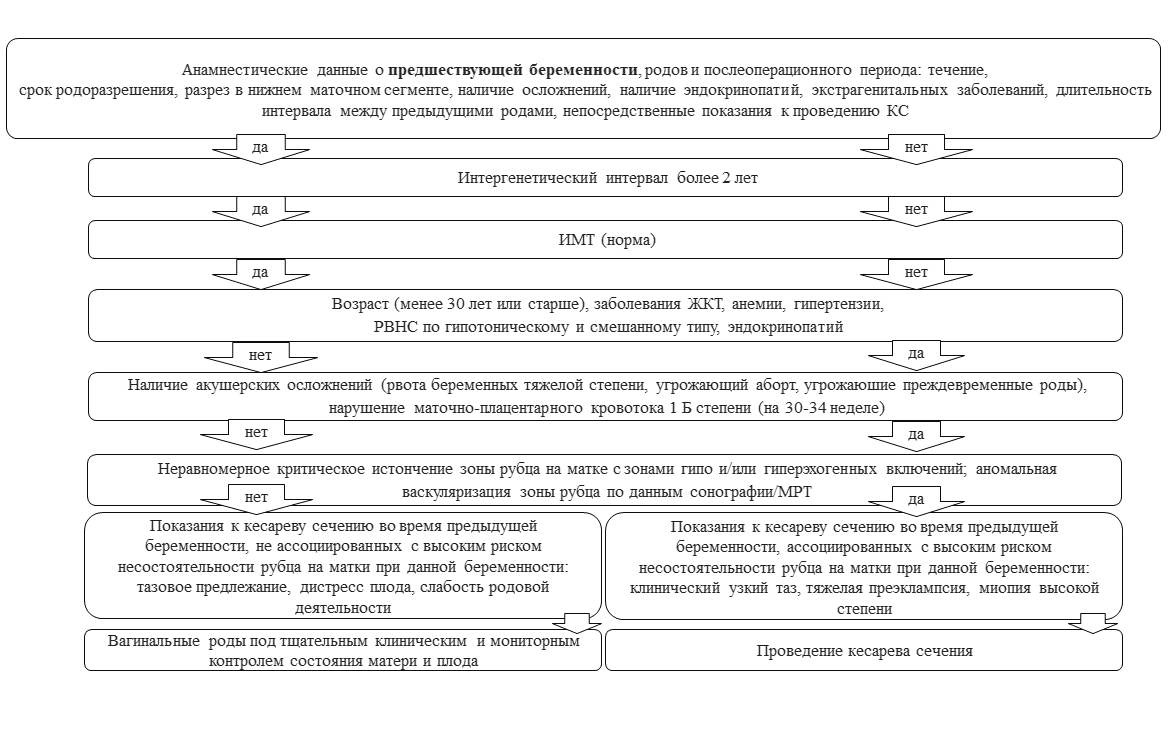
Рисунок 1 - Алгоритм родоразрешения женщин с рубцом на матке
5. Заключение
Родоразрешение у женщин с рубцом на матке после КС по разработанному алгоритму позволяет реализовать персонифицированный подход к родам через естественные родовые пути. Это дает возможность избежать повторного КС с сохранением репродуктивной функции.
