Антенатальная гибель плода, ее предпосылки. Возможности снижения частоты осложнений гестации путем введения в рацион беременных нутриентной поддержки
Антенатальная гибель плода, ее предпосылки. Возможности снижения частоты осложнений гестации путем введения в рацион беременных нутриентной поддержки
Аннотация
Ретроспективно была проанализирована медицинская документация (форма № 113/у-20) 29 пациенток, у которых беременность завершилась антенальной гибелью плода. Оценены социально-биологические и лабораторно-инструментальные показатели, акушерско-гинекологический и соматический анамнезы, наличие экстрагенитальной патологии, процесс родоразрешения, сведения о состоянии ребенка в момент рождения и в раннем неонатальном периоде. Целью данного исследования было выявить наиболее значимые предикторы антенатальной гибели плода, а также выяснить роль нутриентной поддержки в профилактике задержки роста плода. Предикторами мертворождения являются ЗРП с ранним и поздним фенотипом, в сочетании с маловодием. Прием нутритивных смесей на всем протяжении беременности снижает частоту осложнений гестации, развития задержки роста плода, тем самым улучшая перинатальные исходы.
1. Введение
Одной из глобальных проблем акушерства является мертворождение (МР). В мире каждые 16 секунд рождается 1 мертвый ребенок, распространенность ежегодно составляет 2,6 млн случаев , .
Этиология антенатальной гибели плода (АГП) многообразна и во многих случаях с трудом поддается определению. Несмотря на использование современных методов диагностики, выяснить причину гибели плода бывает очень сложно (в 60% случаев) .
Большую часть поздних плодовых потерь составляют две категории – необъяснимые (МР) и мертворождения, связанные с задержкой роста плода (ЗРП) .
Отсутствие своевременной диагностики ЗРП может стать причиной неблагоприятных перинатальных исходов, перинатальной и ранней неонатальной смерти .
Беременные с ЗРП входят в группу риска по МР. Связь ЗРП с МР была изучена во многих исследованиях , . В своей статье V. Flenady и D. Ellwood утверждают, что ЗРП увеличивает риск мертворождения (МР) в 4 раза .
Дефицит нутриентов может являться причиной развития различных патологий беременности, в частности ЗРП .
По данным литературы, протективным эффектом в отношении неблагоприятных исходов беременности обладали пищевые добавки на основе липидов (ЗРП, маловесный плод), омега3-ПНЖК (ПР, маловесный плод) и сбалансированные белково-энергетические добавки (ЗРП, мертворождение) .
Цель исследования – выяснить основные предикторы антенатальной гибели плода. Установить роль нутриентной поддержки в профилактике задержки роста плода.
2. Методы и принципы исследования
Проведен ретроспективный анализ медицинской документации пациенток, наблюдавшихся и родоразрешенных в Городском клиническом перинатальном центре г.Уфа в период с 2019 по 2022гг. Изучено 29 карт пациенток, беременность которых завершилась антенатальной гибелью плода. На втором этапе исследования было сформировано две группы из 97 пациенток, у которых были схожие факторы риска с пациентками с антенатальной гибелью плода. 1 группа включала 42 беременных, которым была назначена к основному рациону питания белково-энергетическая смесь, содержащая комплекс основных нутриентов. 2 группа пациенток включала 55 беременных, которым не была назначена нутритивная поддержка к основному рациону питания. Беременные 1 группы принимали нутритивную поддержку в виде белково-энергетической смеси. Результаты применения оценивали сравнивая частоту осложнения беременности.
Статистическую обработку данных проводили с помощью модулей пакета прикладных программ Statistica v.10.0 (StatSoft Inc., США). Осуществлялось сравнение основной и контрольной групп. Если сравниваемые параметры представляли собой точные оценки и могли рассматриваться как модификации нормально распределения (использовался критерий Колмогорова-Смирнова), то сравнение осуществлялось с применением t-критерия Стьюдента для независимых выборок и расчетом средних значений и квадратичных мер вариации (Sd). Если переменная не могла рассматриваться как модификация нормального распределения использовались непараметрический критерий Манна-Уитни с расчетом медиан (Ме) и квартилей (Q1 и Q3). Для сравнения категориальных («номинальных», классификационных) переменных использовался критерий сравнения процентных долей. Статистически значимые различия определялись при p-значении < 0.05.
3. Основные результаты
Средний возраст обследованных составлял 27,4 ± 4,4 года в основной группе и 27,5 ± 4,9 лет в контрольной. Усредненные значения антропометрических показателей (рост и масса тела) у женщин основной и контрольной групп (161,8 ± 5,1 см и 74,1 ± 14,4 кг, 163,7 ± 5,0 см и 75,2 ± 5,4 кг) были практически равными, и статистически значимых отличий не показали.
При сравнении уровня образования существенных различий не выявлено. В основной группе высшее и средне-специальное образование имели 43 (77%) пациентки, в контрольной – 78 (79%) женщин. На основании данных о семейном положении обследуемых достоверно значимых отличий между группами не выявлено. Также, что касается табакокурения, наркомании, алкоголизма и наличия профессиональной вредности значимых различий между группами не установлено (p ˃ 0,05).
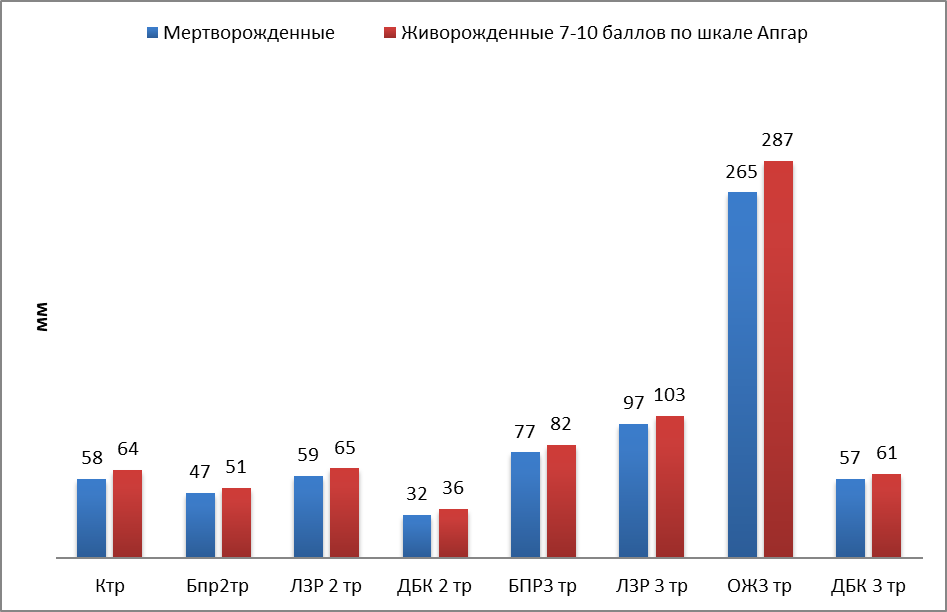
Рисунок 1 - Фетометрические показатели
Основываясь на фетометрических показателях по данным УЗИ в скринирнговые сроки, у пациенток, чья беременность завершилась мертворождением, можно сделать вывод, что отставание фетометрических показателей начиная со второго ультразвукового скрининга в сочетании с маловодием в сравнении с показателями в контрольной группе женщин и привело к антенатальной гибели плода.
На основе данных фетометрических показателей диагноз ЗРП с ранним и поздним фенотипом был установлен у 19 пациенток (ОЖ менее 10 перцентилей в сочетании с патологическими показателями в системе мать-плацента-плод), у 2 других пациенток ОЖ соответствовали менее 3 перцентилей, что является выраженной формой ЗРП (менее 3 перцентилей).
У 11 беременных с установленной ЗРП при допплерографии были выявлены нарушения гемодинамики в системе мать–плацента–плод. Из них у 10 пациенток с поздним фенотипом ЗРП были диагностированы изолированные нарушения кровотока в АП, у 4 пациентки с ранним фентотипом ЗРП было зарегистрировано сочетанное нарушение кровотока в МА и АП.
При оценке ВДМ в группе из 29 пациенток с антенатальной гибелью плода у 21 пациенток этот показатель соответствовал меньше 10 перцентилей, у 1 пациентки меньше 3 перцентилей.
В данном исследовании было выявлено, что в основной группе с антенатальной гибелью плода только 3 пациентки были отнесены к группе высокого риска перинатальной патологии: у одной диагностирована тяжелая ПЭ и преждевременная отслойка нормально расположенной плаценты (ПОНРП), в двух других случаях было выявлено наличие рубца на матке после двух и более операций кесарева сечения, наличие хламидийной инфекции, уровень гемоглобина ниже 80 г/л, тугое обвитие пуповиной шеи плода при рождении.
У остальных 26 пациенток со средним и низким уровнем риска при анализе их обменных карт были установлены такие неблагоприятные факторы (либо их сочетание), как антенатальная гибель плода в анамнезе 6,8% (n = 2), наличие двух и более абортов в анамнезе 44,8% (n = 13), трех и более родов в анамнезе 24,1 (n = 7), самопроизвольные аборты в анамнезе (n = 9).
При анализе данных соматической патологии было установлено наличие у пациенток гипертонической болезни (n = 1), антифосфолипидного синдрома (n = 1) хронического пиелонефрита (n =7), хламидийной инфекции (n = 1), ожирения (n = 14).
Были выявлены такие осложнения, сопровождающие настоящую беременность: рвота беременных на ранних сроках 48,2% (n = 14), перенесенная ОРВИ 55,1% (n = 16), гестационная анемия средней степени тяжести (уровень гемоглобина 78 г/л) 10,3% (n = 3), укорочение АЧТВ 55,1% (n = 16), повышение фибриногена 55,1% (n = 16) плацентарные нарушения 93,1% (n = 27), маловодие 55,1% (n = 16). Маловодие сочеталось с нарушениями кровотока у 51,7% пациенток. ЗРП плода было диагностировано у 72,4% (n = 21) пациенток, отставание фетометрических показателей по данным УЗИ в скрининговые сроки верифицировано у 100% пациенток (n = 29), ПОНРП у 6,8% (n = 2), тугое обвитие пуповиной шеи плода у 20,6% (n = 6), у 13,7% (n = 4) пациенток при рождении плода было диагностировано сочетание обвития пуповины с истинным узлом.
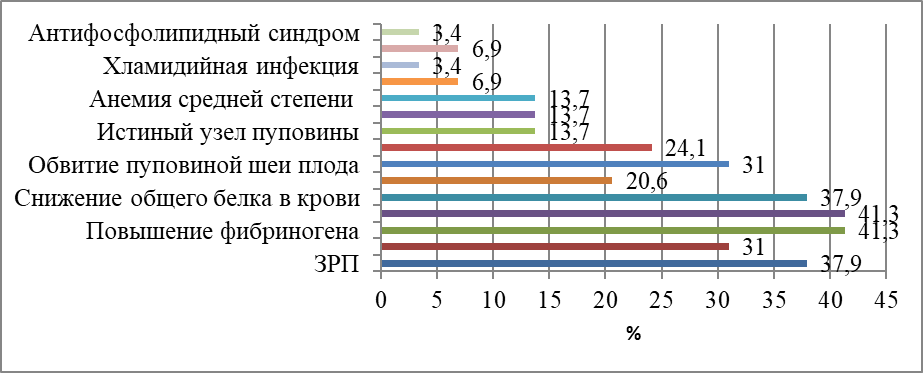
Рисунок 2 - Факторы риска, характерные для группы пациенток с антенатальной гибелью плода
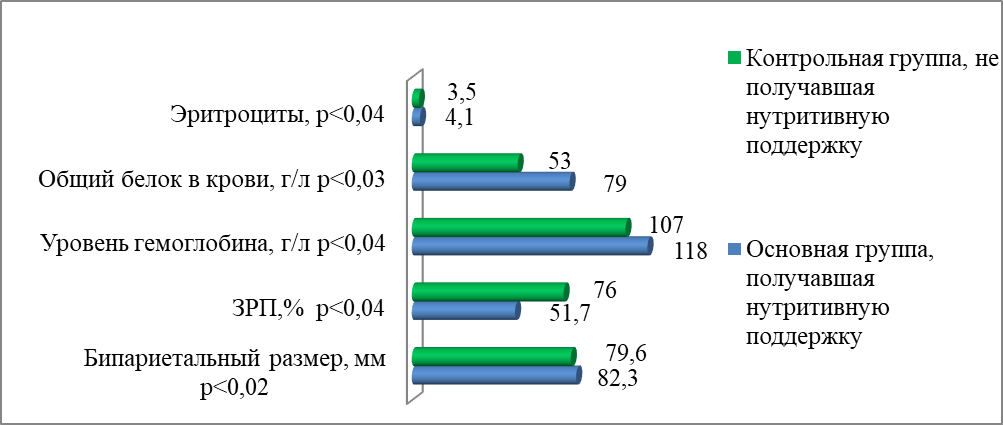
Рисунок 3 - Достоверно значимые различия между обследованными группами пациенток 2 этапа
4. Обсуждение
В данном исследовании выявлены статистически значимые различия фетометрических показателей ультразвукового исследования (УЗИ) во II и III триместре. Основываясь на фетометрических показателях в основной группе пациенток по данным УЗИ во II и III триместрах гестации, мы сделали вывод, что отставание этих показателей в сравнении с показателями в контрольной группе женщин и привело к мертворождению.
В данной работе установлена такая статистически значимая патология как задержка роста плода. Перинатальная смертность доношенных детей, родившихся с задержкой роста, в 3-8 раз выше, чем у нормовесных. Данная патология (ЗРП) крайне важна для изучения, так как занимает одно из ведущих мест в структуре перинатальной заболеваемости и смертности Наивысшей степенью тяжести ЗРП является антенатальная гибель плода. Необходимо пренатальное выявление ЗРП с целью предотвращения мертворождений, которые в 30% случаев связаны с недостаточным ростом плода.
5. Заключение
В данном исследовании определено, что предикторами мертворождения являются ЗРП с ранним и поздним фенотипом, в сочетании с маловодием. Также к факторам риска мертворождения относятся антифосфолипидный синдром, обвитие пуповиной шеи плода, истинный узел пуповины, анемия средней степени тяжести, хламидийная инфекция, снижение общего белка в крови. Прием нутритивных смесей на всем протяжении беременности снижает частоту осложнений гестации, развития задержки роста плода, тем самым улучшая перинатальные исходы.
В настоящее время в нашей стране ведется поиск и разработка эффективных и доступных методик, алгоритмов для выявления плодов с риском мертворождения, что относится к ключевым направлениям современного акушерства.
