МИНИМИЗАЦИЯ ЭКОНОМИЧЕСКИХ РИСКОВ В СИСТЕМЕ ЛЕКАРСТВЕННОГО ОБЕСПЕЧЕНИЯ НА ОСНОВЕ РАЗРАБОТКИ ИННОВАЦИОННЫХ МЕТОДИК КЛИНИКО-ЭКОНОМИЧЕСКОГО АНАЛИЗА ЛЕЧЕНИЯ БОЛЬНЫХ COVID-19 ПУТЕМ СОВЕРШЕНСТВОВАНИЯ ПРАВОВЫХ АСПЕКТОВ ВАКЦИНОПРОФИЛАКТИКИ
МИНИМИЗАЦИЯ ЭКОНОМИЧЕСКИХ РИСКОВ В СИСТЕМЕ ЛЕКАРСТВЕННОГО ОБЕСПЕЧЕНИЯ НА ОСНОВЕ РАЗРАБОТКИ ИННОВАЦИОННЫХ МЕТОДИК КЛИНИКО-ЭКОНОМИЧЕСКОГО АНАЛИЗА ЛЕЧЕНИЯ БОЛЬНЫХ COVID-19 ПУТЕМ СОВЕРШЕНСТВОВАНИЯ ПРАВОВЫХ АСПЕКТОВ ВАКЦИНОПРОФИЛАКТИКИ
Аннотация
Повышение эффективности системы охраны здоровья невозможно без наличия полноценного алгоритма организации лекарственного обеспечения. Предметом наших исследований стал анализ формирования и прогнозирования необходимых объемов лекарственной помощи в период пандемии коронавирусной инфекции как маркера правового поведения населения и государства. В ходе анализа литературных источников и статистических данных была установлена четкая корреляция между коллективным иммунитетом и затратами системы здравоохранения. Проанализирована и обоснована необходимость совершенствования правового законодательства в сфере здравоохранения области вакцинопрофилактики. Сформирован методологический аппарат прогнозирования показателей заболеваемости и госпитализаций, а также планирования экономических затрат с использованием показателя коллективного иммунитета и методов клинико-статистического анализа. Оценены преимущества данного метода для оценки рисков роста заболеваемости.
1. Введение
Уже в течение трех лет, а именно с сентября 2019 года человечеству приходится приспосабливаться к новым реалиям пандемийного времени. К сожалению, уже ни у кого не возникает сомнений в том, что окружение подвержено опасности не менее, чем сам заболевший. Мировое научное сообщество столкнулось с вызовом небывалых масштабов: остро встала необходимость разработать, провести клинические исследования, запустить в массовое производство вакцину, которая должна положить конец пандемии.
С момента начала вакцинации в Российской Федерации прошло уже более полутора лет, при этом мировая практика борьбы с коронавирусной инфекцией посредством вакцинопрофилактики несколько меньше, это связано с тем, что Российская вакцина «Спутник V» была зарегистрирована первой в мире и при этом оперативно были развернуты производственные мощности, позволившие уже в январе 2021 года начать в стране массовую иммунизацию населения. Стоит отметить, что Российская Федерация и разработчики субстанции придерживались политики общедоступности и активно возводили промышленные мощности и передавали технологию изготовления вакцины во все страны мира, которые проявили к ней интерес – и это принесло свои плоды – «Спутником V» на сегодняшний день привито порядка 300 000 миллионов человек, во многих странах мира – в том числе Аргентине, Индии и многих других. Вакцина «Спутник V» одобрена более чем в 71 стране мира с численностью населения более 4 миллиардов человек, это позволяет говорить о разносторонней и объективной картине вакцинации .
На сегодняшний день уже можно с уверенностью утверждать, и это подтверждено российскими и мировыми исследованиями – люди, не прошедшие иммунизацию, имели больший риск положительного результата теста, более высокие показатели заболеваемости и смертности от COVID-19, чем люди, вакцинированные первичной дозой в тех же возрастных группах .
Также в ходе проведенных ретроспективных исследований было установлено, что пациенты, вакцинированные первичной или дополнительной дозой препарата или прошедшие повторную ревакцинацию, в целом имели более низкие показатели заболеваемости по сравнению с теми, кто не получил дополнительной или ревакцинирующей дозы препарата. Обе эти группы имели более низкий риск положительного результата теста на COVID-19 и более низкий риск смерти от COVID-19 по сравнению с пациентами, которые не были вакцинированы .
Перед мировой системой здравоохранения была поставлена амбициозная задача – победить пандемию посредством массовой вакцинации, так как это один из надежных способов профилактики инфицирования, а значит, самый эффективный способ борьбы с вирусом. Для решения этой задачи была поставлена задача в кратчайшие сроки, если возможно, применить эту формулировку для иммунобиологических субстанций, разработать, провести многоуровневые клинические исследования и внедрить в практику вакцину, безопасную и эффективную для разных возрастных групп.
При анализе пользы и риска массовой вакцинации необходимо комплементарно учитывать все аспекты этого мероприятия, к которым в первую очередь нужно отнести социальную и экономическую составляющую этого процесса. Социальная составляющая состоит в наивысшей ценности здоровья населения для государства, что является приоритетной задачей системы здравоохранения в целом. Экономическая же состоит в том, что коронавирус передается воздушно-капельным путем и имеет крайне высокую контактность. Один больной способен заразить большое количество контактировавших с ним людей, и все это очень негативно сказывается на продуктивности населения, и соответственно, на экономической стабильности страны в целом.
На сегодня еще нет достаточного объема исследований, позволяющих точно оценить экономическую эффективность вакцинопрофилактики, но это и не стояло задачей нашего исследования. При этом на сегодня известна ориентировочная стоимость некоторых вакцин – она варьирует в диапазоне от 2 до 10 долларов США, и при условии, что заболевший человек на время полностью теряет работоспособность и нарушает технологический цикл на своем предприятии, соответственно приносит своему работодателю и государству экономические издержки, является абсолютно приемлемой .
Как показали 2 предыдущих года – для борьбы с пандемией государству необходимо изыскивать огромные финансовые ресурсы, которые несопоставимы с затратами на разработку и регистрацию вакцины для дальнейшего проведения массовой вакцинации. Абсолютно ясно, что при проведении столь масштабных мер по борьбе с вирусом, которая сплотила всю прогрессивную мировую общественность, встала острая необходимость в совершенствовании нормативной базы вакцинопрофилактики в условии пандемии. Эти выводы послужили причиной и легли в основу нашего исследования.
2. Методы и принципы исследования
Для достижения поставленной цели нами было проведено фармакоэпидемиологическое исследование, которое базировались на методологических основах фармакоэкономического и фармакоэпидемиологического анализа и включало ряд компонентов, которые необходимо было учесть при планировании исследования: формулировки цели исследования, выбора позиции исследования, разработки формы, выбора метода клинико-экономического анализа, выбора и обоснования используемого препарата, выбора критериев эффективности , .
Фармакоэкономический и фармакоэпидемиологический анализы в текущий момент – это быстроразвивающиеся научные дисциплины, изучающие клинические, экономические и социальные аспекты применения медицинских вмешательств (прежде всего, лекарственной терапии) на основе комплексного взаимосвязанного учета результатов лечения и затрат, информация о которых необходима лицам, принимающим решения в системе здравоохранения для оптимального выбора вмешательств как медицинского, экономического так и правового характера, влияющих на распределение ресурсов, образующих часть социальной сферы , .
На сегодняшний день Фондом Обязательного Медицинского Страхования установлено 4 тарифа по оплате лечения коронавируса, в зависимости от формы течения заболевания – легкая, средняя, тяжелая и крайне тяжелая – от 69 тыс. до 143 тыс. руб. на пациента. В приведенной ниже таблице № 1 мы можем отследить степень увеличения затрат на стационарного больного в зависимости от тяжести течения заболевания.
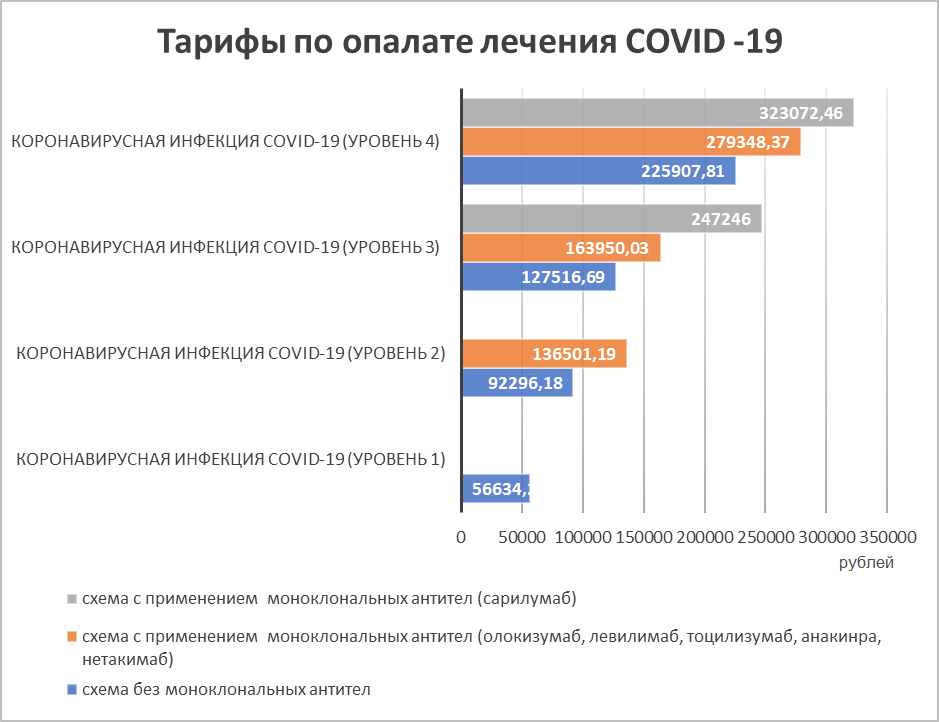
Рисунок 1 - Тарифы, установленные территориальным ФОМС по Ростовской области по состоянию на июль 2022 года
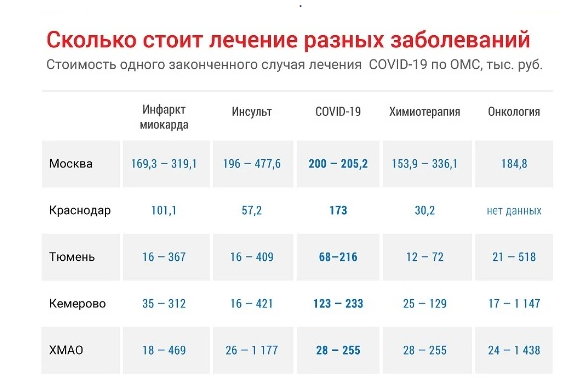
Рисунок 2 - Стоимость одного законченного случая лечения заболеваний различной этиологии в стационаре в различных регионах РФ.
В соответствии с исследованиями, ставшими базовыми при моделировании, в рамках анализа влияния на бюджет нами рассчитывались затраты на ведение пациентов. Обобщив имеющуюся информацию, мы решили проанализировать соотношение больных и стоимость лечения интересующих нас нозологий. С этой целью нами были проанализированы данные по количеству госпитализированных по исследуемым нозологиям больных с начала пандемии и по настоящее время.
Для проведения корреляционного анализа нами был выбран следующий алгоритм исследований – доказать фармакоэкономическую целесообразность вакцинации населения от новой коронавирусной инфекции. Для решения поставленной задачи нами был проанализирован пласт статистических данных, предоставленных Министерством Здравоохранения РФ, Росздравнадзором РФ и регионов, Росстатом РФ. Также использовались данные из открытых официальных источников. В результате проведенного исследования мы установили наиболее показательные дни условных пиков заболеваемости, опустив ежедневную статистику, и проанализировали в разрезе этих дат количество госпитализаций и смертность от COVID-19. Итоговые же показатели отражают ежедневную информацию по всем графам в исследуемый период. Так как эпидемиологическая волна имеет крайне вариативную кривую, то мы считаем данный метод анализа наиболее усредненным и информативным. Также для нас было важно в процессе исследования установить причинно-следственную связь количества заболевших, количества госпитализаций, процента вакцинированного населения и смертности от COVID-19.
Таблица 1 - Анализ количества заболевших, госпитализированных и умерших от новой коронавирусной инфекции в установленных условиях исследования
Дата | Количество заболевших | Количество госпитализаций | Количество смертей |
26.12.2020 | 29258 | 4568 | 567 |
18.01.2021 | 22 857 | 3547 | 451 |
12.02.2022 | 203766 | 9167 | 729 |
28.08.2022 | 47093 | 4354 | 90 |
| - | - | - |
ИТОГО | 19 359 066 | 3 812 256 | 384 000 |
Таблица 2 - Анализ стоимости лечения пациентов с различной нозологической группой заболевания
Нозология | Количество госпитализаций за 2021 год | Средняя стоимость законченного случая лечения, руб. | Расходы бюджета за 2021 год, руб. |
Сердечно-сосудистые заболевания | 4 303 000 | 16 589 | 71 382 467 |
Онкологические заболевания | 1 140 000 | 125 521 | 143 093 940 |
COVID-19 | 1 294 665 | 408 599 | 529 000 000 |
Проведенный анализ позволяет с уверенностью утверждать, что госпитализация и лечение больного новой коронавирусной инфекцией обходится бюджету более чем в три раза дороже, чем лечение больного онкологического профиля и более чем в 25 раз дороже стоимости законченного лечения больных с сердечно-сосудистыми заболеваниями. Еще раз хотим обратить внимание – стоимость лечения мы принимали как совокупность всех этапов, связанных с лечением пациента, и она включала в себя лечение спровоцированных вирусом хронических заболеваний и реабилитацию.
Следующей задачей нашего исследование стояло построение экспериментальной модели экономических затрат на лечение пациента с диагнозом COVID-19 при различном уровне коллективного иммунитета.
Для достижения поставленной задачи исследования мы провели усредненный расчет коллективного иммунитета, исходя из общепринятого усредненного значения показания Rо = 2,5. Уровень госпитализации в экспериментальных моделях принимался за равный уровню госпитализации в реальной модели и был равен сумме 2% от количества вакцинированного населения и 4,5 % от количества непривитых граждан. Из приведенных расчетов нами были смоделированы 4 модели развития событий:
1. Смоделированная ситуация при достижении коллективного иммунитета в размере 90%.
2. Реальная ситуация с количеством вакцинированных и уровнем коллективного иммунитета в размере 67,5%.
3. Смоделированная ситуация при достижении коллективного иммунитета в размере 40%.
4. Смоделированная ситуация при достижении коллективного иммунитета в размере 20%.
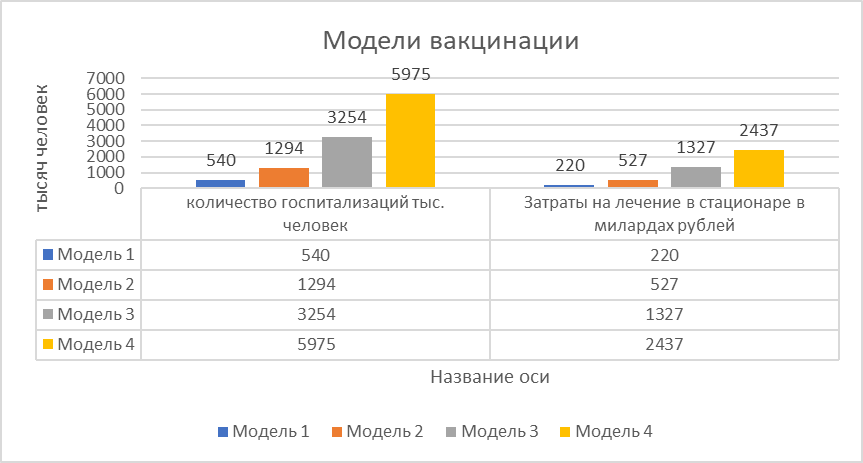
Рисунок 3 - Количество госпитализаций и затраты на лечение в смоделированных условиях
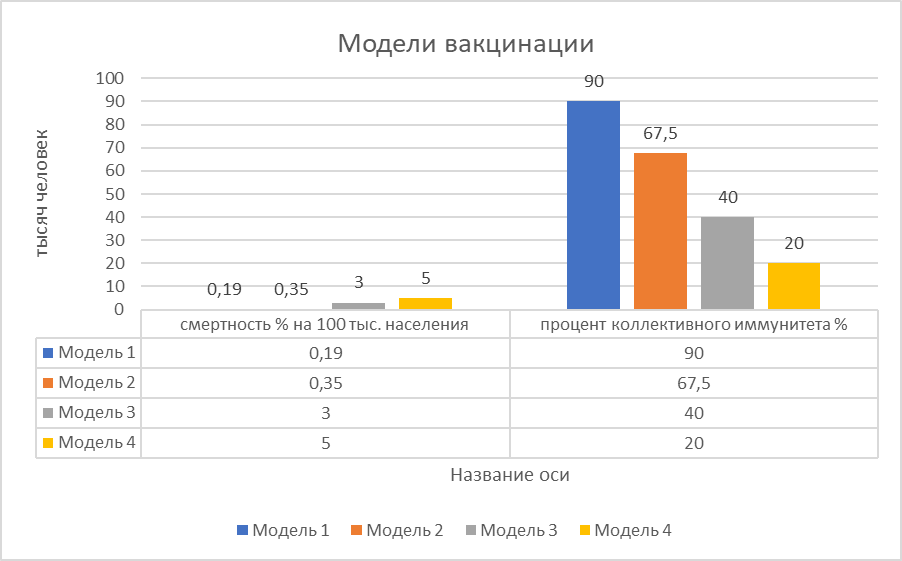
Рисунок 4 - Смертность и процент коллективного иммунитета в смоделированных условиях
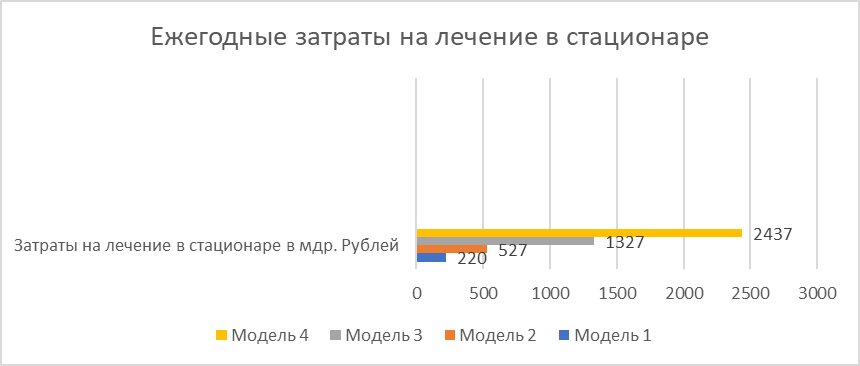
Рисунок 5 - Ежегодные затраты бюджета на лечение COVID-19 в смоделированных условиях
3. Основные результаты
В результате проведенного исследования была уставлена значительная корреляция значения коллективного иммунитета и затрат системы здравоохранения на лечение пациентов. Это указывает на острую необходимость проведения массовой вакцинации, а в определённых случаях и включения необходимого законодательного рычага для ускорения и массовости данного процесса как стратегически необходимого для здоровья нации.
В сложившийся ситуации и на основании проведенных изысканий считаем целесообразным продолжить работу в данном направлении и предложить возможность подготовки законопроекта «О проведении поэтапной массовой вакцинации населения от COVID-19 в условиях сложной эпидемиологической обстановки». В этом проекте должна найти отражение идея создания дорожной карты алгоритма поведения системы здравоохранения в условиях пандемических рисков. Так же должна быть прописана очередность проведения массовой вакцинации для различных возрастных групп, как пожилого, так и подросткового возраста. Необходимо разработать концепцию, полагаясь на мировой опыт массовой вакцинации, порядка проведения прививочной компании, в которой должно быть задействовано не только медицинское сообщество, но и другие объекты социальной сферы, в частности образовательные учреждения , .
На сегодняшний день не существует более действенного и экономически выгодного способа борьбы с пандемией, чем массовая вакцинация населения. Вся мировая научная общественность в своем подавляющем большинстве пришла к выводу, что принятые меры по разработке и применению вакцин позволили остановить мутацию и распространение коронавирусной инфекции. Возможный риск побочных явлений от применяемых вакцин несоизмерим с риском развития пандемии, а профессионализм современной фармацевтической и микробиологической промышленности дает возможность с уверенностью смотреть в светлое экономическое будущее здоровой и продуктивной нации , .
4. Заключение
Пандемия выявила недостатки в регулировании нормативно-правовой базы в период чрезвычайных ситуаций. Система здравоохранения страны не была готова к оперативному реагированию на угрозу такого масштаба. Вызовов, подобному пандемийному, система здравоохранения не испытывала со времен второй мировой войны. Медицинские работники первыми приняли на себя удар и в экстремальных условиях, часто действуя методом проб и ошибок разрабатывали стандартны лечения и корректировали клинические рекомендации лечения новой коронавирусной инфекции. При этом даже при неограниченном финансировании система здравоохранения не успевала вовремя реагировать на постоянные мутации COVID-19. Препараты и методы, используемые в начале пандемии, оказались бесполезными уже через полгода, что крайне негативно отражалось на системе государственных закупок, оказавшейся недостаточно вариативной для оперативного реагирования на корректировку назначаемых и используемых препаратов. Не готовность к подобным вызовам со стороны системы здравоохранения и органов исполнительной власти носит системный характер, что актуально для многих мировых держав. ВОЗ признала вакцинопрофилактику самым надежным и экономически-выгодным способом борьбы с коронавирусом. Разработка и применение разноплановых, по соответствующим критериям безопасности, вакцин полностью подтвердила этот вывод. Любое вмешательство в процесс осуществления прав человека, его волеизъявление, ограничение прав и свобод граждан должны находится под четким контролем судебной системы и государства, как гаранта прав человека и, в то же время, такое вмешательство в определенных обстоятельствах является необходимой мерой для существования и продуктивного функционирования государства и общества в целом .
