ПРОГНОЗИРОВАНИЕ ПРЕЖДЕВРЕМЕННЫХ РОДОВ У ЖЕНЩИН С КОРОТКОЙ ШЕЙКОЙ МАТКИ
ПРОГНОЗИРОВАНИЕ ПРЕЖДЕВРЕМЕННЫХ РОДОВ У ЖЕНЩИН С КОРОТКОЙ ШЕЙКОЙ МАТКИ
Аннотация
Проблема преждевременных родов, являющихся одной из самых важных причин перинатальной заболеваемости и смертности, требует поиска надежных предикторов и методов оценки риска. Оценка состояния шейки матки является принципиальной частью прогнозирования преждевременных родов.
Исследование проведено с целью оценки величины маточно-цервикального угла и наличия железистого индекса как предикторов преждевременных родов у женщин с короткой шейкой матки.
Обследованы 68 женщин с короткой шейкой матки, родившие преждевременно, и 62 женщины с короткой шейкой матки, родившие в срок. Всем женщинам проводилось трансвагинальное ультразвуковое исследование с проведением цервикометрии, оценкой железистого индекса и измерением маточно-цервикального угла.
В результате исследования выявлено, что количество пациенток с отсутствующим железистым индексом в основной группе – 35 пациенток (51,5%) в сравнении с контрольной – 6 пациенток (9,7%). Различия статистически значимы (χ²=24,3; р <0,001; OR=9,9 95% ДИ (3,8-26)). Относительный риск преждевременных родов при отсутствии железистого индекса равен 9,9. Величина маточно-цервикального угла составляла в среднем 111,8 [92-116] градусов для группы женщин, родивших преждевременно и 84,5 [84-92] градусов для женщин, родивших в срок. В основной группе величина маточно-цервикального угла статистически значимо превышала данный показатель для контрольной группы (χ²=22,3; р=0,000001; OR=6,3; 95% ДИ (2,9-13,5)). Проведение этих исследований в комплексе позволит значительно улучшить прогноз преждевременных родов у женщин с длиной шейки матки 2,5 см и менее.
1. Введение
Преждевременные роды являются одной из основных причин перинатальной заболеваемости и смертности, а преждевременно рожденные младенцы находятся в группе высокого риска развития респираторного дистресс-синдрома, внутрижелудочковых кровоизлияний, сепсиса, некротизирующего энтероколита и некоторых серьезных проблем развития в дальнейшем . В связи с этим поиск предикторов преждевременных родов очень важен . В последние десятилетия ультразвуковое исследование играет очень важную роль в акушерстве, и многие исследователи сосредоточили поиск на УЗ-маркерах преждевременных родов.
Изменения шейки матки играют важную роль в инициации родов, поэтому оценка состояния шейки матки является принципиальной частью прогнозирования преждевременных родов . Основными оцениваемыми параметрами являются длина шейки матки и оценка формы цервикального канала. Во многих исследованиях показана значимая взаимосвязь между длиной шейки матки во втором триместре беременности и риском преждевременных родов. Укорочение шейки матки отражает ее созревание и является ценным критерием наступления преждевременных родов, однако не является единственным критерием . Несмотря на множество исследований длины шейки матки во время беременности, частота преждевременных родов в популяции все еще достаточно высока, а исследования последних лет продемонстрировали низкую чувствительность цервикометрии в качестве предиктора преждевременных родов, что делает данный тест ненадежным , . Данный факт говорит о необходимости поиска других ультразвуковых критериев оценки шейки матки. Для повышения диагностической ценности цервикометрии были предложены другие ультразвуковые методы, в том числе определение шеечного индекса и маточно-цервикального угла .
Исчезновение шеечного индекса – особой зоны вокруг цервикального канала – так же как и укорочение шейки матки является признаком ее созревания . Физиологическое созревание шейки матки ассоциировано с изменениями структуры коллагена и протеогликанов. Созревание шейки матки часто характеризуется дезорганизацией коллагена, снижением его концентрации и увеличением содержания воды. Эти биохимические факторы ответственны за исчезновение железистого индекса при ультразвуковом исследовании , .
Исследования последних лет показали также существенную разницу в показателях измерения маточно-цервикального угла у женщин, родивших преждевременно, по сравнению с женщинами, родившими в срок. Исходя из этого, измерение перечисленных ультразвуковых параметров может значительно повысить диагностическую ценность цервикометрии .
Целью данного исследования стало изучение величины маточно-цервикального угла и наличия железистого индекса у женщин с короткой шейкой матки.
2. Методы и принципы исследования
Были обследованы 130 пациенток акушерского отделения ГБУЗ РКБ им. Куватова г. Уфа в 2020-2023 г. Исследуемые были разделены на две группы: основная – 68 женщин, родивших преждевременно и контрольная группа – 62 женщины родивших срочно.
Пациентки дали письменное согласие на участие в исследовании.
Критериями включения являлись:
1. Добровольное согласие к участию в исследовании,
2. Наличие клинической картины угрозы ПР (длина шейки матки по УЗИ 25 мм и менее),
3. Срок беременности более 22 недель,
4. Одноплодная беременность
Основываясь на современных исследованиях, клинических рекомендациям и протоколах ведущих мировых акушерско-гинекологических сообществ, ПР определяются как роды, наступившие между 22 0/7 и 36 6/7 неделями беременности. Диагностика ПР строится на клинических критериях: регулярных сокращениях матки, сопровождающихся изменениями конфигурации (централизация), длины (укорочение) и консистенции (размягчением) шейки матки. В ходе работы мы тщательно изучили данные семейного и личного анамнеза пациенток, особенности течения беременности с акцентом на предполагаемые факторы риска развития ПР.
Критериями исключения стали:
1. Беременные с тяжелой экстрагенитальной патологией;
2. Тяжелая акушерская патология, требующая элективного досрочного родоразрешения;
3. Внутриутробные пороки развития плода;
4. Многоплодная беременность;
5. ВИЧ инфицированные беременные;
6. Хирургическая коррекция шейки матки в анамнезе
Все беременные проходили ультразвуковое исследование на ультразвуковой системе Voluson E8 Expert (GE Healthcare, Австрия) с использованием 4D трансабдоминального конвексного мультичасточного датчика (2 – 8 MHz). Ультразвуковое исследование в В-режиме выполнялось по стандартной методике для II – III триместров беременности, с выполнением цервикометрии и оценкой железистого индекса, маточно-цервикального угла и формы цервикального канала.
Измерение длины шейки матки проводилось методом трансвагинальной ультразвуковой цервикометрии в положении женщины лежа с опорожненным мочевым пузырем. Давление датчика на шейку матки было максимально минимизировано.
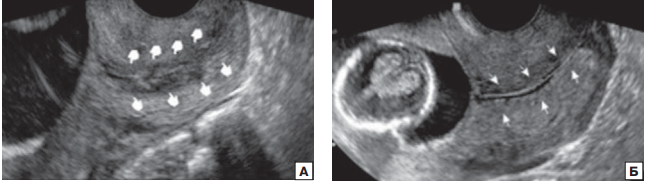
Рисунок 1 - Эхографическое изображение железистого индекса шейки матки
Примечание: А — эхонегативная зона присутствует; Б — эхонегативная железистая зона отсутствует
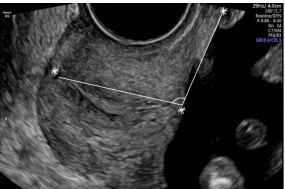
Рисунок 2 - Трансвагинальное ультрасонографическое изображение маточно-цервикального угла. Проводится измерение треугольного сегмента между нижним сегментом матки и цервикальным каналом
3. Основные результаты
Длина шейки матки у пациенток обеих групп составляла 25 мм и менее, при этом медиана длины шейки матки в группе 1 составляла 20 [18-24] мм, в группе 2-21 [19-24] мм. Статистически значимые различия между исследуемыми группами по данному показателю не выявлены.
В нашем исследовании железистый индекс отсутствовал в основной группе у 35 пациенток (51,5%) относительно 6 (9,7%) в группе сравнения, различия оказались статистически значимыми (р< 0,001).
Таблица 1 - Данные оценки железистого индекса
Железистый индекс | Группы исследования | Р | |||
Основная группа (n = 68) | Контрольная группа (n = 62) | ||||
Кол-во | % | Кол-во | % | ||
Отсутствует (41 – 31,5%) | 35 | 51,5 | 6 | 9,7 | χ²=24,3; р <0,001 OR=9,9 ДИ (3,8-26) |
Имеется (89 – 68,5%) | 33 | 48,5 | 56 | 90,3 | |
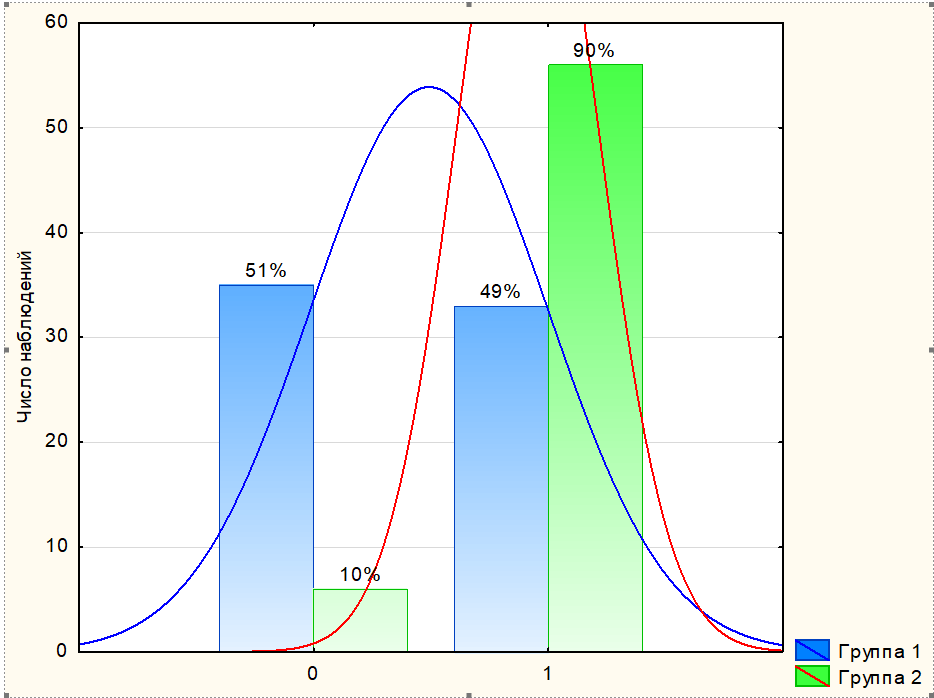
Рисунок 3 - Железистый индекс у пациенток исследованных групп (0 – отсутствует; 1- определяется)
При оценке маточно-цервикального угла получены следующие данные:
Таблица 2 - Маточно-цервикальный угол в исследованных группах
Показатель | Группы исследования | Р | ||
Основная группа (n = 68) | Контрольная группа (n = 62) | |||
МЦУ, º Me [Q1-Q3] | 111,8 [92-116] | 84,5 [84-92] | <0,001 x2 = 22,3; р=0,000001 OR=6,3 ДИ (2,9-13,5) | |
МЦУ ≥95º | Кол-во | 50 | 19 | |
% | 86,8 | 30,6 | ||
В проведенном нами исследовании величина маточно-цервикального угла составляла в среднем 111,8 [92-116] градусов для группы женщин, родивших преждевременно и 84,5 [84-92] градусов для женщин, родивших в срок. В основной группе величина маточно-цервикального угла статистически значимо превышала данный показатель для контрольной группы (χ²=22,3; р=0,000001; OR=6,3; 95% ДИ (2,9-13,5)) (рисунок 4).
Маточно-цервикальный угол более 95 градусов статистически значимо чаще встречался в основной группе обследованных женщин. Путем расчетов выявлено, что относительный риск преждевременных родов при показателях маточно-цервикального угла более 95 градусов составляет 6,3 (таблица 2).
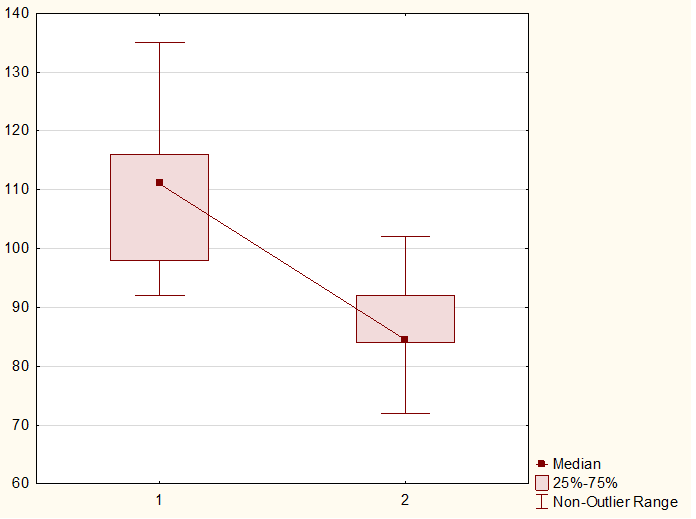
Рисунок 4 - Величина маточно-цервикального угла в исследованных группах, где 1 – основная группа, 2 – контрольная группа
Согласно расчетам, отсутствие железистого индекса при цервикометрии является высокоспецифичным тестом с высокой прогностичностью положительного результата, однако данный метод обладает недостаточной чувствительностью. В свою очередь, величина маточно-цервикального угла 95 градусов и более, полученная во время ультразвукового исследования – это достаточно чувствительный метод с высокой прогностичностью положительного результата, однако недостаточно высокой специфичностью. Проведение этих исследований в комплексе позволит значительно улучшить прогноз преждевременных родов у женщин с длиной шейки матки 2,5 см и менее.
Таблица 3 - Диагностическая значимость оценки железистого индекса и маточно-цервикального угла у женщин с длиной шейки матки ≤2,5 см
| Железистый индекс (отсутствие), % | Маточно-цервикальный угол ≥95º, % |
Чувствительность | 55,4 | 79 |
Специфичность | 90 | 69,4 |
Прогностичность положительного результата | 87 | 78,4 |
Прогностичность отрицательного результата | 63 | 70,5 |
4. Заключение
Маточно-цервикальный угол и железистый индекс являются полезными ультразвуковыми маркерами, которые возможно использовать при скрининговом обследовании беременных женщин с короткой шейкой матки, особенно при обследовании женщин с предшествующими спонтанными преждевременными родами. Совместное изменение длины шейки матки, железистого индекса и маточно-цервикального угла увеличит диагностическую ценность ультразвукового исследования шейки матки и позволит улучшить прогнозирование риска спонтанных преждевременных родов.
