АНАЛИЗ ИСХОДОВ БЕРЕМЕННОСТЕЙ И РОДОВ ПРИ ИСТМИКО-ЦЕРВИКАЛЬНОЙ НЕДОСТАТОЧНОСТИ
АНАЛИЗ ИСХОДОВ БЕРЕМЕННОСТЕЙ И РОДОВ ПРИ ИСТМИКО-ЦЕРВИКАЛЬНОЙ НЕДОСТАТОЧНОСТИ
Аннотация
В статье представлен ретроспективный анализ данных 100 медицинских карт пациенток с диагнозом «истмико-цервикальная недостаточность» (ИЦН) с последующим сравнением полученных результатов с материалами баз данных РИНЦ, PubMed и Scopus. Установлена частота встречаемости ИЦН в разных возрастных группах, удельный вес первобеременных и повторнобеременных с данной патологией. Проанализирована структура экстрагенитальной патологии, частота инфекционно-воспалительных заболевания женских половых органов и деформаций шейки матки. Проанализирована эффективность методов коррекции истмико-цервикальной недостаточности, а также исходы беременностей и родов при их применении с учетом распределения новорожденных по массе тела и росту.
1. Введение
Истмико-цервикальная недостаточность (ИЦН) – одна из главных причин невынашивания беременности и преждевременных родов. В настоящее время данная патология продолжает вносить существенный вклад в структуру репродуктивных потерь и показателя перинатальной смертности , . По данным различных литературных источников, распространенность ИЦН варьирует от 15% до 40%. По мнению ряда исследователей, ведущими причинами развития данной нозологии являются органические и функциональные изменения шейки матки (ШМ), основу которых в большинстве своем составляет наследственная предрасположенность , , .
Диагноз «истмико-цервикальная недостаточность» в настоящее время устанавливается при наличии укорочения длины шейки матки чем 25 мм и/или расширения цервикального канала более чем на 10 мм на всем протяжении по данным гинекологического и трансвагинального ультразвукового исследований при исключении признаков угрожающего выкидыша или преждевременных родов до 37 недель беременности . Несмотря на наличие большого количества работ, посвященных изучению различных способов коррекции ИЦН, проблема лечения данной нозологии остается актуальной и требует дальнейших исследований, что позволит улучшить перинатальные исходы у таких пациенток и позволит снизить показатели заболеваемости и смертности новорожденных.
Целью данной работы является повышение эффективности лечения пациенток с истмико-цервикальной недостаточностью путем анализа исходов беременностей и родов у пациенток с таким диагнозом. Для решения поставленной цели были определены следующие задачи:
· Определить значимые причины возникновения ИЦН у беременных женщин;
· Оценить эффективность коррекции истмико-цервикальной недостаточности путём применения разгрузочного акушерского пессария (РАП) и/или наложения серкляжа;
· Оценить исходы родов у исследуемых пациенток и сравнить полученные результаты с материалами баз данных PubMed и Scopus;
Материалом для исследования послужили 100 историй болезней пациенток, получавших стационарное лечение в отделении патологии беременных ставропольского краевого клинического перинатального центра в период с 2023-2024 гг. Анализ полученных данных проводился с помощью программы Microsoft Excel 2019.
2. Результаты
Исходя из полученной информации, было установлено, что ИЦН имеет практически одинаковую частоту встречаемости в возрастных группах от 18 до 30 лет (включительно) и от 30 до 45 лет (50% и 47% соответственно), на долю пациенток младше 18 лет пришлось лишь 3% случаев. В исходной выборке (n=100) удельный вес первобеременных составил 44% (44 женщины) – 1 группа, повторнобеременных – 56% (56 женщин) – 2 группа. При этом нами выявлено, что в возрастной группе 18-30 лет с истмико-цервикальной недостаточностью статистически значимо чаще сталкиваются первобеременные, чем повторнобеременные (30 случаев против 19; 68,2% против 33,9%; p < 0,05), тогда как в возрастной группе 30-45 – с ИЦН статистически значимо чаще сталкивались повторнобеременные, чем первобеременные (37 случаев против 11; 66,1% против 25%; p < 0,01). У пациенток младше 18 лет оценить данный показатель не представляется возможным (все 3 случая – первобеременные).
При анализе анамнестических данных было установлено, что экстрагенитальная патология отмечалась у 52,5% (23) пациенток первой группы и у 55,5% (31) второй группы. Структура экстрагенитальной патологии была следующей: сердечно-сосудистая патология в 1 группе отмечалась у 13,7% (6), во второй – у 23,3% (13); эндокринные нарушения (ожирение) отмечались в первой группе у 25,1% (11), во второй – у 21,5% (12); тромбофилия выявлялась в 1 группе у 13,7% (6), во второй – у 10,7% (6).
Инфекционно-воспалительные заболевания женских половых органов (ИВЗ ЖПО) чаще регистрировались у первобеременных, чем у повторнобеременных (45,45% против 28,57%), тогда как приобретенные деформации шейки матки чаше отмечались у повторнобеременных, чем у первобеременных (34% против 25%). В Структуре возбудителей инфекционно-воспалительных заболеваний (таблица №1) в первой и второй группах преобладала кишечная палочка (E. coli).
Таблица 1 - Этиологическая структура инфекционно-воспалительных заболеваний женских половых органов
Возбудитель | Первобеременные (группа 1) | Повторнобеременные (группа 2) | ||
% | Кол-во | % | Кол-во | |
E.coli | 25 | 5 | 25 | 4 |
E.faecalis | 20 | 4 | 18,75 | 3 |
Candida alb. | 15 | 3 | 12,5 | 2 |
Klebsiella pn. | 10 | 2 | 12,5 | 2 |
St. epidermidis | 10 | 2 | 12,5 | 2 |
St. agalactiae | 10 | 2 | 6,25 | 1 |
St. haemolyticus | 5 | 1 | 6,25 | 1 |
St. aureus | 5 | 1 | 6,25 | 1 |
В качестве метода коррекции истмико-цервикальной недостаточности в 1 и 2 группах чаще всего применяли РАП (в 88,5% и 78,5% случаях соответственно), помимо которого также проводили серкляж (в 9,1% и 21,5% случаях соответственно). В одном случае (2,4%) при лечении первобеременной пациентки использовалось сочетание описанных выше методик.
Исходы гестации после разгрузочного акушерского пессария были следующими: у 75% первобеременных и у 82% повторнобеременных беременность завершилась срочными родами, тогда как у 25% первобеременных и у 18% повторнобеременных роды были преждевременными.
Исходы гестации после серкляжа были следующими: у половины первой и у 75% второй групп беременность завершилась срочными родами. У 50% первобеременных и у 25% повторнобеременных роды были преждевременными.
Родоразрешение при применении вышеуказанных методик было самостоятельным у 63,5% первобеременных и у 66% повторнобеременных, путем операции кесарево сечение (ОКС) – у 36,5% первобеременных и у 34% повторнобеременных.
В результате родов живорождение отмечалось в 99% случаев из исходной выборочной совокупности (n=100), антенатальная гибель плода зарегистрирована в 1 случае (1%). Распределение новорожденных по весу и росту представлено на графиках №1 и №2.
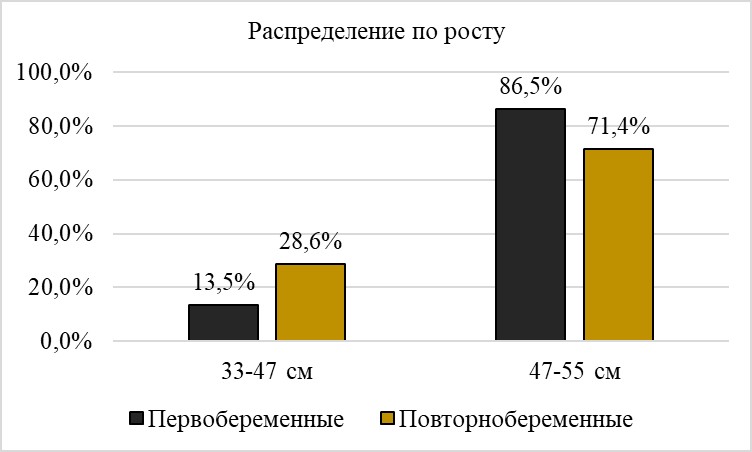
Рисунок 1 - Распределение новорожденных по росту
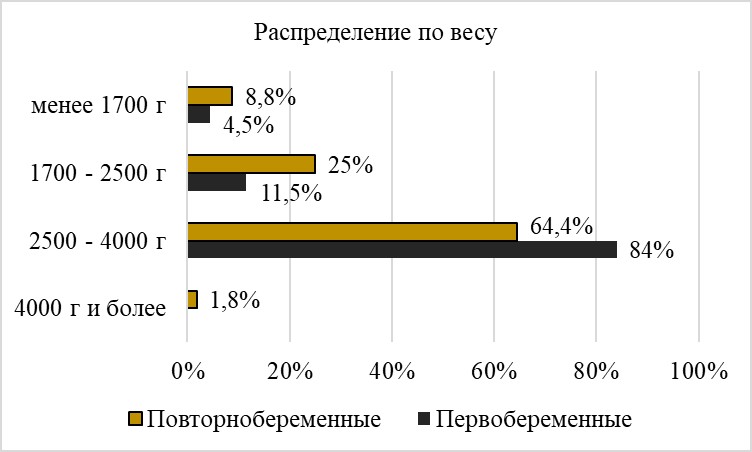
Рисунок 2 - Распределение новорожденных по весу
3. Обсуждение
Как известно, наиболее частыми факторами риска развития ИЦН кроме органических и функциональных изменений шейки матки являются инфекционно-воспалительные заболевания женских половых органов, которые по результатам нашего исследования отмечались практически у половины первобеременных и у трети повторнобеременных женщин (у 45,45% и у 28,57% соответственно), что подтверждается данными других исследований. Так, из работы Борщевой А.А. и соавт., опубликованной в 2020 г., следует, что среди причин истмико-цервикальной недостаточности доминируют ИВЗ ЖПО, сердечно-сосудистая патология и ожирение, которые регистрируются с одинаковой частотой как у первобеременных, так и у повторнобеременных .
Среди этологических факторов инфекционно-воспалительных заболеваний женских половых органов чаще всего выявлялись кишечная палочка (E.coli) и фекальный энтерококк (E. faecalis), что соответствует общеизвестным литературным данным.
В подавляющем большинстве случаев в качестве метода коррекции ИЦН применяли разгрузочный акушерский пессарий, использование которого сопровождалось более благоприятными исходами родов как у первобеременных, так и у повторнобеременных. Оценить эффективность сочетанной методики (РАП + серкляж) не представляется возможным из-за недостаточного количества таких случаев в исследовании. При этом по данным некоторых литературных источников, установка РАП в I–II триместре гестации препятствует развитию цервикальной недостаточности в 70-80% случаев, тогда как наложение циркулярного шва на шейку матки (серкляж) – в 60% случаев , .
Из работы Агурц К.Р. и соавт., опубликованной в 2020 г., следует, что наиболее эффективным методом коррекции ИЦН является комбинированный (РАП + серкляж), что не противоречит нашим результатам и дополняет их «общую картину» .
Достаточно высокие проценты ОКС в анализируемых группах в большинстве своем были обусловлены наличием следующих показаний: хроническая внутриутробная гипоксия плода, тяжелая преэклампсия, рубцовая деформация шейки матки и наличие рубцов на матке после предыдущих операций кесарево сечение, что рассматривалось в качестве показаний к оперативному родоразрешению. На основании этого мы не можем оценить эффективность коррекции ИЦН, так как показания к ОКС были не связаны с методиками коррекции осложнения.
При анализе распределения новорожденных по весу и росту статистически значимых различий в первой и второй группах не было выявлено, однако стоит отметить, что независимо от способа родоразрешения превалировало рождение детей в состоянии асфиксии, легкая степень которой была в большей степени ассоциирована с ОКС, а асфиксия средней степени – с родоразрешением через естественные родовые пути.
Исследование Хворостухиной и соавт, опубликованное в 2022 г., подтверждает полученные нами результаты, а кроме того сообщает, что при консервативном ведении родов при истмико-цервикальной недостаточности у недоношенных младенцев в 5 раз возрастает частота церебральной ишемии I степени (p < 0,001) .
Кроме того, данные некоторых работ, посвященных изучению половой принадлежности новорожденных при ИЦН доказывают, что истмико-цервикальная недостаточность чаще ассоциируется с плодом мужского пола, с которым коррелирует повышение вероятности преждевременных родов , .
4. Заключение
Наиболее значимыми причинами развития ИЦН являются инфекционно-воспалительные заболевания женских половых органов, а также приобретенные деформации шейки матки. Причём, у первобеременных в структуре причин превалировали ИВЗ ЖПО, у повторнобеременных – приобретённые деформации ШМ. Коррекция истмико-цервикальной недостаточности путем установки разгрузочного акушерского пессария является более предпочтительной чем серкляж, однако по данным других работ уступает комбинации этих методик по эффективности.
В качестве профилактических рекомендаций при ИЦН можно выделить следующее:
1. Тщательное обследование и хирургическая коррекция грубых анатомических изменений шейки матки на этапе прегравидарной подготовки для снижения риска развития органической истмико-цервикальной недостаточности;
2. У пациенток с травматическим генезом ИЦН предпочтение следует отдавать РАП как более эффективному методу коррекции данной патологии.
