Проблемы диагностики хронического верхнечелюстного синусита: одноцентровое ретроспективное рандомизированное исследование
Проблемы диагностики хронического верхнечелюстного синусита: одноцентровое ретроспективное рандомизированное исследование
Аннотация
В данной статье представлены некие клинические характеристики, поступившие в наш центр за 2022-2023 год, лечившиеся по поводу верхнечелюстного синусита. Отобрано 50 пациентов с диагнозом «Одонтогенный верхнечелюстной синусит», собраны анамнестические сведения, позволяющие понять причину долгого и порой неэффективного лечения «вслепую», то есть без установленной одонтогенной этиологии синусита. Отмечено, что при ретроспективном анализе историй болезней пациентов с одонтогенным верхнечелюстным синуситом выяснилось, что не было специфических жалоб, указывающих на этиологию заболевания, при этом у большинства пациентов имелись стоматологические вмешательства в анамнезе или заболевания зубов верхней боковой группы. При первичном обращении в исследуемой группе стоматологический анамнез в основном не собирался, почти у всех пациентов диагноз был неуточнен. Представленный клинический случай демонстрирует важность этиопатогенетического подхода в лечении верхнечелюстного синусита, а также необходимости в мультидисциплинарном подходе. Пациент, имеющий показания к проведению синус-лифтинга, первично получил квалифицированное лечение у стоматолога, что и способствовало эффективному лечению.
1. Введение
Хронический риносинусит (ХРС) представляет собой широко распространенное заболевание. Согласно статистике, от 5,0% до 15,0% взрослого населения и 5,0% детей сталкиваются с разными формами синусита. В последние десятилетия заболеваемость синуситом увеличилась в 3 раза, согласно данным эпидемиологических исследований, проведенных в более чем 30 странах
, , .Стандартным и наиболее часто использующимся методом верификации диагноза «максиллярный синусит» является такой недорогой и доступный метод как ортопантография
.Вместе с этим, есть данные о том, что ортопантография очень часто дает неполную картину тяжести поражения. Недооценка объема вовлеченных в воспалительный процесс тканей ассоциируется с ошибками в лечебной тактике и, как следствие, с более высокой встречаемостью рецидивов, хронизации процесса, формированием резистентности, прочими осложнениями, ассоциированными с максиллярным синуситом
, , .Однако стоит признать, что данный метод является неотъемлемой частью первичной диагностики, особенно в тех случаях, когда пациент обращается за помощью к врачу общей практики или терапевту. Именно данный несложный и экономически выгодный метод диагностики во всем мире остается отличным скрининговым методом
, , .Цифровая объемная томография, безусловно, обладает высокой специфичностью и чувствительностью в диагностике верхнечелюстного синусита, дает возможность сформировать наиболее полное представления о тяжести процесса, разработать наиболее рациональную лечебную тактику, выявить ряд гайморит-зависимых осложнений
. Однако данный метод ассоциируется с более высокой лучевой нагрузкой, к тому же он менее доступен, чем стандартная рентгенография.Крайне сложно бывает определить объем диагностики для планирования наиболее эффективного лечения, при этом врачу первичного звена нередко приходится принимать это критически важное лечение, а иногда и вовсе самостоятельно лечить пациента. При этом нет четких рекомендаций насчет выбора приоритетного метода лучевого исследования
.Отсюда актуальность проблемы – определение ключевых точек принятия решения позволит наладить эффективную маршрутизацию пациента, сократить время от диагностики до начала лечения, увеличить эффективность лечения и снизить встречаемость синусит-зависимых осложнений
.Мнение должно быть основано на выявлении статистически значимых предикторов тяжелого течения синусита, при котором томография будет крайне полезна для решения вопроса о проведении вмешательства или излишня, если есть статистически достоверные критерии благоприятного течения заболевания при стандартном консервативном лечении
.Целью данного исследования явилось представление и критический разбор клинических случаев хронического одонтогенного синусита, восстановление картины маршрутизации пациента от обращения к врачу общей практики до направления к челюстно-лицевому хирургу.
2. Основные результаты
В основной части исследования мы представляем статистику ведения пациентов с хроническим верхнечелюстным синуситом, которые проходили лечение в нашем отделении.
Мы проанализировали истории болезней за 2022-2023 года и методом рандомизации отобрали 50 пациентов с одонтогенным верхнечелюстным синуситом (ОВС) (23 мужчины и 27 женщин, средний возраст 26±7 лет).
Метод рандомизации заключался в создании списка историй болезней по архивным номерам историй болезней. В соответствии с критериями отбора и исключения (смотреть ниже) был составлен список из 123 историй болезней. Данные истории болезней были пронумерованы по порядку, был сформирован ряд из 50 случайных чисел от 1 до 123, эти числа и соответствовали историям болезней, включенным в данное исследование.
Критериями отбора были:
1) наличие хронического верхнечелюстного синусита;
2) длительное лечение заболевания;
3) наличие данных о проведенной ортопантографии и компьютерной томографии;
4) стаж заболевания;
5) выписка пациента с выздоровлением.
Критерием исключения был перевод пациента в другое отделение, отказ от участия в экспериментальном исследовании, пациенты с тяжелой соматической патологией.
Для статистического сравнения качественных данных использовали критерий Хи – квадрат*, для сравнения количественных показателей - U – критерий Манна-Уитни
Также в данной работе мы представляем разбор клинического случая ведения пациента с верхнечелюстным синуситом. Особое внимание в данной статье сконцентрировано на протоколах диагностики верхнечелюстных синуситов, а именно на проведении компьютерной томографии и направлении пациента на консультацию к смежному специалисту.
При ретроспективном анализе архивных историй болезней мы выяснили, что изначально обращались к терапевту (25 человек), к оториноларингологу (11 человек), к стоматологу (14 человек). Основными жалобами были лицевая боль или давление, заложенность носа, гноетечение, неприятный запах или вкус, а также повышенная утомляемость.
При этом зубная боль была в анамнезе всего у 5 человек. При статистическом анализе данный качественный критерий не был статистически значимо связан с фактом наличия ОВС (p-value = 0,12).
Заболевания зубов верхнечелюстного ряда имели статистически – значимую связь с ОВС (p-value = 0,05). Они присутствовали у 28 пациентов (56%). Периодонтит был у 27 пациентов, одонтогенная киста – 1 пациент,
Стоматологические вмешательства (Ятрогенный анамнез) также был связан с ОВС (p-value = 0,03). Он встречался у 41 пациента (82%) и включал в основном состояние после различных стоматологических вмешательств. У 25 пациентов проводилось удаление зубов, у 10 пациентов проводилась установка подскуловых ортодонтических имплантатов, а у 6 – протезирование зубов.
Средний стаж заболевания (время от первой постановки диагноза до выписки с выздоровлением) составил 8, 6±5 месяцев. 34 (68%) пациента были направлены в отделение челюстно-лицевой хирургии оториноларингологом, 7 (14 %) – стоматологом, наконец, 9 (18%) пациентов были направлены терапевтом. У большинства пациентов не была проведена компьютерная томография для уточнения характера патологического процесса.
Диагноз при поступлении был J32.9 Хронический синусит неуточненный у 48 пациентов (96%), у двух пациентов был диагноз «Одонтогенный хронический верхнечелюстной синусит, подозрение на ороантарльную фистулу, состояние после удаления зуба».
Всем пациентам была выполнена компьютерная томография с целью уточнения диагноза. После установки диагноза проведено хирургическое лечение. Ниже представлен клинический случай ведения пациента с периодонтитом и ОВС.
В данном клиническом случае пациенту первично был поставлен диагноз «верхнечелюстной синусит» (Гайморит). Пациент долгое время наблюдался у врача-терапевта, далее был направлен к оториноларингологу. Диагноз был поставлен на основании ортопантографии (рисунок 1).
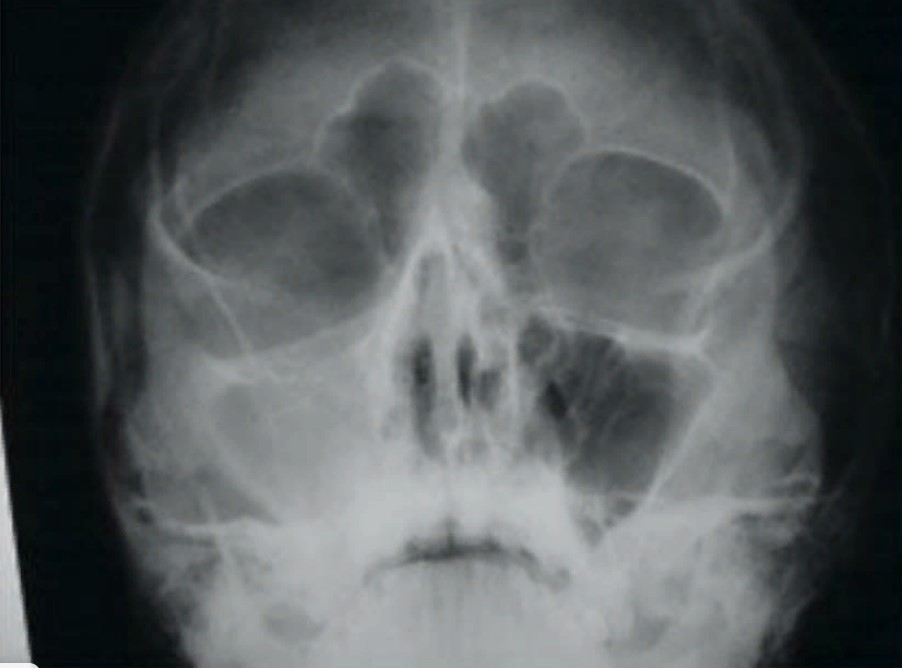
Рисунок 1 - Ортопантограмма, предоставленная пациентом на консультации
По данным компьютерной томографии выявлена утолщенная слизистая оболочка гайморовой пазухи. Периапикальные ткани отечны, костная перегородка меж периодонтом и гайморовой пазухой разрушена. Диагноз «Гайморит» отвергнут в силу реактивной природы воспаления слизистой вследствие периодонтита. Пациент направлен на лечение у стоматолога (рисунок 2).
Через 10 месяцев после лечения корневых каналов выполнено повторное исследование – признаков реактивного воспаления не выявлено, в дальнейшем планируется проведение синус-лифтинга:
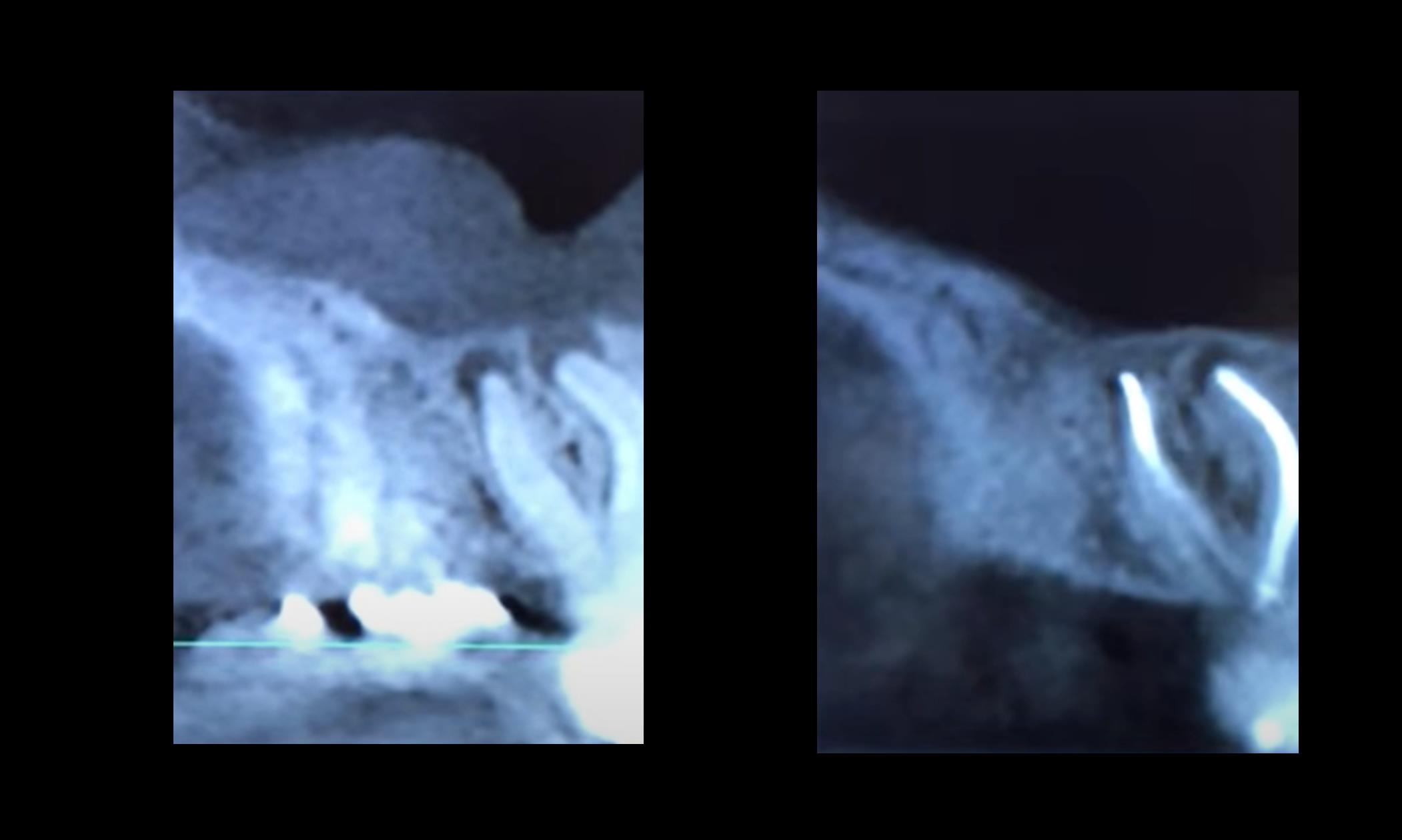
Рисунок 2 - Состояние верхнечелюстной пазухи:
слева - при поступлении; справа – через 10 месяцев после стоматологического лечения
Ятрогенные факторы, которые возникают при удалении зубов, включают в себя ороантральные фистулы, попадание корней зубов в верхнечелюстную пазуху и другие неопределенные инородные объекты (что составляет 47,6% всех ятрогенных причин). Среди них – установка подскуловых ортодонтических имплантатов, удаление зубов, установка штифтов «мимо скулового отростка», синус – лифтинг, неудаленный пломбировочный материал после апикоэктомии и так далее. В нашем исследовании у 82% пациентов с ОВС был «ятрогенный анамнез» – проводилось ортодонтическое или стоматологическое вмешательство. Вместе с этим, только 14% пациентов было направлено врачом-стоматологом в наше отделение. С одной стороны, это может говорить о нарушении взаимодействия между челюстно-лицевыми хирургами и стоматологами, с другой – о том, что одонтогенная причина хроничекого верхнечелюстного синусита не так сильно вязана с ятрогенией, как она связана с нелеченной стоматологической патологией .
Описанный нами клинический случай демонстрирует актуальную проблему современной диагностики верхнечелюстных синуситов – проблему адекватной оценки этиологии и патогенеза, проблему отсутствия мультидисциплинарного подхода , , .
Если постановка диагноза часто не вызывает затруднений, уточнение этиологии верхнечелюстного синусита и направление к профильному специалисту очень часто происходит после длительного неэффективного лечения .
До сих пор огромное количество врачей в диагностике врехнечелюстного синусита ограничиваются плоскостным лучевым методом – обычным аксиальным рентгеновским снимком. Из-за этого они теряют ряд клинически важной информации и часто не имеют представления о распространенности патологического процесса , , , , .
Показанием к проведению КЛКТ в данном клиническом cлучае был длительный анамнез заболевания и безуспешное его лечение. Путь пациента от врача-терапевта к челюстно-лицевому хирургу занял достаточно долгое время из-за нарушенного междисциплинарного взаимодействия, а также из-за гиподиагностики. Данная ситуация не является исключением, и в нашей стране, и за рубежом большое количество авторитетных авторских коллективов также сообщает о недооценке тяжести синусита и частом начале лечения синусита без уточнения его этиологии (одонтогенный, риногенный, ятрогенный) .
3. Заключение
1. При ретроспективном анализе историй болезней пациентов с одонтогенным верхнечелюстным синуситом выяснилось, что не было специфических жалоб, указывающих на этиологию заболевания, при этом у большинства пациентов имелись стоматологические вмешательства в анамнезе или заболевания зубов верхней боковой группы
2. При первичном обращении в исследуемой группе стоматологический анамнез в основном не собирался, почти у всех пациентов диагноз был неуточнен.
3. Представленный нами клинический случай демонстрирует важность этиопатогенетического подхода в лечении верхнечелюстного синусита, а также необходимости в мультидисциплинарном подходе. Пациент, имеющий показания к проведению синус-лифтинга, первично получил квалифицированное лечение у стоматолога, что и способствовало эффективному лечению.
