ЗЛОКАЧЕСТВЕННАЯ НЕХРОМАФФИННАЯ ПАРАГАНГЛИОМА ЗАБРЮШИННОЙ ЛОКАЛИЗАЦИИ С МЕТАСТАЗИРОВАНИЕМ В ДИАФРАГМУ СЛЕВА (случай из практики)
ЗЛОКАЧЕСТВЕННАЯ НЕХРОМАФФИННАЯ ПАРАГАНГЛИОМА ЗАБРЮШИННОЙ ЛОКАЛИЗАЦИИ С МЕТАСТАЗИРОВАНИЕМ В ДИАФРАГМУ СЛЕВА (случай из практики)
Аннотация
Актуальность данной работы состоит в том, что частота встречаемости параганглиом составляет 0,2-1,7 случаев среди 100000 населения, в том числе и у новорожденных. В 10% случаев параганглиомы бывают злокачественными, в 10% наблюдений встречаются у детей, до 10% рецидивируют после лечения и у 10% пациентов становятся причиной летального исхода. Сложность лечения заключается в его диагностике, поскольку у плода практически невозможно диагностировать данное заболевание. В таком случае возможно лишь выявить вероятность развития параганглиомы у плода по степени отягощенности семейного анамнеза.
Распространенность феохромоцитом (параганглиом) среди пациентов с гипертензией составляет 0,2-0,6% и может не диагностироваться при жизни. По данным аутопсии параганглиомы выявляются у 0,05-0,1% пациентов. Примерно у 5% пациентов с аденомой надпочечника, обнаруженной во время анатомического вскрытия, диагностировали феохромоцитому. У детей с гипертензией распространенность феохромоцитом/параганглиом выше – около 1,7%.
Исходя из вышеперечисленного, цель данной работы: изучить клинический случай новорожденного и на его примере проследить влияние злокачественной параганглиомы забрюшинного пространства на органы и системы.
1. Введение
Феохромоцитома (ФХ) и параганглиома (ПГ) – это редкие нейроэндокринные опухоли, которые развиваются из хромафинных клеток мозгового вещества надпочечников, ганглиев симпатической или парасимпатической нервной системы. Параганглий – группа нейроэндокринных клеток, которые в процессе эмбриогенеза мигрируют и дают начало различным компонентам вегетативной нервной системы. ФХ развиваются из мозгового вещества надпочечников, они относятся к опухолям симпатического отдела вегетативной нервной системы. ПГ могут возникать в структурах как парасимпатического, так и симпатического отдела вегетативной нервной системы.
Параганглиомы относятся к опухолям параганглионарных структур и представляют собой скопления хромаффинной ткани, которая с развитием органов и тканей эмбриона скапливается кроме области формирования надпочечника по ходу аорты. Этот процесс бывает наиболее выражен на уровне бифуркации аорты – в органе Цуккеркандля, скопления хромаффинных клеток параспинально на уровне I–III поясничных позвонков. Опухоли, возникающие из нехромаффинных органов, связанных с парасимпатической системой, включая хеморецепторы, обозначаются как нехромафинные ПГ.
Симпатические параганглиомы (СПГ) и ФХ часто секретируют катехоламины, такие как норадреналин и/или адреналин, что приводит к развитию сердечно-сосудистых заболеваний, поражению желудочно-кишечного тракта и другим эндокринным нарушениям, отсутствие лечения может привести к сердечно-сосудистым и церебральным катастрофам, вплоть до смертельного исхода. Со временем увеличивающаяся в размерах опухоль может вызвать компрессионный синдром. Около 10% ФЕО/ПГ протекают бессимптомно.
Деление ФЕО/ПГ на доброкачественные и злокачественные, сохранявшееся до 4 пересмотра классификации ВОЗ (2017 г.), стало неактуальным. В настоящее время все ФЕО/ПГ считаются по определению злокачественными, поскольку обладают метастатическим потенциалом. В связи с этим ФЕО/ПГ разделяют на «метастатические» и «неметастатические». Метастатические ФЕО/ПГ могут быть с синхронным метастазированием (метастазы, или вторичные депозиты, появляются одновременно с выявленной первичной опухолью) или с метахронным (метастазы развиваются после удаления первичной опухоли). Термин «метастатическая ФЕО/ПГ» не применяется при наличии инвазии опухоли в окружающие органы и ткани, без наличия отдаленных метастазов лимфогенного или гематогенного происхождения.
Принято считать, что около 10% ФЕО и около 40% симпатических ПГ обладают метастатическим потенциалом. Парасимпатические ПГ головы и шеи метастазируют редко. В среднем распространенность ФЕО/ПГ с наличием метастазов составляет 15–20%.
2. Этиология
Большинство ФХЦ/ПГ являются результатом спорадической мутации, однако в более чем в 30% случаев опухоль возникает в результате герминальной мутации. По меньшей мере у 40% детей с ФХЦ/ПГ выявляется генетическая причина болезни. В отличие от спорадической ФХЦ/ПГ, которая обычно является солитарной и односторонней, семейная (наследственная) ФХЦ/ПГ часто мультифокальная, двусторонняя, сопровождается более ранним сроком манифестации.
В конце XX в. было определено несколько наследственных синдромов, при которых ФХ/ПГ развиваются достаточно часто. К таким синдромам относят болезнь фон Гиппеля-Линдау, множественную эндокринную неоплазию 2-го типа (МЭН2А и В) и нейрофиброматоз 1-го типа В начале XX в. в генах герминальных клеток, кодирующих различные белки митохондриального ферментативного комплекса 2 или фермент сукцинат дегидрогеназу, были выявлены мутации, которые предрасполагают к развитию ФХ/ПГ рака почки и гастроинтестинальных стромальных опухолей. Проявления этих мутаций были описаны как синдромы параганглиомы 1-4-го типов. Совсем недавно было показано, что мутации в генах, кодирующих фумаразу, малатдегидрогеназу, а также в генах МАХ и ТМЕМ127 также связаны с редкими наследственными формами ФХ/ПК.
По данным исследований ФГБУ «Национальный медицинский исследовательский центр детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева» МЗ РФ – в основе развития параганглиом и феохромоцитом в 70-80% случаев лежат синдромы наследственной предрасположенности к опухолям, ассоциированные мутациями генов SDHx, VHL, RET, NFI. Хирургическое лечение является золотым стандартом терапии ПГ/ФХ.
3. Материалы и методы исследования
Секционное наблюдение было представлено анализом клинического случая, а также патологоанатомическим и гистологическим исследованием органов у недоношенного (по клиническим данным), с гистологической незрелостью тканей, новорожденного мальчика Х. 30 нед. от 4-й беременности, 2-х родов у женщины 42 года с угрозой прерывания беременности в 20 нед, варикозным расширением вен н/конечностей, леченным во время беременности генитальным герпесом. Смерть ребенка с врожденной параганглиомой наступила на 3 сутки жизни от генерализованной внутриутробной инфекции. Диагноз верифицирован гистологически. Моллекулярно-генетический анализ провести не представляется возможным в краевых учреждениях Ставропольского края.
Основное заболевание: Злокачественная нехромафинная параганглиома забрюшинной локализации с метастазированием в диафрагму слева.
Конкурирующее заболевание: Грыжа Бохдалека слева: врожденная ложная диафрагмальная грыжа люмбо-костального синуса (содержимое – левый надпочечник, паранефральная клетчатка, верхний полюс левой почки).
Фоновое заболевание: Генерализованная внутриутробная инфекция: межуточная пневмония, панкреатит, межуточный гепатит, нефрит, начинающийся серозный менингит. Фиброз стенок сосудов и стромы внутренних органов.
Осложнения основного заболевание: Ателектаз левого легкого, гиалиновые мембраны, тромбоз вен правого желудочка. Острое общее венозное полнокровие. Осмотический нефроз. Акцидентальная инволюция тимуса 1 ст.
Сопутствующее заболевание: Недоношенность 33 недели.
4. Результаты и их обсуждение
При патологоанатомическом исследовании:
Спинной мозг: гистологическая незрелость вещества спинного мозга, выраженный периваскулярный и перицелюллярный отек.
Головной мозг: гистологическая незрелость вещества головного мозга, мягкая мозговая оболочка с лимфоцитарной инфильтрацией, очагами геморрагического пропитывания, периваскулярный и перицеллюлярный отек, стаз в капиллярах, сладжирование эритроцитов, субэпиндимарные кровоизлияния.
Сердце: выраженное венозное полнокровие и резкий межуточный отек, стаз, кровоизлияния, субэндокардиальный тромбоз венул, отек перикарда.
Легкие: гистологическая незрелость паренхимы, фиброз межсегментарных перегородок и стенок сосудов, в бронхах очаговая десквамация эпителия, бронхи содержат катаральный слизисто-геморрагический экссудат с примесью фибрина, очаги ателектазов, гиалиновые мембраны, отек плевры.
Селезенка: резкий отек капсулы и стромы, лимфатические фолликулы фетального типа, тяжи фибрина, крупноочаговые кровоизлияния в красной пульпе с гемолизом эритроцитов, гемосидероз.
Тимус: резкий отек капсулы и стромы на фоне венозного полнокровия, кровоизлияния в капсулу тимуса, фиброз стенок сосудов, дольки хорошо выражены, единичные тельца Гассаля с явлениями апоптоза – акцидентальная инволюция тимуса I ст.
Надпочечники: в обоих надпочечниках наблюдается гистологическая незрелость, полнокровие сосудов стромы, дефинитивная кора хорошо выражена, широкая с гидропической дистрофией клеток, синусоиды с явлением стаза эритроцитов, периваскулярные кровоизлияния с очагами геморрагического некроза, в паранефральной клетчатке параганглии с микроаденоматозом тубулярного строения. Параганглии левого надпочечника состоят из округлых клеток альвеолярной и трабекулярной структуры, окруженные хорошо васкуляризированной слабо развитой стромой опухоли. Опухолевые клетки мономорфные, округлой формы, с выраженной эозинофильной цитоплазмой и ядерным полиморфизмом. Имели индекс пролиферации до 25%. В реакции с антителами к S100 и S0Х10 определялись положительно-окрашенные сустентоциты. Морфологическое строение соответствует к WHO Crade III c повышенным потенциалом злокачественности (посмертное иммуногистохимическое исследование).
Почки: нефроны незавершенного строения, в обеих почках выраженное венозное полнокровие сосудов мозгового слоя с обширными кровоизлияниями, отеком стромы, выраженными лимфогистиоцитарными инфильтратами с примесью нейтрофилов, эпителий проксимальных канальцев с гидропической дистрофией, просветы капсул Боумена-Шумлянского расширены, содержат следы эозинофильных масс.
Печень: выраженное полнокровие центральных вен и прилежащих сосудов, отек и фиброз портальных трактов со скоплением лимфоцитов, нейтрофилов и эозинофилов, крупнокапельная очаговая дистрофия гепатоцитов, очаговые коагуляционные некрозы гепатоцитов с примесью лейкоцитов.
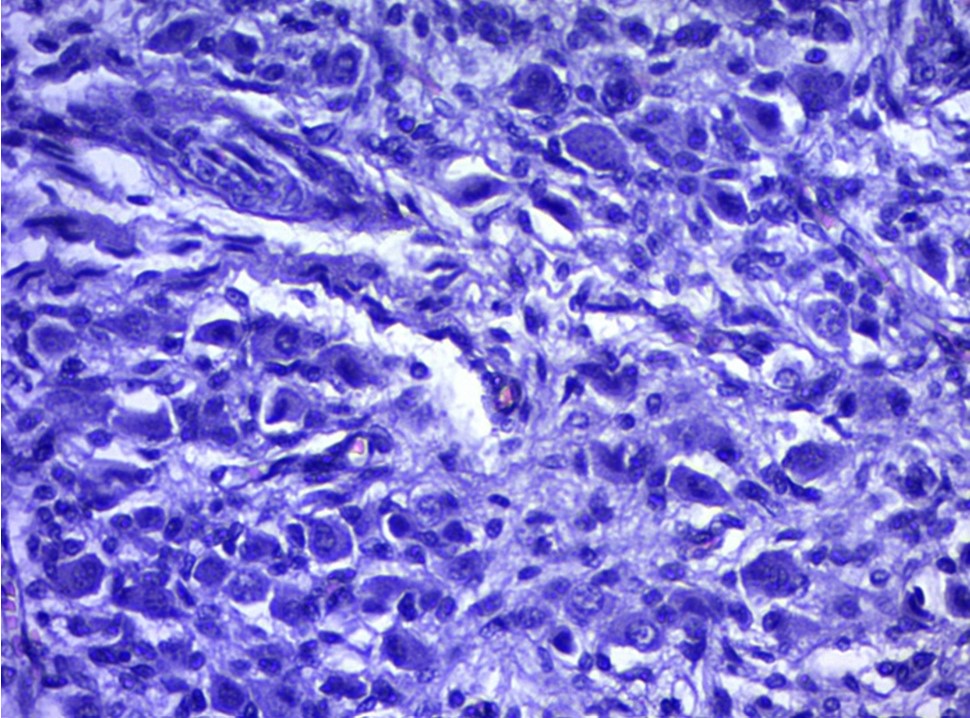
Рисунок 1 - Злокачественная параганглиома парааортальных забрюшинных нехромаффинных структур
Примечание: х 200, окраска: гематоксилин-эозин
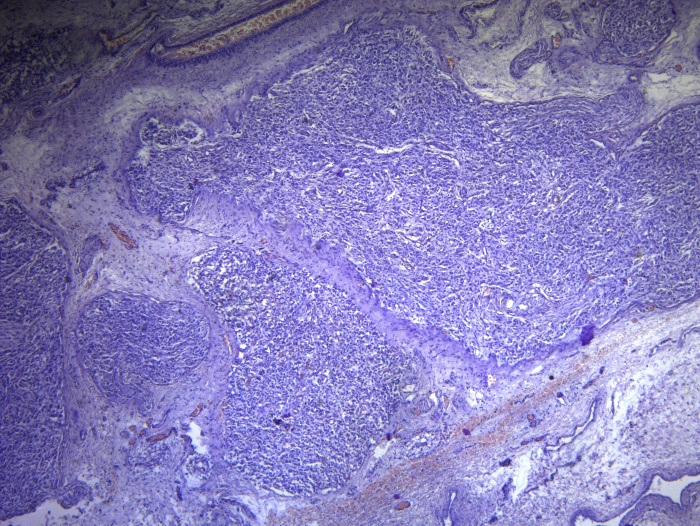
Рисунок 2 - Метастаз в диафрагму злокачественной параганглиомы
Примечание: х 40, окраска: гематоксилин-эозин
На рис. 2 – злокачественное новообразование, расположенное рядом с сосудистым пучком. Метастазирование злокачественной параганглиомы в диафрагму.
Одним из основных методов лечения параганглиом является хирургическое удаление опухоли, так как есть высокий риск нарушения функций близлежащих органов в случае продолженного роста опухоли. Однако оперативное вмешательство может быть опасным ввиду риска развития обильного кровотечения в связи с богатой сетью кровоснабжения опухоли, а также риска развития ишемических событий в послеоперационном периоде в связи с близким расположением опухоли с магистральными артериями.
5. Заключение
Таким образом, можно сделать вывод, что параганглиомы – редкие новообразования детского возраста, представленный клинический случай злокачественной нехромаффинной параганглиомы забрюшинной локализации свидетельствует о трудности своевременного выявления опухоли пренатально, что возможно при подозрении на патологию в условиях наследственной отягощенности.
