Отдаленные результаты применения кинезиотейпирования при профилактике развития поздних послеоперационных осложнений при раке молочной железы
Отдаленные результаты применения кинезиотейпирования при профилактике развития поздних послеоперационных осложнений при раке молочной железы
Аннотация
Введение: Лимфедема – известное вторичное осложнение после лечения рака молочной железы, вызванное снижением лимфатического потока и скоплением лимфы в интерстициальном пространстве. Кинезиотейпирование является альтернативным методом профилактики развития лимфедемы после подмышечно-подлопаточно-подключичной лимфодиссекции.
Цель исследования: Оценка влияния примененной методики кинезиотейпирования в сочетании с ношением компрессионного рукава на развитие поздних послеоперационных осложнений: развитие лимфедемы верхней конечности I, II, III, IV степеней, контрактуры верхней конечности, паутинного синдрома и хронического болевого синдрома.
Материалы и методы: 119 женщин были случайным образом распределены в две группы: основную (n=52) и контрольную (n=67). В основной группе ношение компрессионного рукава сопровождалось кинезиотейпированием с первого дня после оперативного вмешательства по поводу рака молочной железы. В контрольной группе применялось только ношение компрессионного рукава. Контроль проводился на 3, 6, 9 и 12 месяцы с момента оперативного вмешательства.
Результаты: Оценка развития лимфедемы верхней конечности I ст. Через 3 месяца после оперативного вмешательства, лимфедема верхней конечности I ст. в основной группе развилась у 3,84%, тогда как в контрольной у 8,96%. Через 6 месяцев данный показатель для основной группы составил 5,76%, в контрольной 10,45%. Через 9 месяцев в основной и контрольной группах показатели сохранились прежними. Через год показатель для основной группы оставался прежним, а в контрольной вырос до 13,43% (p>0,05). Если говорить о лимфедеме II и III ст., то ситуация аналогична (p>0,05). Лимфедема IV ст. в основной группе не развилась, а показатель в контрольной группе через год был равен 1,49% (p>0,05). Контрактура верхней конечности через год в основной группе развилась у 1,92%, а в контрольной у 5,97% (p>0,05). Паутинный синдром в основной группе не наблюдался, в контрольной группе к году был равен 2,99% (p>0,05). Хронический болевой синдром в основной группе через год сохранялся у 1,92%, тогда как в контрольной у 7,46% (p>0,05).
Заключение: Кинезиотейпирование эффективно при профилактике поздних послеоперационных осложнений рака молочной железы, таких как лимфедема верхней конечности, контрактуры верхней конечности, хронический болевой синдром и паутинный синдром.
1. Введение
Лимфедема верхней конечности – одно из частых осложнений, развивающееся после подмышечной лимфодессекции при оперативном лечении рака молочной железы . Достижения в комплексном лечении рака молочной железы позволяют выполнять органосохраняющие оперативные вмешательства и ограничивать объем регионарной лимфодиссекции благодаря биопсии сигнальных лимфатических узлов (БСЛУ). Несмотря на успехи в ранней диагностике рака молочной железы, все также остается группа пациентов с метастатическим поражением регионарных лимфатических узлов. Таким пациентам необходимо проводить расширенные лимфодиссекции с целью выполнения радикального объема хирургического вмешательства и соблюдения онкологических канонов . Лимфедема верхней конечности развивается у 17% пациентов и в течение 2 лет этот процент продолжает увеличиваться. У пациентов с подмышечно-подлопаточно-подключичной лимфодиссекцией риск развития лимфедемы в 4 раза выше, чем при БСЛУ .
Лимфатическая система, включая лимфатические сосуды и лимфатические узлы, играет ключевую роль в балансе тканей и жидкости, выполняет транспортную и иммунную функции. Лимфатическая сеть характеризуется практически невидимыми и хрупкими сосудами, по которым транспортируется лимфа – прозрачная и бесцветная жидкость .
Лимфедема развивается в результате нарушения лимфатической системы, которое препятствует адекватному дренажу из лимфатических сосудов, вызывая накопление богатой белком лимфатической жидкости в интерстициальном пространстве. Этот избыток жидкости может вызвать патологический отек молочной железы, туловища и/или верхней конечности на стороне лечения, ухудшая качество жизни пациентов , , . Женщины с лимфедемой, связанной с раком молочной железы, ощущают тяжесть и скованность в верхних конечностях. Сухость кожных покровов приводит к инфекционным осложнениям и проблемам с кожей. Болевой синдром, снижение амплитуды движения верхних конечностей, дискомфорт ведут к понижению функционального и физического аспекта, а также влияют на психологическое здоровье пациентки .
Кинезиологическое тейпирование является популярной терапией среди специалистов в области опорно-двигательного аппарата, включая травматологов-ортопедов, спортивных докторов и реабилитологов , , , . Было предложено множество различных показаний к применению кинезиотейпов, таких как влияние на мышечный тонус, поддержка функций суставов, влияние на восприятие боли и уменьшение отека .
Кинезиотейпирование выходит за рамки опорно-двигательной системы и включает в себя лечение лимфедемы после оперативного лечения при злокачественных образованиях молочной железы , .
Сторонники кинезиотейпирования утверждают, что тейповые ленты создают извилины кожи, заставляя эпидермис приподниматься над подлежащими тканями. Возникающая в результате декомпрессия изменяет поток крови и лимфы в микроциркуляторном русле, что в свою очередь уменьшить отек , .
2. Материал и методы
Рисунок 1 - Пациент основной группы, после наложения кинезиотейпа
Рисунок 2 - Пациент основной группы, после наложения кинезиотейпа
Исследование проводилось с первых суток после оперативного лечения в объеме радикальная резекция молочной железы. В основной группе кинезиотейпирование применялось на протяжении 4 суток, затем был перерыв на 24 часа, после которого вновь использовалась данная методика в течение 6 циклов на протяжении 30 дней. В обеих группах использовалось ношение рукава 2 степени компрессии на протяжении 16-18 часов в сутки в течение 30 дней. Затем проводился контроль на 3, 6, 9 и 12 месяц с момента оперативного вмешательства. Основной акцент в данном исследовании направлен на отдаленные результаты. В основной и контрольной группе поздние осложнения оценивались по следующим критериям: контрактура верхней конечности , лимфедема верхней конечности I ст, II ст III ст, IV ст , паутинный синдром , хронический болевой синдром . Показатели сравнивались с данными, полученными перед оперативным вмешательством. В качестве метода обработки статистических данных использован анализ четырехпольных таблиц сопряженности.
3. Результаты и обсуждение
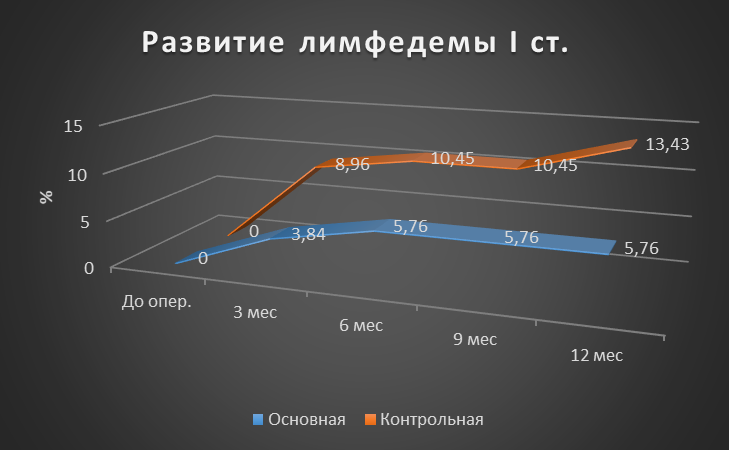
Рисунок 3 - Динамика частоты развития лимфедемы верхней конечности I cт. для основной и контрольной групп
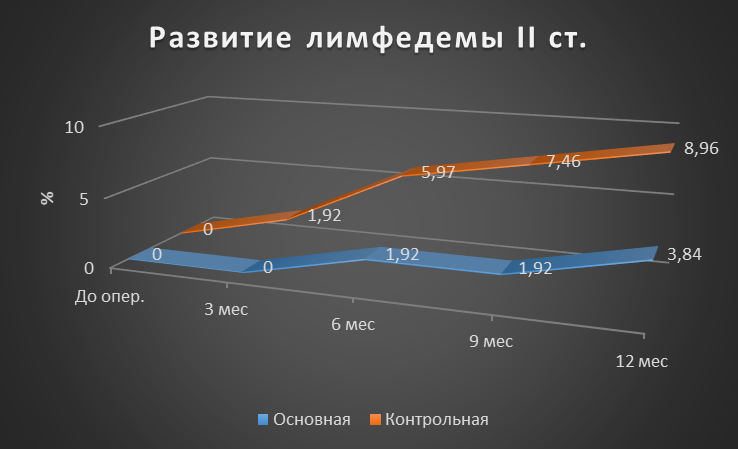
Рисунок 4 - Динамика частота развития лимфедемы верхней конечности II cт. для основной и контрольных групп
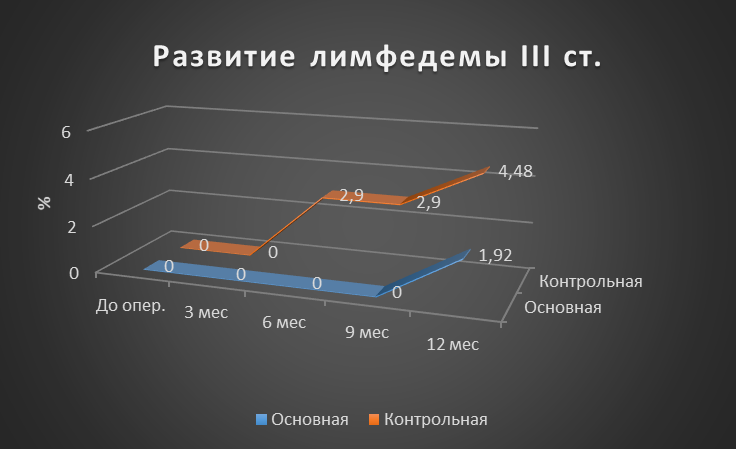
Рисунок 5 - Динамика частоты развития лимфедемы верхней конечности III cт. для основной и контрольной групп
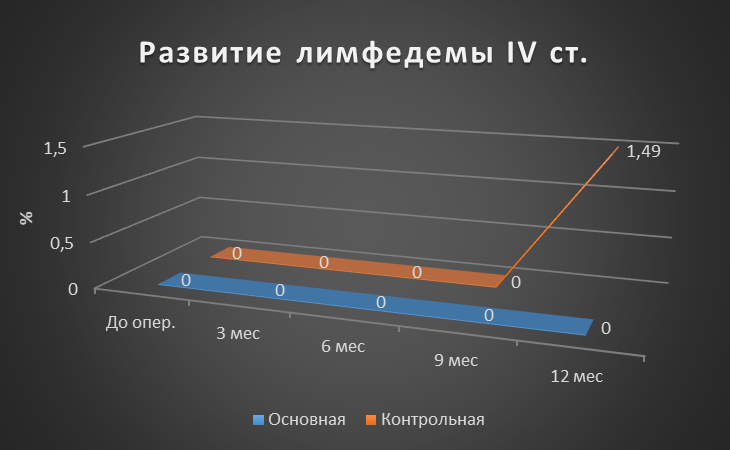
Рисунок 6 - Динамика частоты развития лимфедемы верхней конечности IV cт. для основной и контрольной групп
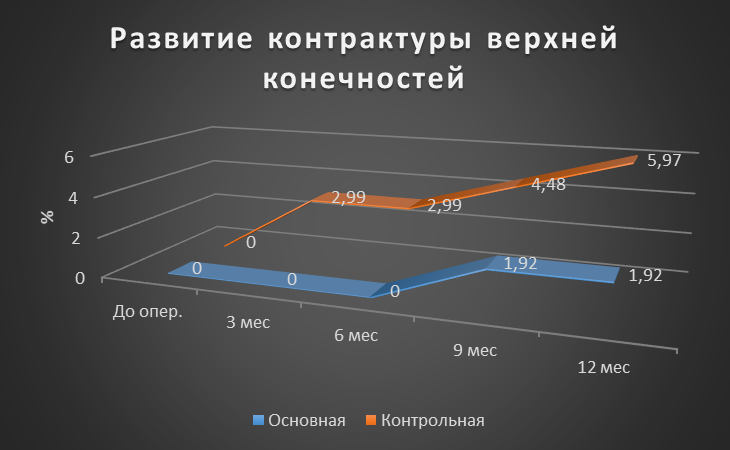
Рисунок 7 - Динамика частоты развития контрактуры верхней конечности для основной и контрольной групп
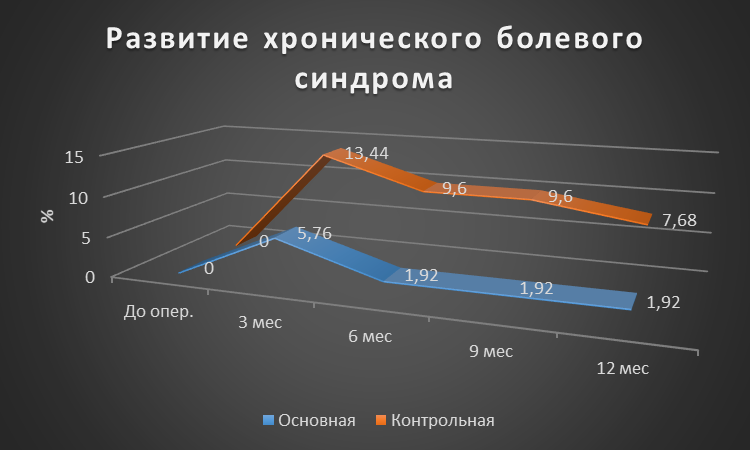
Рисунок 8 - Динамика частоты развития хронического болевого синдрома для основной и контрольной групп
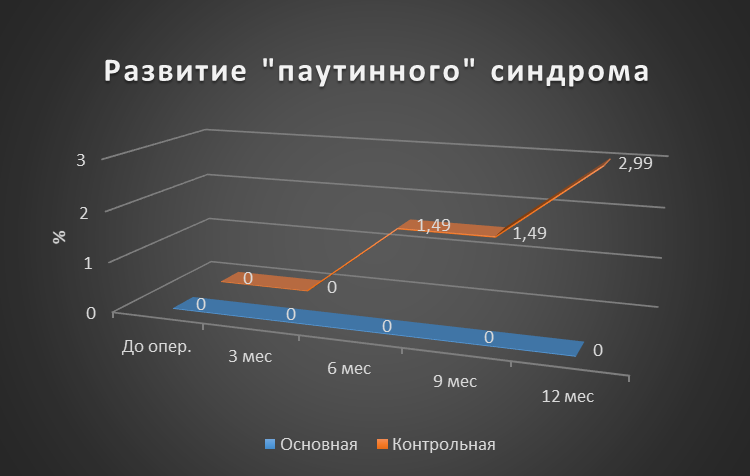
Рисунок 9 - Динамика частота развития паутинного синдрома для основной и контрольной групп
4. Обсуждение
Продемонстрирована положительная динамика отдаленных послеоперационных осложнений благодаря примененной методике кинезиотейпирования в сочетании с ношением компрессионного рукава, начиная с раннего послеоперационного периода после подмышечно-подлопаточно-подключичной лимфодиссекции при раке молочной железы.
При кинезиотейпировании создаются видимые извилины кожи. Механическая деформация кожи может приподнимать эпидермис над дермой, увеличивая интерстициальный объем и снижая интерстициальное давление, изменяя поток интерстициальной жидкости, крови и лимфы в микроциркуляции кожи и поверхностных тканей . Интерстициальная жидкость имеет решающее значение в функции и патогенезе тканей , и имеет терапевтическое значение с важными клиническими последствиями в лечении боли и опорно-двигательной реабилитации .
Методика является простой в применении, с минимальными финансовыми затратами и комфортная в носке для пациента. Данная методика в борьбе с поздними послеоперационными осложнениями показала свою эффективность. Более наглядно в борьбе с развитием лимфедемы верхней конечности – одним из ведущих осложнений после подмышечно-подлопаточно-подключичной лимфодиссекции, влекущей не только физические проблемы, но и психологические. В российской литературе не найдены аналоги применения кинезиотейпирования в борьбе с лимфедемой верхней конечности после оперативного лечения при раке молочной железы. В зарубежной литературе имеется несколько исследований по данной теме , , .
5. Заключение
Кинезиотейпирование показало свою эффективность при профилактике поздних послеоперационных осложнений после подмышечно-подлопаточно-подключичной лимфодиссекции у больных раком молочной железы. На всех этапах наблюдения в основной группе зафиксировано значительно меньше случаев послеоперационных осложнений, чем в контрольной.
Через 3 месяца случаев лимфедемы верхней конечности I ст. у пациентов в основной группе меньше на 5,12%. Осложнение в виде контрактуры верхней конечности выявлено только в контрольной группе – 2,99% пациентов. ХБС в основной группе развился на 7,68% реже, чем в контрольной. Других видов осложнений не выявлено ни в одной из групп (p>0,05).
Через 6 месяцев в основной группе случаи лимфедемы верхней конечности I ст. реже на 4,69%, II ст. реже на 4,05%. На 7,68% меньше пациентов с болевым синдромом. Лимфедема верхней конечности III ст., контрактуры верхней конечности и паутинный синдром зафиксированы только в контрольной группе (p>0,05).
Через 9 месяцев ситуация аналогичная. В основной группе случаи лимфедемы верхней конечности I ст. реже на 4,69%, II ст. реже на 5,54%, на 7,68% меньше пациентов с болевым синдромом и на 2,56% меньше с контрактурой верхней конечности. Лимфедема верхней конечности III ст. и паутинный синдром зафиксированы только в контрольной группе (р>0,05).
На финальной стадии контроля ситуация не изменилась. В основной группе зафиксировано меньше случаев осложнений: лимфедема верхней конечности I ст. на 7,67%, II ст. — 5,12% и III ст. реже на 2,56%, контрактуры верхней конечности – на 4,05%, болевой синдром на 5,76% (р>0,05). Лимфедема верхней конечности IV ст. и паутинный синдром зафиксированы только в контрольной группе (р>0,05).
