ПРИЧИНЫ НЕУДАЧ ЭКО У ПАЦИЕНТОК С ТРУБНО-ПЕРИТОНЕАЛЬНЫМ ФАКТОРОМ БЕСПЛОДИЯ
Гурьева В.А.1, Кургускина Е.А.2
1Доктор медицинских наук, профессор, зав. кафедрой акушерства и гинекологии, 2Аспирант кафедры акушерства и гинекологии ФПК и ППС, Алтайский государственный медицинский университет
ПРИЧИНЫ НЕУДАЧ ЭКО У ПАЦИЕНТОК С ТРУБНО-ПЕРИТОНЕАЛЬНЫМ ФАКТОРОМ БЕСПЛОДИЯ
Аннотация
Целью исследования явилось установление причин неудач у женщин с трубно-перитонеальным фактором бесплодия. Исследования причин неудач ЭКО проведено у 85 пациенток,обратившихся с диагнозом-бесплодие за помощью в Краевой центр сохранения и восстановления репродуктивной функцииКГБУЗ «Краевая клиническая больница».В зависимости от исхода ВРТ были выделены 2 группы сравнения.Первую группу (основная) составили 50 пациенток с отрицательным результатом исхода ВРТ, во вторую группу(группа сравнения) вошли 35 пациенток – забеременевшие после применения программ ВРТ.Анализ проводился ретроспективно путем изучения медицинской документации: амбулаторных карт женской консультации (форма N 025/у-04)и амбулаторных карт Краевого центра сохранения и восстановления репродуктивной функции.Прегравидарная подготовка пациенткам групп сравнения не проводилась. Всем женщинам применяли программу ЭКО и ПЭ в коротком протоколе. Критерием оценки эффективности программы ЭКО явилась беременность, протекающая до 6-8 недель. Методы исследования причин бесплодия проведены в соответствии со стандартом ВОЗ.В качестве возможных факторов неудач исследовались эндокринная дисфункция, гинекологические заболевания,оперативные вмешательства, стрессовый фактор, состояние труб, эндометрия. В результате проведенного исследования установлено, что основной причиной неудач исходов ВРТ явился хронический эндометрит и гипоплазия эндометрия.
Ключевые слова: Бесплодие, неудачи ЭКО, ВРТ, хронический эндометрит, трубно-перитонеальное бесплодие, овариальный резерв.
Gurjeva V.A.1, Kurguskina E.A.2
1MD, Professor, Head of the Department of obstetrics and gynecology, 2Postgraduate student of the Department of obstetrics and gynecology, Altai State Medical University
REASONS FOR THE FAILURE OF IVF IN WOMEN WITH TUBAL-PERITONEAL INFERTILITY FACTOR
Abstract
The aim of the study was to establish the causes of failure in women with tubal-peritoneal factor infertility. Research of the causes of failures of IVF was conducted on 85 patients who applied to the hospital, being diagnosed with infertility, help from the Regional Center of preservation and restoration of reproductive function KGBUZ "Regional Clinical Hospital". Depending on the outcome of assisted reproduction, there have been allocated 2 comparison group. The first group (main) consisted of 50 patients with a negative outcome of assisted reproduction, the second group (control group) included 35 patients - who became pregnant after using ART programs. The analysis was conducted retrospectively by examining the medical records: outpatient cards of the female consultation (form N 025 / u-04) and outpatient cards of the Regional Center of preservation and restoration of reproductive function. Preconception preparation of the patients comparison groups was not carried out. All women employed IVF program in a short report. The criterion for evaluating the effectiveness of IVF was the pregnancy flowing up to 6-8 weeks. Methods of research on the causes of infertility carried out in accordance with WHO standards. The possible failure factors that were studied: endocrine dysfunction, gynecological diseases, surgery, stress factor, the condition of the pipes, the endometrium. The study found that the main reason for the failure of ART outcome was chronic endometritis and endometrial hypoplasia.
Keywords: Infertility, IVF failure, IVF, chronic endometritis, tubo-peritoneal infertility, ovarian reserve.
Целью исследования явилось установление причин неудач ЭКО у женщин с трубно-перитонеальной формой бесплодия.
Материалы и методы.Контингентом обследования явились 85 женщин репродуктивного возраста,проходивших программу ВРТ в КГБУЗ «Краевая клиническая больница»Краевой центр сохранения и восстановления репродуктивной функции (главный врач –д.м.н.,проф. В.А.Елыкомов).Всем пациенткам выполнялось ЭКО на предыдущем этапе лечения бесплодия и в зависимости от исхода ВРТ были выделены 2 группы сравнения.Первую группу (основная) составили 50 пациенток с отрицательным результатом исхода ВРТ, во вторую группу(группа сравнения) вошли 35 пациенток – забеременевшие после применения программ ВРТ.Анализ проводился ретроспективно путем изучения медицинской документации: амбулаторных карт женской консультации (форма N 025/у-04).и амбулаторных картКраевого центра сохранения и восстановления репродуктивной функции.Методы исследования причин бесплодия проведены в соответствии со стандартом ВОЗ: с оценкой эндокринного и овуляторного статуса (определение уровня пролактина, гонадотропинов и стероидных гормонов в крови, ультразвуковое трансвагинальное исследование матки и придатков); оценка проходимости маточных труб и состояния органов малого таза (путем лапароскопии), в случае отказа женщины от лапароскопии выполнялись альтернативные методы обследования - гистеросальпингография, контрастная эхогистеросальпингоскопия; оценка состояния эндометрия (ультразвуковое трансвагинальное исследование матки (эндометрия), гистероскопия, биопсия эндометрия; исследование эякулята мужа (партнера), в случае выявления агглютинации сперматозоидов проводится смешанная антиглобулиновая реакция сперматозоидов; обследование мужчины и женщины на наличие урогенитальных инфекций.Прегравидарная подготовка не проводилась. Всем пациенткам применялся короткий протокол:стимуляция суперовуляции Гоналом Ф 3525 МЕ и Менопуром 600 МЕ в/м по протоколу с антагонистами. С целью десенситизации гипоталамо-гипофизарной области вводился антагонист Гн- РГ Цетротид 0,25 мг; В качестве триггера овуляции- овитрель6500 МЕ.Перенос эмбрионов проводили под ультразвуковым контролем на 3-й день культивирования. Для переноса отбирали эмбрионы с наиболее высокой оценкой их качества (А, АВ), что исключало низкое качество эмбриона как причину неудач имплантации и исходов ЭКО. Наступление беременности диагностировали через две недели после переноса эмбрионов путем определения гормона беременности b-ХГЧ. Через 3 недели при ультразвуковом исследовании устанавливали число и локализацию имплантированных эмбрионов.Критерием оценки эффективности программы ЭКО явилась беременность, протекающая до 6-8 недель.
Критерии включения в исследование: возраст до 40 лет, трубно-перитонеальный фактор бесплодия, анатомически нормальная полость матки, отсутствие эндокринной патологии, наличие регулярного овуляторного менструального цикла, фертильность супруга.
Критерии исключения из исследования: возраст старше 40 лет , эндокринная патология, пороки развития матки, другая патология матки, за исключением хронического эндометрита, инфертильность супруга.
Пациентки в исследуемых группах были сопоставимы, месту проживания, возрасту наступления менархе, социальному статусу, роду занятий и соматической патологии. В обеих группах преобладали жители города: 36(72%) и 26(74%)соответственно( p 0,988). Неудачные попытки ВРТ в анамнезе были у 31(62%) пациенток первой группы и у 18(51%) второй.( p 0,730)
Методы статистической обработки. Значения непрерывных величин представлены в виде M±m, где M – выборочное среднее арифметическое и m – стандартная ошибка среднего.Значения качественных признаков представлены в виде частот и процентов.
В случаях нормального распределения, а также равенства выборочных дисперсий, для сравнения выборок использовали t-критерий Стьюдента. В случае распределений, не соответствующих нормальному закону, а также при неравенстве дисперсий, использовали непараметрический U-критерий Манна-Уитни.
Значимость различий между качественными признаками оценивали с помощью z-критерия с использованием поправки Йейтса на непрерывность, при условии, что все значения частот сравниваемых признаков больше 5. При частотах меньше 5 использовали точный критерий Фишера.Уровень статистической значимости при проверке нулевой гипотезы принимали соответствующий Р<0,05. Обработку данных проводили с помощью компьютерных программ Statistica 6.1. Для оценки связи изучаемых факторов и результативных признаков использовалась вероятностная методика вычисления отношения шансов (OШ) с помощью пакета статистической программы MedCalc 12.1.4.0.
Результаты исследования. Возраст пациенток основной группы и группы сравнения не различался и составил в основной и группе сравнения -34,2±4,0 лет и 33,5±4,7 года соответственно (р0,519). Длительность бесплодия не различалась: в первой группе составляла 7,6 ±4,6лет, во второй-6,7±4,5года (р0,349). У меньшей части пациенток обеих групп брак был первый: 35% и 27%, соответственно (р0,864). Наличие двух и более браков в основной группе установлено у каждой четвертой (25% ) и в 26,7% случаев -у пациенток группысравнения (р 0,920).
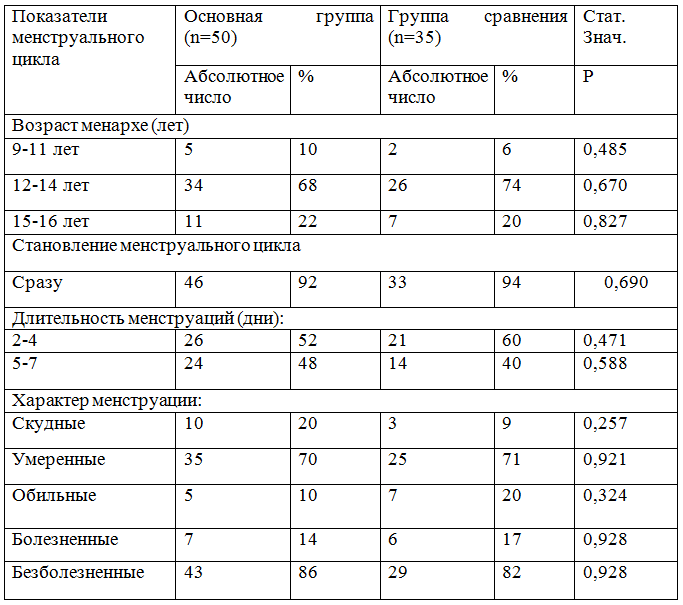
Анализ становления менструальной функции показал, что средний возраст менархене различался в группах сравнения, в основной группеон составил 13,3±07 лет, в группе сравнения -13,4±08 лет(р0,618)
Менструальный цикл установился сразу у большинства женщин в обеих группах – в 92% случаев в основной группе и в 94% - в группе сравнения, что также не имело различий (р0,690). Средняя продолжительность менструального цикла составила в основной группе - 28,4±1,56 дней, в группе сравнения - 27,9±1,53 (р 0,640) с колебаниямив пределах нормальных критериев продолжительности менструального цикла от 24 до 38 дней в обеих исследуемых группах. Длительность менструального кровотечения составила в основной группе -4,2±2 в группе сравнения - 4,0±3 (р0,471) с колебаниями в пределах нормальных критериев продолжительности менструации (от 3 до 8 дней). Однако в основной группе длительность менструального кровотечения в два дня отмечена у двух женщин, в группе сравнения у трех, что может быть следствием перенесенных абортов или выскабливаний полости матки, 2-4 дня у 52% и 60% (р 0,471), 5-7 дней у 48% и 40% (р 0,588) в первой и во второй группах соответственно.
Скудные менструации (менее 80 мл) отмечены почти в 2,3 раза чаще–у20% пациенток с неудачами исходов ВРТ и лишь -у 9% женщин с благоприятными исходами ВРТ ( р 0,257); умеренныеменструации (в пределах 80 мл) наблюдались в группах сравнения с одинаковой частотой - у 70% и 71% ( р 0,921),соответственно; обильные менструации в 2 раза реже(более 80мл) у 10% женщин с неблагоприятными исходами ВРТ и у 20%-у пациенток-с благоприятными исходами ВРТ (р324). Частота альгодисменорей не имела различий в группах сравнения - наблюдалась у 14% женщин с неудачами ЭКО и у 17% женщин,забеременевших в результате ВРТ (р 0,928) .
Данные о характере менструальной функции у пациенток с трубно-перитонеальной формой бесплодия представлены в таблице 1.
Таблица 1 - Возраст становления и характеристики менструального цикла у пациенток групп сравнения
Примечание: * – различия с показателями группы здоровых статистически значимы (Р<0,05); ** - с Р < 0,01; *** - с Р < 0,001
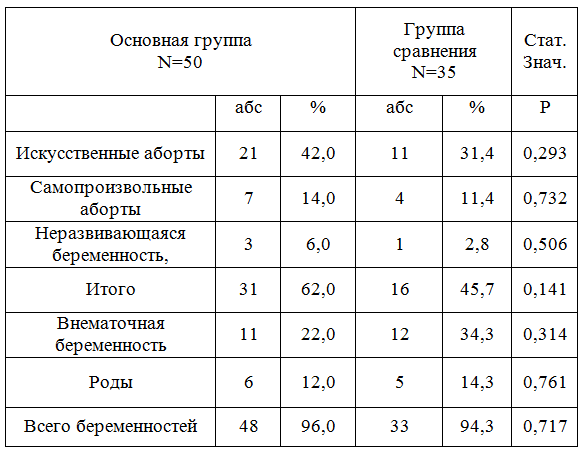
Таким образом, критерии менструального цикла в обеих группах исследуемых женщин не имели существенных отличий между собой и от популяционных.У пациенток обеих групп установлен двухфазный менструальный цикл, который подтвержден тестами функциональной диагностики и гормональным скринингом.Почти у каждой второй в анамнезе женщин снеблагоприятными исходами ВРТ имелись искусственные аборты –в 42% случаев, в группе сравнения они встречались в 1,36 раза реже –у 31%, что однако не имело статистических различий (р0,293), Самопроизвольные аборты в ранние сроки беременности в основной группе наблюдались -в 14 %, в группе сравнения - в 1,23 раза реже - в 11 % женщин (р 0,732). В 6% случаев у женщин с неудачами ЭКО наблюдалась неразвивающаяся беременность, у женщин группы сравнения – в 3% (р0,506). Таким образом, отягощенный гинекологический анамнез встречался у 50% женщин основной группы и у 40% группы контроля, что не имело статистически значимого различия. (р 0,368)Частота внематочной беременности у женщин основной группы –с неудачами ЭКО в анамнезе - установлена в 22 % случаев, у женщин с благоприятными исходами ВРТ, эктопическая беременность встречалась в 1,5 раза чаще - в 34% случаев, но была статистически не значима (0,314) И лишь в 12% случаев беременность у женщин основной группы – с неудачами ЭКО закончились родами, у женщин группы сравнения роды в анамнезе присутствовали в 14% случаев (р 0,761) .Первичное бесплодие у женщин основной группы наблюдалось в 30% , вторичное – в 70%, в группе сравнение –первичное установлено чуть реже – в 28,6% случаев, а вторичное – чаще , в 71,4%, однако ,при этом статистических различий не выявлено.
Таблица 2 - Паритетпациенток в группах сравнения
Примечание: *Статистические различия в группах сравнения
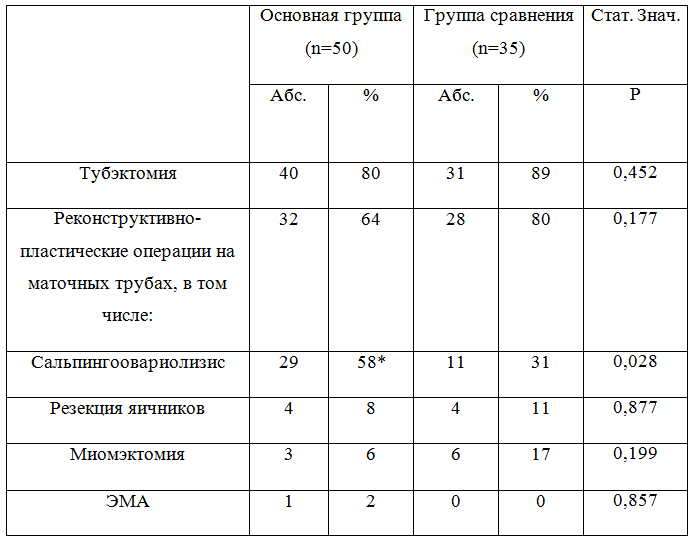
В настоящее время доказано, что у женщин с трубно-перитонеальным бесплодием, наличие инфекции в трубах может быть причиной неудач ЭКО, обусловленной несостоятельностью имплантации[1], поэтому имеет значение с позиций установления причин неудач проводить анализ состоятельности труб, как источника рецидива и поддержания инфекции в матке.Исходя из данных анамнеза у женщин с благоприятными исходами ВРТ наблюдалось по две и более гинекологические операции в 77% случаев,у женщин с неудачами исхода ВРТ такой объем проводился в 64% случаев. У пациенток группы сравнения, забеременевших после программы ЭКО чаще были оперативно удалены обе маточных трубы - в 72% случаев, в 17%- была оставлена одна труба и лишь в 11% случаев–обе трубы были сохранены.У женщин основной группы - с неудачными исходами ВРТ в 2 раза чаще были сохранены обе маточные трубы - в 22%, обе маточные трубы были удалены – в 64%, в 14% - была оставлена единственнаяматочная труба. У пациенток с неудачами ЭКО в 88% случаев проводились оперативные вмешательства (гинекологической операции),у пациенток,забеременевших после ЭКО они выполнялись в 1,1 раза чаще (97%)(р 0,134). У 6(12%) пациенток в первой группе гинекологических операций в анамнезе не было,и лишь у 1(3%) во второй(р0,134). Примечательно, во второй группе 5(14%) пациенток перенесли 4 операции, а в первой 4(8%) (р 0,360).Данные о перенесенных оперативных вмешательствах представлены в таблице 2.
Таблица 3 - Частота гинекологических оперативных вмешательств у пациенток групп сравнения
Примечание: – различия с показателями группы здоровых статистически значимы * (Р<0,05); - с** Р < 0,01; - с*** Р < 0,001
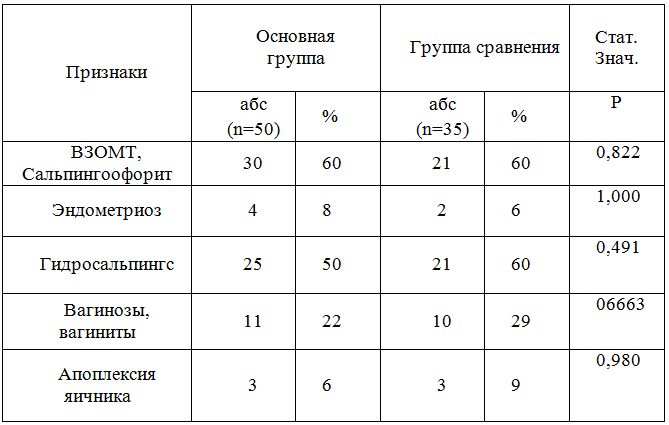
В первой группе у женщин с неудачами ЭКО почти у всех 45(90%), имелись гинекологические заболевания в анамнезе (табл.3), у пациенток второй группы с наступившей беременностью в программе ЭКО частота гинекологических заболеваний не имела различий 31(88%)(р 0,836), однако во второй группе они были менее значимыми как причина формирования трубно-перитонеального бесплодия, чаще наблюдались такие заболевания, как миома матки, вагинозы, вангиниты, а в первой: воспалительные заболевания органов малого таза, вследствие которых в 40-60% [1,2,3] формируется бесплодие, а также выявлялись гидросальпингсы, которые проявляются функциональной несостоятельностью труб и требуют оперативного вмешательства.
Таблица 4 - Частота гинекологических заболеваний в группах сравнения
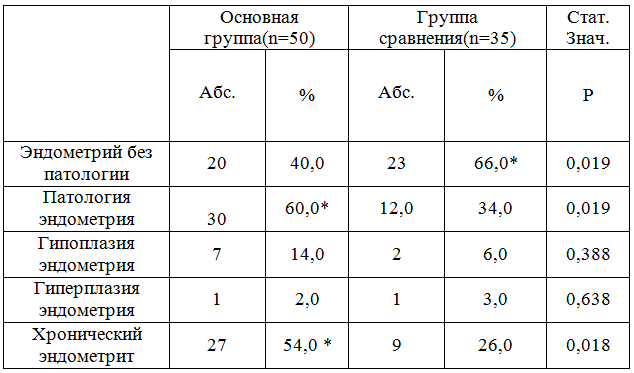
Проводилось обследование состояния эндометрия по данным гистероскопии с забором биопсии эндометрия и ультразвуковым критериям. При ультразвуковом исследовании гениталий использовали вагинальный датчик, (сканеры фирмы Simiens), гистероскопияпроводилась на 5-7 день менструального цикла. Диагноз хронического эндометрита с помощью ультразвуковых критериев был установлен в первой группе у 45(87,5%), пациенток, во второй - у 30(83,3%).
По результатам биопсии, морфологический диагноз хронического эндометрита, как признанный «золотой» стандарт подтвержден лишь в 54% случаев в основной группе –в 1,6 раз реже, по сравнению с ультразвуковой диагностикой(табл4) . При этом данным гистологии достоверно чаще эндометрий без патологии установлен у пациенток, реализовавших материнство, по сравнению с основной группой женщин, у которых наблюдались неблагоприятные исходы ЭКО - 66,0%, и 40,0% , соответственно (р 0,019). Диагноз хронического эндометритачаще у пациенток с неудачами ЭКО - 54 %и у 26% группы сравнения, что явилось статистически значимым различием (р 0,018).
Также гипоплазия эндометрия как более неблагоприятная патология для исходов ЭКО наблюдалась -в 2,45 раза чаще, хотя и без достоверной значимости у женщин с неудачами ЭКО (табл.4) Гиперплазия выявлена у 1 пациентки основной группы и у 1 группы сравнения (р0,638). У преимущественного большинства пациенток изменения эндометрия, соответственно дню менструального цикла, обнаружено у 32(64%) женщин первой группы и у 24(69%) второй( p 0,666).Данные приведены в таблице 5.
Таблица 5 - Частота и структура патологии эндометрия по данным биопсии
Примечание: * – различия с показателями группы здоровых статистически значимы (Р<0,05); ** - с Р < 0,01; *** - с Р < 0,001
Таким образом, у женщин струбно-перитонеальным бесплодием основной причиной неудач ЭКО явилась патология эндометрия (60,0%). Преимущественно она была представлена хроническим эндометритом (54,0%) , реже – гипоплазией эндометрия (14,0). При этом у 8 –в 16% случаев из всех пациенток с патологией эндометрия наблюдался наиболее неблагоприятный прогноз - сочетание хронического эндометрита с гипоплазией эндометрия. Хронический эндометрит и гипоплазия эндометрия, ассоциируется с недостаточностью пролиферативных процессов эндометрия, секреторных преобразований, сниженной рецептивностью эндометрия, что нарушает процессы имплантации. На момент проведения ВРТ у женщин первой группы сохранены одна или обе трубы у 18 (36%) , вследствие чего продолжал оставаться трудно-санируемый очаг инфекции, что также являлось фактором риска нарушения процессов нидации и имплантации.Возможно овуляторный резерв у женщин с неудачами ЭКО -в основной группе у женщин был более низким, т.к. у них в 2 раза чаще проводился сальпингоовариолизис. В этом случае сама операция и воспалительный процесс являются факторами риска нарушения кровоснабжения яичника [5,6], а следовательно могли повлиять на овариальный резерв .
Обсуждение. Во всем мире увеличивается количество бесплодных супружеских пар, нуждающихся в применении вспомогательных репродуктивных технологий (ВРТ). Однако, несмотря на высокую востребованность метода, кардинальных изменений в его эффективности не происходит [1,9]. Только 15-20% перенесенных в полость матки эмбрионов в программах ЭКО успешно имплантируется [1,4]. Около 30% бесплодных супружеских пар, проходящих лечение, сталкиваются с повторными неудачами ЭКО [7,12]. Два фактора наиболее значимых, которые влияют на исходы ВРТ – это состояние эмбриона и функциональная состоятельность эндометрия. Достаточно широко обсуждаются причины неудач в программе экстракорпорального оплодотворения и переноса эмбриона (ЭКО и ПЭ) вследствие нарушения процессов нидации и имплантации бластоцист у женщин с хроническим эндометритом (ХЭ), [8,10,14], при этом в 70%случаев ХЭ сочетается с трубно – перитонеальной формой бесплодия.Причина неудач ЭКО обусловлена несостоятельностью гормонально-зависимой структурной и функциональной перестройки ткани эндометрия в «окно имплантации»,в этом случае десинхронизация процессов дифференцировки эндометрия, как впрочем и эмбриогенеза приводит к отсутствию или дефекту имплантации, что может обуславливать как бесплодие, так и ранние потери беременности[11,13]. Овариальный резерв у женщин в позднем репродуктивном возрасте, каковыми являются пациентки обеих групп сравнения может быть сниженным, учитывая неоднократные оперативные вмешательства на органах малого таза , трубах , а также воспалительные процессы обуславливающие снижение кровообращения яичников, склерозирования тканей, развитие аутоиммунных процессов. Таким образом, пациенткис трубно-перитонеальным бесплодием в позднем репродуктивном возрасте необходимо проводить реабилитационные мероприятия , направленных на полную эрадикацию возбудителей матки, восстановление морфофункционального потенциала эндометрия, при несостоятельности труб – удалять их как источник инфекции, проводить исследование овариального резерва для обоснования планирования реализации материнства.
Литература
- Вартанян Э.В., Мартышкина Е.Ю., Цатурова К.А. «Роль сочетанной патологии в неудачных протоколах ЭКО.» Акушерство, гинекология и репродукция. 2011; N4: c.40-43
- Гаджимурадова Д. Г. Диссертация «Особенности биоценоза гениталий до и после лечения хронических воспалительных заболеваний матки и ее придатков» с 15-17
- Воробьева О.В. “Хронические тазовые боли: фокус на миофасциальный болевой синдром мышц тазового дна” Consiliummedicum (женское здоровье) №6 том 14 2012г с 14
- Корсак В.С. ВРТ в России. Отчет за 2008 г. Проб репрод 2010;6: с 15-16;
- Морозова А.В., Ищенко А.И. “Биопсия яичников и фолликулярныий запас: оценка целесообразности у пациенток, страдающих бесплодием.” Журнал акушерства и женских болезней 2006 спецвыпускс 43-44
- Стрижелецкиий В. В., Жемчужина Т. Ю., Аксем С. М., Кахиани Е. И., Таийц А. Н., Елина С. М. “Особенности овариального кровотока после эндовидеохирургических органосохраняющих операций.” Журнал акушерства и женских болезней 2006 спецвыпуск с 50
- Судома И.А., Маслий Ю.В. Алгоритм обследования и лечения пациентов с многократными неудачными программами ВРТ.» Репродуктивные технологии сегодня и завтра. Казань 2007; с 20-21.
- Унанян А. Л., Коссович Ю.М. “Современныий взгляд на проблему хронического эндометрита” Consiliummedicum (женское здоровье) №6 том 14 2012г; с 53
- AndersenA.N.,GianaroliL., FelberbaumR. etal. «AssistedreproductivetechnologyinEurope” 2001. ResultsgeneratedfromEuropeanregistersbyESHRE. Hum Reprod 2005;20: P.1158—1176
- Adegboyega P.A., Pei Y., McLarty J. Relationship between eosinophils and chronic endometritis // Hum Pathol. 2010. - V. 41. - N 1. - P. 33-7
- Andrews W.W., Hauth J.C., Cliver S.P. et al. Association of asymptomatic bacterial vaginosis with endometrial microbial colonization and plasma cell endometritis in nonpregnant women // Am J Obstet Gynecol. 2006. - V. 195. - N 6.-P. 1611-6.
- Baruch S., Kaufman D.J., Hudson K.L. Preimplantation genetic screening: a survey of in vitro fertilization clinics//Genet Med. 2008. V.10. - N9. P. 685-690.
- ResultsgeneratedfromEuropeanregistersbyESHRE. HumReprod 2005;20: P. 1158-1176.
- Salamonsen L.A. Cytokines and chemokines during human embryo implantation: roles in implantation and early placentation. / Salamonsen L.A., Hannan N.J., Dimitriadis E. / Semin.Reprod. Med. 2007.- Vol.25, №6. -P.437-444.
- Wolff H.H. Das Medizineschozon. 1977. - 583 p. 291K
References
- Vartanyan E.V., MartyshkinaE.Yu.,Tsaturova K.A. "A role of the combined pathology in the EKO unsuccessful protocols." Obstetrics, gynecology and reproduction. 2011; N4: c.40-43
- Gadzhimuradova D. G. Thesis of "Feature of a biocenosis of genitalias before treatment of chronic inflammatory diseases of a uterus and its appendages" from 15-17
- Vorobyova O. V. "Chronic pelvic pains: focus on a miofastsialny pain syndrome of muscles of the pelvic bottom" Consiliummedicum (female health) No. 6 volume 14 of 2012 g with 14
- Korsak V. S. VRT in Russia. The report for 2008. Tests репрод 2010; 6: from 15-16;
- Morozova A.V., Ishchenko A.I. "Biopsy of ovaries and follikulyarnyy stock: an expediency assessment at the patients having infertility." Magazine of obstetrics and female diseases of 2006 спецвыпускс 43-44
- Strizheletskiy V. V., Pearl T. Yu.,Aksem S. M., Kakhiani E. I., Taiyts A. N., Elina S. M. "Features of an ovarialny blood-groove after endovideo surgical organ-preserving operations ̆." The magazine of obstetrics and female diseases 2006 special issue with 50
- Sudoma I.A., MaslyYu.V. Algoritm of inspection and treatments of patients with the VRT multiple unsuccessful programs." Reproductive technologies today and tomorrow.Kazan 2007; from 20-21.
- Unanyan A. L., KossovichYu.M. "The Sovremennyy view of a problem of a chronic endometritis" of Consiliummedicum (female health) No. 6 volume 14 of 2012 g; with 53
- AndersenA.N.,GianaroliL., FelberbaumR. etal. "AssistedreproductivetechnologyinEurope" of 2001. ResultsgeneratedfromEuropeanregistersbyESHRE. Hum Reprod 2005; 20: P.1158 — 1176
- Adegboyega P.A., Pei Y., McLarty J. Relationship between eosinophils and chronic endometritis//Hum Pathol. 2010. - V. 41. - N 1. - P. 33-7
- Andrews W.W., Hauth J.C., Cliver S.P. et al. Association of asymptomatic bacterial vaginosis with endometrial microbial colonization and plasma cell endometritis in nonpregnant women//Am J Obstet Gynecol. 2006. - V. 195. - N 6. - P. 1611-6.
- Baruch S., Kaufman D.J., Hudson K.L. Preimplantation genetic screening: survey of in vitro fertilization clinics//Genet Med. 2008. V.10. - N9. P. 685-690.
- ResultsgeneratedfromEuropeanregistersbyESHRE. HumReprod 2005; 20: P. 1158-1176.
- Salamonsen L.A. Cytokines and chemokines during human embryo implantation: roles in implantation and early placentation. / Salamonsen L.A., Hannan N.J., Dimitriadis E. / Semin.Reprod. Med. 2007. - Vol.25, No. 6. - P.437-444.
- Wolff H.H. Das Medizineschozon. 1977. - 583 p. 291K