ПРЕЖДЕВРЕМЕННЫЕ РОДЫ: КУДА ДВИГАТЬСЯ ДАЛЬШЕ
Фомина И.В.1, Полякова В.А.2, Пыленко Н.В.3, Абукеримова А.К.4
1ORCID: 0000-0001-8053-1546, кандидат медицинских наук, доцент, 2ORCID: 0000-0001-7008-1107, доктор медицинских наук, профессор, 3ORCID: 0000-0002-5095-1666, кандидат медицинских наук, ассистент, 4ORCID: 0000-0002-2245-6346, студент,
ФГБОУ ВО Тюменский государственный медицинский университет Минздрава РФ, г. Тюмень
ПРЕЖДЕВРЕМЕННЫЕ РОДЫ: КУДА ДВИГАТЬСЯ ДАЛЬШЕ?
Аннотация
Преждевременные роды (ПР), несмотря на все усилия современной медицины, остаются проблемой во многих странах мира. Количество (ПР) во всем мире, независимо от экономического уровня страны остается на стабильном уровне. Изучены причины ПР произошедших в Тюменской области (ТО) в 2014-2016 гг. В ТО в 2016 г. зафиксирован низкий показатель ПР - 4,4%. Выявлены основные причины самопроизвольных и индуцированных ПР в зависимости от срока гестации и их динамика за указанные годы. Отмечено явное снижение числа истмико-цервикальной недостаточности (ИЦН), тяжелой преэклампсии, как причины ПР во всех сроках гестации. Однако, увеличилась частота преждевременного разрыва плодных оболочек (ПРПО), как причины ПР в сроке 22-27 недель, а в сроках 28-33 и 34-37 недель за счет самопроизвольно наступившей родовой деятельности. Отмечены особенности работы, непрерывно ведущейся в Тюменской области по проблеме ПР. Отмечены резервы снижения основных причин ПР.
Ключевые слова: преждевременные роды, преэклампсия, преждевременный разрыв плодных оболочек.
Fomina I.V.1, Polyakova V.A.2, Pylenko N.V.3, Abukerimova A.K.4
1ORCID: 0000-0001-8053-1546, MD, Associate professor, 2ORCID: 0000-0001-7008-1107, MD, Professor, 3ORCID: 0000-0002-5095-1666, MD, Assistant, 4ORCID: 0000-0002-2245-6346, Student,
FSBEI of HE, Tyumen State Medical University of the Ministry of Health of the Russian Federation, Tyumen
PREMATURE BIRTH: WHERE TO GO NEXT?
Abstract
A premature birth (PB), despite all the efforts of modern medicine, remains a significant problem in many countries of the world. The amount of PBs in the world, regardless of the economic level of the country remains at a stable level. The causes of PBs occurring in the Tyumen region (TR) in 2014-2016 are studied in the paper. A low indicator of PR (4.4%) was recorded in TR in 2016. The main reasons of spontaneous and induced PBs depending on the term of gestation and their dynamics for the indicated years are revealed. The authors revealed the decrease in the number of cervical incompetence (CI), severe preeclampsia, as the cause of PB in all gestation terms. However, the incidence of premature rupture of the membranes (PRM) has increased, as the causes of PB duirng the period of 22-27 weeks, and in terms of 28-33 and 34-37 weeks due to spontaneous birth activity. The features of the work, continuously conducted in the Tyumen region on the problem of Pbs are noted. The reserves of reducing the main causes of PR are noted.
Keywords: premature birth, preeclampsia, premature rupture of membranes.
Введение
Все страны столкнулись с проблемой преждевременных родов (ПР) и их последствий [1, С. 189], [2, С. 29], [9, С. 187], [11]. Несмотря на все усилия и успехи современной медицины ПР остаются проблемой во многих странах мира. Безусловно, показатель числа ПР очень отличается, как различны показатели ранней неонатальной и младенческой смертности в развитых европейских и, так называемых странах «третьего мира». Финансовые затраты государства на выхаживание одного недоношенного ребенка исчисляются сотнями тысяч, а иногда и миллионами рублей [9, С. 413], [11]. Расходы семьи и государства на последующую длительную реабилитацию неизвестны и не анализируются никем. Но, в итоге, для таких детей характерен высокий уровень заболеваемости, летальных исходов в возрасте до пяти лет, связанных с осложнениями недоношенности, вплоть до инвалидности [9, С. 189], [11]. Последствия преждевременных родов ложатся тяжким бременем и на государство, и на общество, и, прежде всего, на конкретную семью. С 2012 года РФ перешла на новый стандарт оказания помощи при ПР, что не могло не сказаться на основных показателях перинатальной и ранней неонатальной смертности. В последние годы в Тюменской области (ТО) достигнуты значительные успехи в снижении указанных показателей. Этому способствовало выполнение приказа МЗ РФ № 572Н от 01.11.2012г. «Об утверждении Порядка оказания акушерско-гинекологической помощи (за исключением использования вспомогательных репродуктивных технологий)» и приказа департамента здравоохранения ТО от 27.05.08г. № 259, 259н от 27.05.2014г. «О неотложных мерах по снижению материнской и младенческой смертности» по грамотной маршрутизации пациенток и их концентрация преимущественно в ЛПУ третьего уровня (на территории ТО этим учреждением является ГБУЗ ТО «Перинатальный центр» (г.Тюмень), далее ПЦ). Интересно проследить, что изменилось за эти годы в структуре причин, сроков ПР, какие достигнуты успехи или неудачи.
Цель исследования
Изучить причины досрочного родоразрешения в динамике за 2014-16 г.г.
Материалы и методы
Сплошное ретроспективное исследование охватило 644 историй родов женщин, родоразрешенных в ГБУЗ ТО “Перинатальный центр” (г. Тюмень) в 2016 г. и 488 в 2014 году (уч. форма № 096/у), индивидуальных карт беременных и родильниц (уч. форма № 111/у). Данное учреждение является клинической базой кафедры акушерства и гинекологии ФГБОУ ВО Тюменский государственный медицинский университет Минздрава РФ, где и было проведено данное исследование, на которое получено заключение этического комитета №62 от 6.12.2014 г. Все пациентки при поступлении в ПЦ заполняют информированное согласие на обработку персональных данных и имеющейся у них медицинской документации, в том числе и их индивидуальных карт, сотрудниками ПЦ для проведения постоянного внутриучрежденческого аудита и контроля качества оказания медицинской помощи при различных клинических ситуациях, в том числе и при ПР. Материал обработан с помощью программы Micrisoft Exel и Statistica 13.0.
Результаты исследования
В ПЦ зафиксировано 750 (70,9%) из 1058 случаев ПР, прошедших в ТО в 2016 году, лишь остальные 308 в других ЛПУ субъекта. Бесспорно, это является положительным моментом, так как известно, что концентрация помощи по ПР на третьем уровне обеспечивает улучшение перинатальных исходов. Так лишь 2,5% досрочных родоразрешений было в ЛПУ первого уровня, что безусловно говорит об реально выполняемой схеме маршрутизации пациенток. Случаи ПР на втором уровне в основном связаны с транспортировкой при невозможности ее выполнения (как например при преждевременной отслойке нормально расположенной плаценты (ПОНРП) или острой гипоксии плода) или сроком гестации (как правило это поздние ПР). Так, все случаи очень ранних ПР в ТО прошли в ПЦ. В 2016 г. продолжилась наметившаяся с 2014 г. тенденция по снижению числа ПР. Так, в 2016 г. отмечен достаточно низкий показатель ПР - 4,4% (1058), по сравнению с 2014 годом - 5,4% (1337). В ТО непрерывно проводится аудит всех случаев ПР, произошедших в области, для своевременного выявления причин ПР и анализа, выявления дефектов.
Все ПР, в зависимости от срока гестации, были разделены на три группы: в 22-27 недель (очень ранние ПР), 28-33 (ранние ПР) и 34-36,6 недель гестации (поздние ПР). По сравнению с 2014 г. произошло снижение числа очень ранних ПР с 7% до 5,7%, что стало близким к данному показателю в РФ -5% [1, С. 190]. В остальном же структура ПР сохранилась прежней, число ранних ПР составляет 40% в 2016 году (по РФ 25%) [1, С. 190]. Так и количество поздних ПР существенно не поменялось и составило 54,3% в 2016 г. , а в 2014 53% (по РФ 70%) [1, С. 190].
Группы ПР подразделяют на самопроизвольные и индуцированные (имевшиеся медицинские показания для завершения беременности) [1, С. 190]. К самопроизвольным ПР относили роды, наступившие по причине ПРПО, ИЦН и спонтанно развившейся родовой деятельности. Индуцированные ПР имели следующие причины: преэклампсию, острую гипоксию плода, синдром задержки развтия плода (СЗРП), ПОНРП, предлежание плаценты с кровотечением, антенатальную гибель плода, гемолитическую болезнь плода (ГБП), угрожающий разрыв матки по рубцу и другие.
Главным достижением последних двух лет в структуре причин ПР относительно данных 2014 года, как видно из таблицы 1 является снижение ИЦН, как причины ПР во всех сроках гестации.
Таблица 1 – Динамика структуры причин самопроизвольных ПР в 2014-2016 гг.
| ПРПО, % | Спонтанно наступившая родовая деятельность,% | ИЦН,% | |
| ПР в 22-27,6 недель гестации | 16 (35*) | 22(16) | 16(13,5) |
| ПР в 28-33,6 недель гестации | 34 (31) | 20 (27,6*) | 8(2,5*) |
| ПР в 34-36,6 недель гестации | 39 (30,5) | 13 (31,5*) | 8 (0,8*) |
Примечание: *-отмечены показателт достоверноотличающиеся друг от друга при p<0,05; без скобок приведены показатели 2014 года, а вскобках - 2016 года.
Безусловным “прорывом” с 2014 года стало значительное снижение числа ИЦН, что однозначно вызвано активным использованием акушерских пессариев, как амбулаторного, не требующего госпитализации метода коррекции выявленной ИЦН, что наглядно видно из таблицы 1. При этом выполенная коррекция ИЦН только акушерским пессарием была недостаточна и требовала серкляжа лишь в небольшом проценте случаев: в 4,2% очень ранних ПР, 2% ранних ПР и 1% поздних ПР.
Исследованиями [6, С.108] доказана связь инфекций урогенитального тракта, приводящим в конечном итоге к ПРПО и, как следствие к ПР. По сравнению с 2014 годом отмечен рост ПРПО как причины ПР в сроке 22-27 недель гестации. Так, выявлен кольпит или бактериальный вагиноз в 23,1%, 30% и 44% случаев соответственно групп ПР, где их причиной стал ПРПО. Согласно клиническим протоколам требуется его антибиотикотерапия. Согласно Приказа МЗ РФ от 01.11.2012г. №572 н по оказанию помощи при привычном невынашивании требуется бактериологическое исследование содержимого цервикального канала и выявление других возбудителей ИППП. При выявлении возбудителей ИППП требуется назначение антибактериальной терапии в сроке с 16 до 20 недель, что снижает риск инфицирования плодных оболочек и соответственно риск их преждевременного разрыва. Требует назначения антибактериальной терапии и выявляемая бессимптомная лейкоцитурия или бактериурия, выявленнная в 16,3% (28-33 недели) и 32,5% (34-37 недель) случаев.
В 2016 году по сравнению с 2014 годом выявлен рост числа спонтанно наступивших ранних и поздних ПР. Общепризнанным является факт, что назначение гестагенов в группе риска по невынашиванию, равно как и у пациенток с привычным невынашиванием беременности улучшает прогнозы [2, С. 29], [5, С. 93], однако требуется соответствующее инструкции соблюдение дозы, кратности и пути введения препарата. При наличии соответствующих жалоб и выявленном при объективном осмотре подтверждении диагноза “Ложные схватки до 37 недель беременности” на фоне имеющейся терапии гестагенами требуется назначение токолитиков и, возможно, госпитализации пациентки в отделение патологии беременности.
На рисунке 2 отражена динамика структуры причин индуцированных ПР в 2014 и 2016 гг.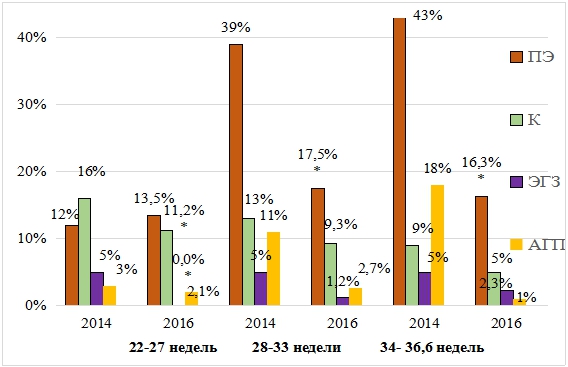
Рис. 1-Динамика структуры причин индуцированных ПР в 2014- 2016 гг.
Примечание: ПЭ - преэклампсия; К - кровотечения; ЭГЗ - экстрагенитальные заболевания; АГП - антенатальная гибель плода.Анализируя причины индуцированных по медицинским показаниям ПР, как видно из рисунка 2 выявлено некоторое увеличение числа преэклампсии в 22-27 недель с 12% до 13,5%. Во всех группах уменьшилось число кровотечений, как причин ПР. Бесспорно положительным является факт снижения числа антенатальной гибели плода в сроках 28-36,6 недель, при увеличении числа родоразрешений ввиду острой гипоксии или СЗРП. Так, в 22-27 недель 2,7% были родоразрешены ввиду СЗРП, в 28-33 недели 3%, а в 34-36,6 недель - 4%, при том что за острую гипоксию плода досрочно завершены беременности у 0%, 1,5% и 6% соответственно группам сроков. Правильно избранная акушерская тактика и своевременное родоразрешение тех, кто мог стать потенциально антенатально погибшим привело в существенному улучшению данного показателя. На количество родоразрешений, где причиной стала плацентарная недостаточность (декомпенсация ее при острой гипоксии плода или СЗРП) влиять прямо, к сожалению, невозможно. Лишь профилактируя прогрессирование отеков до преэклампсии мы можем снизить данный показатель. Имеющиеся литературные данные [7, С. 102] позволяют рекомендовать при наличии чрезмерной прибавки веса и отеков выполнить определение ОЦК методом реовазографии аппаратом “Диамант” или определение КДО (конечного диастолического объема) при эхокардиографии (входит в приказ МЗ №572н помощи при отеках), для выявления возможной гиповолемии и назначения ее последующей коррекции препаратами гидроксиэтилированного крахмала (препараты данной группы входят в перечень лекарственнных препаратов согласно стандарту при оказании помощи при отеках беременных). Требуется также выполнение рекомендованное Национальным руководством от 2016 года и, подтвержденное как высокоспецифичное, некоторыми авторами [3, С. 233], [4, С. 28] для прогнозирования риска возникновения преэклампсии определение индекса резистентности в маточных артериях и пуповине в сроке до 20 недель. Также требуется Регламентированное протоколом «Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия» 2014 года применение в группе высокого риска развития преэклампсии (к таковым относится в среднем 63,5% женщин у которых все таки произошли ПР по данной причине) низких доз ацетилсалициловой кислоты с 12 недель беремености.
Выводы
Сохраняется положительная динамика ПР в ТО. Так в 2016 году достигнут самый низкий уровень количества ПР за последние 5 лет - 4,4%, что ниже среднего показателя по РФ. Структура ПР по сроку гестации в динамике относительно 2014 года существенно не изменилась: при снизившемся числе очень ранних ПР до 5,7% , по-прежнему остается высоким и на том же уровне относительно 2014 года - 40% число ранних ПР. В 2016 году выросло число ПРПО как причины очень ранних ПР до 35% (в 2014 г. 18%), при внушительном уменьшении числа ИЦН, как причины ПР по всем срокам гестации. Предотвратимые причины ПР (ГБП и ВПР) занимают незначительное место в общей структуре. Основную массу причин ПР занимают условнопредотвратимые, тем не менее являющиеся резервом для изменения показателей причин и структуры ПР по всем срокам гестации.
Список литературы / References
- Акушерство. Национальное руководство / ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е Радзинского. – 2-е изд., перераб. и доп. – Москва: «ГЭОТАР-Медиа», 2015. – 189,264 с.
- Башмакова Н.В. Прогнозирование преждевременнных родов у женщин с первичным и вторичным невынашиванием беременности в анамнезе / Н.В. Башмакова, Е.А. Винокурова, О.С. Краева // Акушерство и гинекология. – – №5. – С. 29-33.
- Винокурова Е.А. Возможности применения допплерометрии маточных артерий для прогнозирования гестоза / Е.А. Винокурова // Пренатальная диагностика. – М.: Реальное время. – Т.1. – № – С. 233.
- Винокурова Е.А. Прогностическое значение допплерометрии в развитии позднего гестоза / Е.А. Винокурова // Научн. Вестн. Тюмен. Медакадемии. – – №1 (9). – С. 28 -34.
- Винокурова Е.А. Профилактика преждевременных родов прогестинами у женщин с преждевременными родами в анамнезе / Е.А. Винокурова, Н.В. Башмакова // Акушерство и гинекология. – – №3. – С. 92-97.
- Насирова Ф.Ж. Взаимосвязь урогенитальной инфекции с преждевременными родами / Ф.Ж. Насирова, О.А.Якубова, М.Р. Мамаджанова // Российский электронный медицинский журнал. – – №2 (16). – С. 107-111.
- Полякова В.А. Клинический опыт применения реовазографии у беременных с гестозом / В.А. Полякова // Медицинская наука и образование Урала. – Тюмень: «Академия», 2012. – №3 (71).Т. 13. – С. 102-104.
- Преждевременные роды. Информационный бюллетень ВОЗ. Ноябрь 2016 г. [Электронный ресурс] // URL: http://who.int/mediacentre/factsheets (дата обращения 23.05.2017)
- Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии / ред. В.Н. Серова, Г.Т. Сухих, В.Н. Прилепской, В.Е. Радзинского – 3-е изд., перераб. и доп. – Москва: «ГЭОТАР-Медиа», 2016. – 187,413 с.
- Стандарты медицинской помощи. Акушерство и гинекология. – М.: «ГЭОТАР-Медиа», 2016. – 695,734 с.
- Ртищева Е. Надо ли в России спасать детей, рождающихся на 22 неделе беременности [Электронный ресурс] / Е. Ртищева // Доктор Питер. 18.06.2012. URL: http://doctorpiter.ru/articles/4129 (дата обращения 1.05.2017)
- Фаткуллин И.Ф. Эффективные практики в диагностике и терапии преждевременных родов [Электронный ресурс] / И.Ф. Фаткуллин // URL: http://www.arfpoint.ru/ E-ffektivnie-praktiki-v-diagnostike-i-terapii-prejdevremenih-rodov (дата обращения 13.06.2017).
Список литературы на английском языке / References in English
- Akusherstvo. Nacional'noe rukovodstvo [Obstetrics. National leadership] / red. G.M. Savel'evoj, G.T. Suhih, V.N. Serova, V.E Radzinskogo. – 2-e izd., pererab. i dop. [revised and expanded edition]. -М.: «GЕOTAR-Media», 2015. – 189, 264 p. [in Russian]
- Bashmakova N.V. Prognozirovanie prezhdevremennnyh rodov u zhenshhin s pervichnym i vtorichnym nevynashivaniem beremennosti v anamneze [Predicting premature births in women with a history of primary and secondary miscarriage in pregnancy] / N.V. Bashmakova, E.A. Vinokurova, O.S. Kraeva // Akusherstvo i ginekologija [Obstetrics and gynecology]. – 2012. – №5. – P. 29-33. [in Russian]
- Vinokurova E.A. Vozmozhnosti primenenija dopplerometrii matochnyh arterij dlja prognozirovanija gestoza [Possibilities of using uterine arteries dopplerometry to predict preeclampsia] / E.A. Vinokurova // Prenatal'naja diagnostika [Prenatal Diagnosis]. – M.: Real'noe vremja . – T.1. – №3. – P. 233. [in Russian]
- Vinokurova E.A. Prognosticheskoe znachenie dopplerometrii v razvitii pozdnego gestoza [Prognostic value of Dopplerometry in the development of preecampsia] / E.A. Vinokurova // Nauchn. Vestn. Tjumen. Medakademii [Scientific bulletin of the Tyumen medical academy]. – Tjumen' [Tyumen]. – 2001. – №1 (9). – P. 28-34. [in Russian]
- Vinokurova E.A. Profilaktika prezhdevremennyh rodov progestinami u zhenshhin s prezhdevremennymi rodami v anamneze [Prophylaxis of preterm births with progestins in women with preterm birth in anamnesis] / E.A. Vinokurova, N.V. Bashmakova // Akusherstvo i ginekologija [Obstetrics and gynecology]. – 2016. – №3. – P. 92-97. [in Russian]
- Nasirova F.Zh. Vzaimosvjaz' urogenital'noj infekcii s prezhdevremennymi rodami [Interrelation of the urogenital infection with preterm labor] / F.Zh. Nasirova, O.A.Jakubova, M.R. Mamadzhanova // Rossijskij jelektronnyj medicinskij zhurnal [Russian electronic medical journal]. – 2015. – №2 (16). – P. 107-111. [in Russian]
- Poljakova V.A. Klinicheskij opyt primenenija reovazografii u beremennyh s gestozom [Clinical experience of using rheovasography in pregnant women with preeclampsia ] / V.A. Poljakova // Medicinskaja nauka i obrazovanie Urala [Medical Science and Education of the Urals]. – Tyumen: «Akademija» , 2012. – №3 (71).T. 13. – P. 102-104. [in Russian]
- Prezhdevremennye rody. Informacionnyj bjulleten' VOZ. Nojabr' 2016 g. [Electronic resource] [Preterm birth. WHO Newsletter. November 2016] // URL: http://who.int/mediacentre/factsheets (accessed 23.05.2017). [in Russian]
- Rukovodstvo po ambulatorno-poliklinicheskoj pomoshhi v akusherstve i ginekologii [Manual on outpatient care in obstetrics and gynecology] / red. V.N. Serova, G.T. Suhih, V.N. Prilepskoj, V.E. Radzinskogo – 3-e izd., pererab. i dop. [revised and expanded edition]. – M.: «GЕOTAR-Media», – 2016. – 187, 413 p. [in Russian]
- Standarty medicinskoj pomoshhi. Akusherstvo i ginekologija [Standards of medical care. Obstetrics and gynecology]. – M.: «GEOTAR-Media», – 2016. – 695, 734 p. [in Russian]
- Rtishheva E. Nado li v Rossii spasat' detej, rozhdajushhihsja na 22 nedele beremennosti [Is it necessary to save children born in the 22nd week of pregnancy in Russia] [Electronic resource] / E. Rtishheva // Doktor Piter. 18.06.2012. – URL: http://doctorpiter.ru/articles/4129 (accessed: 1.05.2017). [in Russian]
- Fatkullin I.F. Jeffektivnye praktiki v diagnostike i terapii prezhdevremennyh rodov [Jelektronnyj resurs] [Effective practice in the diagnosis and therapy of preterm labor [Electronic resource] / I.F. Fatkullin // URL:http: www.arfpoint.ru/E-ffektivnie-praktiki-v-diagnostike-i-terapii-prejdevremenih-rodov(accessed:13.06.2017). [in Russian]
