ОСОБЕННОСТИ ЭКСТРЕННОЙ ХИРУРГИИ ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
ОСОБЕННОСТИ ЭКСТРЕННОЙ ХИРУРГИИ ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
Научная статья
Махкамов К.Э.1, Салаев А.Б.2, Махкамов М.К.3
1, 2, 3 Республиканский научный центр экстренной медицинской помощи, Ташкент, Узбекистан
* Корреспондирующий автор (hosiyatushka[at]gmail.com)
АннотацияНа основании анализа клинической базы данных, состоящих из 202 больных, оперированных по поводу тяжелой черепно-мозговой травмы пролеченных в условиях Республиканского научного центра экстренной медицинской помощи, выделен ряд особенностей техники операций при травматическом сдавлении головного мозга. Сформулированы рекомендации по выполнению отдельных этапов вмешательств, важные для улучшения результатов лечения наиболее тяжелого контингента нейрохирургических больных.
Ключевые слова: черепно-мозговая травма, внутричерепные гематомы, техника оперативных вмешательств, базальные цистерны мозга.
FEATURES OF EMERGENCY SURGERY OF SEVERE TRAUMATIC BRAIN INJURY
Research article
Makhkamov K.E.1, Salaev A.B.2, Makhkamov M.K.3
1, 2, 3 Republican Scientific Centre for Emergency Medicine, Tashkent, Uzbekistan
* Corresponding author (hosiyatushka[at]gmail.com)
AbstractBased on the analysis of the clinical database of 202 patients operated on for a severe traumatic brain injury treated in the Republican Scientific Centre for Emergency Medicine, a number of features of the operative technique for traumatic cerebral compression were identified. Recommendations on the implementation of individual stages of interventions are given, which are important for improving the treatment outcome for the most severe cohort of neurosurgical patients.
Keywords: traumatic brain injury, intracranial hematoma, operative technique, basal brain cistern.
Проблема лечения больных с тяжелой черепно-мозговой травмой (ТЧМТ) остается актуальной в современной медицине и имеет большое социально-экономическое значение. Основной контингент больных - лица наиболее трудоспособного возраста до 40-50 лет. Увеличение инвалидизации и затраты на последующее реабилитационное лечение приносят экономический ущерб любой стране мира, что определяет необходимость разработки новых методов лечения и диагностики.
В Республике Узбекистан в среднем в год за помощью обращается 120 тыс. пострадавших с ЧМТ, при чем 15% из них - с тяжелой формой травмы головного мозга, летальность остается высокой, варьируя по разным данным от 38 до 73% [1]. У нас в стране при поддержке правительства, нейрохирургия, как одна из самых высокотехнологичных специальностей, получила значительные возможности для переоснащения. Несмотря на усовершенствование службы скорой медицинской помощи, внедрение современных подходов к оказанию первой помощи на до и госпитальном этапе, оптимизации схем маршрутизации пациентов по нозологии, не все больные с ТЧМТ попадают в нейротравматологические отделения. Организованные выездные бригады нейрохирургов оказывают круглосуточную диагностическую и лечебную помощь по городским и районным стационарам, куда больные доставлены с мест происшествий. Единые подходы к максимально полным и исчерпывающим методам хирургического лечения, имеют особое значение в экстренной нейрохирургии.
Цель исследования
Разработка рекомендаций по тактике оперативного лечения при экстренной хирургии тяжелой черепно-мозговой травмы.
Материал и методы
Проведен анализ оперативного лечения 202 больных с ТЧМТ, находившихся на лечении в Республиканском научном центре экстренной медицинской помощи в период с 2018-2019г.. Возраст варьировал от 18 до 82 лет (в среднем 43,7±15,8 года). Мужчин было – 171 (86,4%), женщин – 27 (13,6%). Общая летальность составила 11 (5,4%). Средний балл по шкале ком Глазго (ШКГ) больных при поступлении в стационар составил 9,2±1,9. Критериями включения пациентов в исследование были наличие внутричерепной гематомы и отсутствие тяжелой сочетанной травмы, хронических гематом, конкурирующей соматической патологии. Всем больным провели оперативное лечение в течение первых 3-6 ч с момента поступления. Выполняли резекционно-декомпрессивную трепанацию черепа (РДТЧ) с удалением компримирующего субстрата, в 129 (63%) случаях проводили расширенные декомпрессивные трепанации с птериональным доступом, в 42 (20,75) оперативное лечение дополнено вскрытием базальных цистерн -цистернотомией. Средний объем патологического сдавливающего субстрата составил 61,3±12,2 мл. Субдуральная гематома диагностирована в 45(22,2%), внутримозговая гематома 7(3,4%), в большинстве случаев выявлено сочетание внутричерепной гематомы с контузионными очагами 150 (74%). Первичная диагностика проводилась на основании клинико-неврологических данных и результатах мультиспиральной компьютерной томографии (МСКТ).
Результаты и их обсуждение
Результаты оценены по шкале исходов Глазго, из них хорошее восстановление отмечено в 109 (53%) случаях, умеренная инвалидизация 46 (22,7%), грубая инвалидизация 30 (14,8%), стойкое вегетативное состояние 6 (2,9%), умерло 11(5,4%).
В настоящее время к рекомендуемым хирургическим способам лечения тяжелой ЧМТ относят контролируемый сброс цереброспинальной жидкости (ЦСЖ) из желудочков мозга и РДТЧ[6,7]. Основным недостатком выведения ЦСЖ является невозможность установки вентрикулярного катетера при отеке головного мозга (ОГМ) [8], [10]. Дороговизна и отсутствие их в неспециализированных стационарах заставляют искать новые подходы к лечению данной категории больных. Отсутствие четких показаний к проведению РДТЧ[3] в современных руководствах, связана, прежде всего, с сохраняющейся высокой летальностью и осложнениями. Техника проведения РДТЧ различная в разных клиниках, что зависит от обеспеченности стационара оборудованием и инструментарием, опыта и осведомленности нейрохирургов, наличие увеличительной техники (интраоперационный микроскоп, биноокулярные лупы). Отсутствие единого подхода к проведению и технике РДТЧ приводит к различным результатам, порой зависящим от этого (недостаточность костного окна, различие высоты и нижнего края костного дефекта, развитие послеоперационного пролапса мозга, вторичная ишемия в результате сдавления в костном окне и др.).
Применение цистернотомии при РДТЧ изменяет качество и уровень вмешательства, вносит микрохирургический подход к лечению ТЧМТ.
Основываясь на исследованиях свидетельствующих о том, что образование ОГМ, связано с вхождением ЦСЖ в паренхиму головного мозга через малорезистентные пространства Вирхова-Робина (ПВР) [5] и данных, что после травмы глимфатическое удаление избыточной интерстициальной жидкости уменьшается [4], позволяя ЦСЖ перемещаться из мозговых цистерн в мозг после ЧМТ, мы пытались разрешить проблемы более быстрого разрешения послеоперационного отека, раннюю санацию ликворных пространств, создание дополнительного декомпрессивного эффекта, и раннего восстановления внутричерепных градиентных соотношений (рис. 1) [9].
Среди 42 случаев применения цистернотомии летальный исход, вследствие прогрессирования ОГМ отмечен в 1(2%) случае, скопление подлоскутных гидром в 4 (8,1%), постравматическая гидроцефалия в 2 (4%)случаях.
Выбор метода оперативного лечения в экстренном порядке определяется дежурным нейрохирургом согласно стандартам лечения принятым в учреждении. Немалую роль играет стаж и опыт работы хирурга, владение определенными навыками, а также оснащенность стационара диагностическим оборудованием и интраоперационнным инструментарием. Оперативное лечение больных с ТЧМТ должно быть радикальным, максимально полным, с минимализацией риска рецидива гематом, ущемления вещества мозга в костном окне, без необходимости реопераций.
На основании данных литературы и нашего опыта предложены следующие рекомендации выполнения односторонней РДТЧ.
- На операционном столе больного позиционируют на спине с возвышенным головным концом 25–30 градусов, поворачивая голову в контралатеральную сторону. Голову фиксируют головодержателем и подведением валика под плечо на стороне операции, что исключает резких движений головы пациента при выполнении костной части трепанации и избыточных сгибаний шеи, которые приводят к нарушению венозного оттока и усугублению отека мозга.
- Перед разрезом кожи для уменьшения кровотечения из множественных мелких сосудов кожи и подкожной клетчатки используют с вазоконстрикторной целью инфильтрация по линии разреза раствора вазоконстриктора (Р.Адреналина 0,18%-1мл, Р. Натрия хлорид 0.9%-100мл, Р. Лидокаина 2%-4мл) (Рис.2).
- Выполняется стандартный разрез по типу знака вопроса – trauma flap(рис.3). Кожный разрез начинают на 1 см кпереди от козелка на уровне скулового отростка, затем продолжают кверху и слегка кпереди от уха, далее кзади по направлению к теменно-затылочной области, огибают теменной бугор и следуют парасагиттально к лобной области, не доходя 2–2,5 см до средней линии и кпереди, до границы волосистой части головы. Ветвь поверхностной височной артерии и вены необходимо сохранить, взяв на держалки (рис.4). В дальнейшем кожа разрезается до височной мышцы, которая далее рассекается электроножом. Образованный лоскут откидывается одним блоком.
- Наложение фрезевых отверстий и выпиливание костного лоскута выполняются традиционно – после отслойки надкостницы накладывают несколько фрезевых отверстий и осуществляют резекцию кости кусачками Люэра или краниотомом в границах: спереди – до уровня латеральной границы орбиты, сзади – до 4 см кзади от наружного слухового отверстия, сверху – до уровня верхнего сагиттального синуса, снизу – до уровня средней черепной ямки, осуществляя подвисочную декомпрессию, освобождая тем самым полюс височной доли. После выпиливания костного лоскута по его периметру и периметру костного окна сверлом выпиливается несколько отверстий диаметром 2–3 мм для последующего подшивания твёрдой мозговой оболочки (ТМО) с целью профилактики послеоперационных эпидуральных гематом. При повреждения базальных отделов лобной и височной доли, дополнительно проводится птерионеальный доступ с резецированием крыла основной кости, до достижения единой плоскости с латеральной частью передней черепной ямки, что создает более большой обзор в операционной ране и возможность микрохирургических манипуляций, достигается декомпрессия проекции сильвиевой щели и её анатомических структур (рис.5).
- Вскрытие ТМО должно предотвращать ранение подлежащей коры при выраженном отеке мозга. Для этого лезвие скальпеля направлено по касательной к поверхности наружного листка ТМО, кончиком скальпеля захватывается ее наружный листок и приподнимается с одновременным захватыванием её пинцетом, при этом создаются местные условия декомпрессии под оболочкой, куда устремляется ликвор, создавая защиту мозга от ранения при вскрытии внутреннего листка ТМО. Оболочка вскрывается на расстоянии, отступая более толщины кости от края дефекта, для того чтобы избежать ранения коры о края дефекта в случаях пролабирования мозга (рис. 6).
- Удаление гематомы. Сгустки крови удаляются отмыванием струей физиологического раствора и электроотсосом – вокруг трепанационного окна. Нельзя манипулировать отсосом «вслепую» за его краями, это может спровоцировать кровотечение из корковых артерий или переходных вен. На этом этапе обязательно использование бинокулярной лупы с осветителем или операционного микроскопа, позволяя ревизировать полюс лобной доли, базальные части височной и лобной долей.
- Санация очагов размозжения мозга. Удаляются явно нежизнеспособные участки размозжения мозгового вещества в виде мозгового детрита и сгустков крови, вызывающих дополнительный масс эффект и зоны перифокального отека.
- При множественных контузионных очагах, массивном субарахноидальном кровоизлиянии, вялой пульсации мозга выполняется цистернотомия с целью санации ликвора из базальных цистерн, дополнительной внутренней декомпрессии. Доступ к основанию черепа осуществляется методом «пинцет и отсос», путём тракции полюса лобной доли. В последующем визуализируется зрительный нерв со стороны доступа (рис.7 а, б), вскрывается оптико-хиазмальная цистерна (рис. 8 в, г), далее вскрывается оптико-каротидная цистерна методом острой диссекции тупоконечными микроножницами, что позволяет уменьшить риск неконтактного разрыва сосудов (рис.9). Диссекция оптико-каротидной цистерны проводится с медиальной части внутренней сонной артерии и латеральной части зрительного нерва, так как, там отсутствуют перфорантные артерии. Диссекция продолжается в дистальном направлении до проксимальной части сильвиевой щели. В последующем производится вскрытие межножковой цистерны, т.е. мембраны Лиликвиста. Ход хирургического доступа направляется в проекцию прехиазмальной цистерны, которая в последующем вскрывается путем острой диссекции (рис.10). Визулизируется хиазма, терминальная пластинка (рис.11), далее, производится вскрытие терминальной пластинки (рис.12 д, е.). После вскрытия всех вышеперечисленных цистерн мозга достигается релаксация мозгового вещества с появлением удовлетворительной пульсации (Рис. 13 ж, з).
- При развитии интраоперационного злокачественного отека мозга, нужно действовать строго последовательно, паническое зашивание раны недопустимо. Нужно быстро оценить достаточность костного окна с учетом ситуации, при необходимости быстрое расширение по периметру, дополнительно резекция височной мышцы, удаление контузионных очагов и малофункциональных зон мозга (передние трети средней и нижней височной извилин[11]), вскрытие пре и хиазмальной цистерн до появления ликвора.
- Особое внимание должно уделяться гемостазу. В остром периоде травмы из-за реактивной гиперемии ткани кровоточат интенсивнее, мозговое вещество на фоне отека более ранимое, кроме того, у всех больных с острой травмой имеются нарушения свертываемости крови и рецидивы или послеоперационные гематомы являются одной из ведущих причин неблагоприятных исходов. Следует избегать тракций мозга, резких и грубых манипуляций в ране, особое внимание следует обращать на степень разрежения аспирации - ее чрезмерность приводит к рецидиву кровотечения из ранее тромбированных, или механическому повреждению интактных сосудов. В случае же развития кровотечения надо четко визуализировать кровоточащий сосуд путем орошения раны или временным прижатием влажных ватников и коагулировать его, начиная с небольшой силы тока. При диффузном кровотечении следует избегать коагуляции, которая может еще больше его спровоцировать. Лучше применить гемостатическую рассасывающуюся марлю «Суржицель» или препарат «Тахокомб». ТМО в конце операции ушивают парусом с дополнительной заплатой из апоневроза височной мышцы или надкостницы, при этом создается дополнительное резервное пространство для циркуляции ликвора, реализации послеоперационного отека мозга без нарушения ликворо и гемодинамики мозга.
- К концу операции необходимо адекватное дренирование раны. Применение с этой целью резиновых полосок часто неэффективно, лучше применять мягкие, тонкие силиконовые трубки, которые оставляют в ложе удаленной внутричерепной гематомы или в проекции цистерн мозга, что позволяет дополнительно санировать ликвор и снижать ВЧГ.
Выводы
В условиях экстренного хирургического лечения больных с ТЧМТ, наиболее частыми видами оперативных вмешательств являются РДТЧ в лобно-височной области дополненная современными методиками - расширенный птериональный доступ, цистернотомия базальных цистерн. В связи с высокой частотой послеоперационных осложнений в виде отека мозга и рецидива гематом основное внимание должно быть сосредоточено на создании адекватной декомпрессии, гемостазе и дренировании операционной раны. Оперативное лечение должно быть максимально полным и адекватным тяжести травмы мозга.
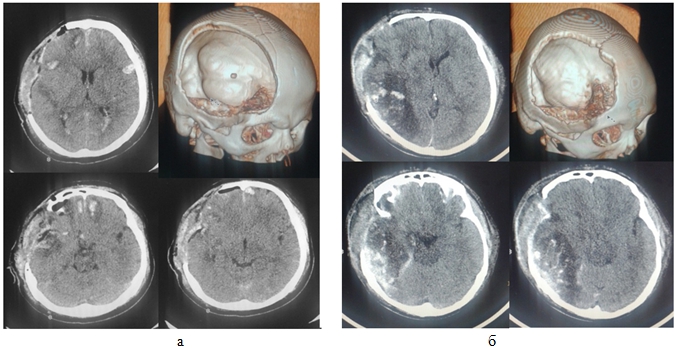
Рис. 1 – Сравнительная МСКТ в послеоперационный период а) РДТЧ с удалением внутричерепной гематомы и контузионного очага с дополнительной цистернотомией, визулизируется обводная цистерна б) РДТЧ с удалением внутричерепной гематомы и контузионного очага без цистернотомии, сохраняется отек, сдавление цистерн основания мозга
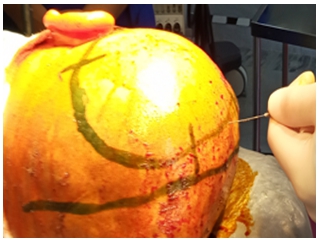
Рис. 2 – Введение вазоконстриктора по линии разреза кожи
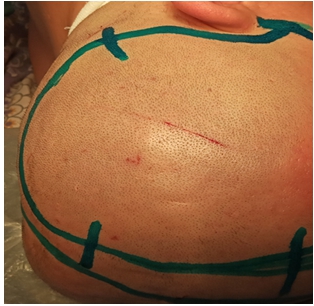
Рис.3 – Разметка линии разреза по типу знака
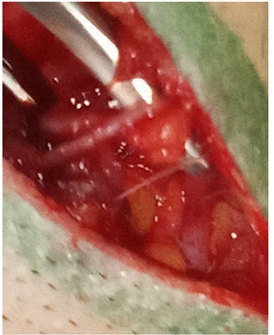
Рис. 4 – Сохранение ветвей поверхностной височной артерии
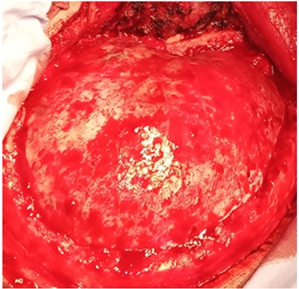
Рис.5 – Птерионеальный доступ с резецированием крыла основной кости
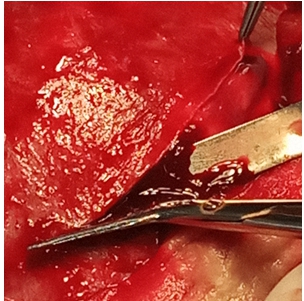
Рис. 6 – Вскрытие ТМО, отступ от края костного дефекта на толщину кости
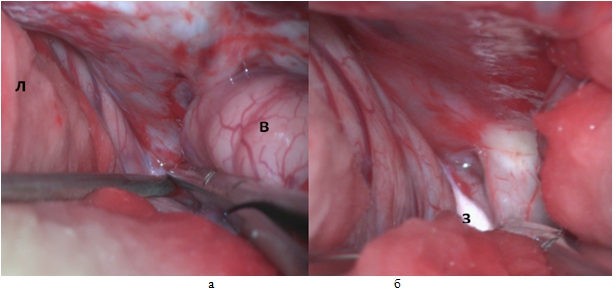
Рис. 7 – а) доступ к зрительному нерву методом пинцет-отсос, л-лобная доля, в-височная доля б) вскрыта цистерна зрительного нерва з – зрительный нерв
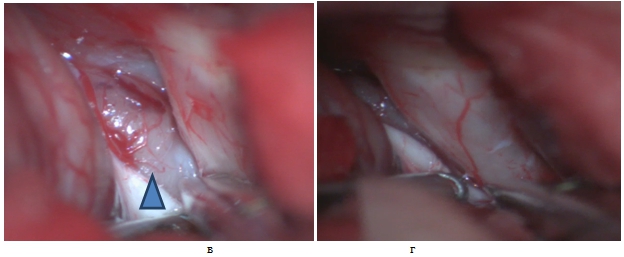
Рис. 8 – в) обнажена оптико-хиазмальная цистерна обозначено треугольником г) вскрытие микроножницами оптикохиазмальной цистерны
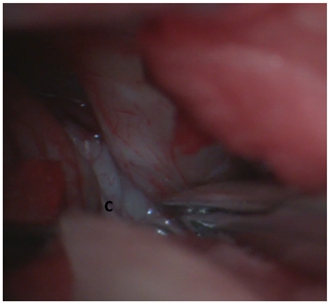
Рис. 9 – Вскрытие цистерны сонной артерии с – сонная артерия
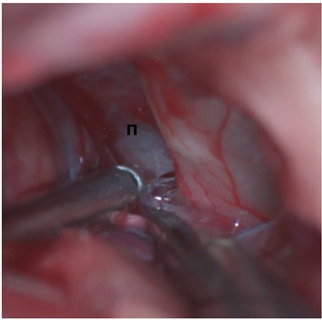
Рис. 10 – Обнажена прехиазмальная цистерна п – прехиазмальная цистерна
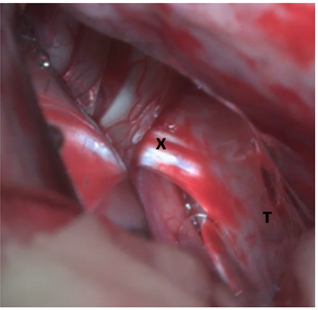
Рис. 11 – Обнажена хиазма, доступ к терминальной пластинке х – хиазма зрительного нерва, т – терминальная пластинка
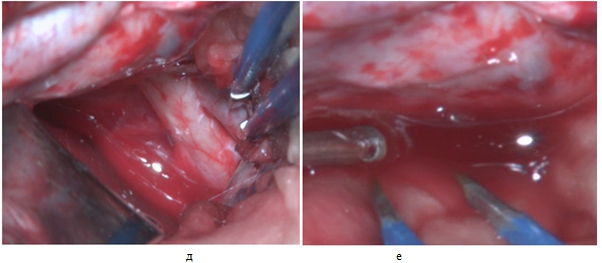
Рис. 12 – д) вскрытие терминальной пластинки, е) обильное поступление эритрохромного ликвора
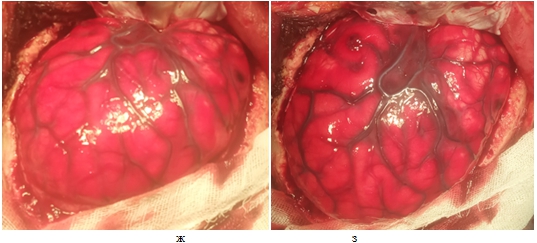
Рис. 13 – ж) нарастание отека мозга до вскрытия цистерн, з) спадение отека и появление пульсации после цистернотомии
| Конфликт интересов Не указан. | Conflict of Interest None declared. |
Список литературы / References
- Махкамов К.Э. Методы хирургического лечения тяжелой черепно-мозговой травмы / Махкамов К.Э., Салаев А.Б. // Вестник экстренной медицины 2018г. Том 11 №4 стр 73
- Струк Ю.В. Оказание экстренной нейрохирургической помощи / Струк Ю.В. // Журнал им. Н.В.Cклифосовского «Неотложная медицинская помощь» - №3от 2015 стр 36.
- Bulloсk R.М.. Management and prognosis of severe traumatic brain injury / Bulloсk R.М., Chesnut R.M., Clifton G.L. // Brain Trauma Foundation (c), Vashington, 2000. — 286 р.
- Cherian I. Cisternostomy for traumatic brain injury: Pathophysiological mechanisms and surgical technical notes. / Cherian I, Bernardo A, Grasso G. // World Neurosurg. 2016;29:51–7.
- Iliff J.J. Impairment of glymphatic pathway function promotes tau pathology after traumatic brain injury. / Iliff JJ, Chen MJ, Plog BA, Zeppenfeld DM, Soltero M, Yang L, et al. J Neurosci. 2014;34:16180–93
- Iliff J.J. A paravascular pathway facilitates CSF flow through the brain parenchyma and the clearance of interstitial solutes, including amyloid beta / Iliff JJ, Wang M, Liao Y et al, Sci Transl Med. 2012;4:147ra111.
- Jonston H.I. Raised intracranial pressure and cerebral blood flow.3.Venous outflow tract pressure and vascular resistances in experimental intracranial hypertension / Jonston H.I., Rowan J.O. // J.Neurol. Neurosurg. Psychiatry 1974; 37: 392-40240.
- Li L.M. Review article: the surgical approach to the management of increased intracranial pressure after traumatic brain injury / Li L.M., Timofeev I., Czosnyka M., Hutchinson P.J. // Anesth Analg. — 2010. — Vol. 111 (3). — P. 736-748
- Makhamov K.E. Estimation of results and microsurgical aspect at severe craniocerebral injury / Makhamov K.E., Salaev A.B. // American Journal of Medicine and Medical Sciences 2019, 9(10): 365-371 DOI: 10.5923/j.ajmms.20190910.03
- Neurotrauma and critical care of the brain / Edited by J.Jallo, C.M. Loftus. — New York-Stuttgart: Thieme, 2009. —485 p
- Puras Y.V. Selective microsurgical resection of the temporal lobe in the surgical treatment of the dislocation syndrome of patients with severe traumatic brain injury / Puras Y.V., Talypov A.E., Khovrin D.V., Krylov V.V. // Journal of Neurosurgery, № 2, 2012.p 46
Список литературы на английском языке/ References in English
- Mahkamov K.E. Metody khirurgicheskogo lecheniya tyazheloi cherepno-mozgovoi travmy [Methods of Surgical Treatment of Severe Traumatic Brain Injury] / Mahkamov K.E., Salaev A.B.// Vestnik ekstrennoy meditsiny [Herald of Emergency Medicine] – 2018. – Volume 11, - No. 4 – p. 73 [In Russian]
- Struk Yu.V. Okazanie ekstrennoi neirokhirurgicheskoi pomoshchi [Provision of Emergency Neurosurgical Care] / Struk Yu.V. // Zhurnal im. N.V.Cklifosovskogo «Neotlozhnaya meditsinskaya pomoshch'» [Magazine named after N.V. Sklifosovskiy “Emergency Medical Care”] – No. 3. – 2015, – p. 36. [In Russian]
- Bulloсk R.М.. Management and prognosis of severe traumatic brain injury / Bulloсk R.М., Chesnut R.M., Clifton G.L. // Brain Trauma Foundation (c), Vashington, 2000. — 286 р.
- Cherian I. Cisternostomy for traumatic brain injury: Pathophysiological mechanisms and surgical technical notes. / Cherian I, Bernardo A, Grasso G. // World Neurosurg. 2016;29:51–7.
- Iliff J.J. Impairment of glymphatic pathway function promotes tau pathology after traumatic brain injury. / Iliff JJ, Chen MJ, Plog BA, Zeppenfeld DM, Soltero M, Yang L, et al. J Neurosci. 2014;34:16180–93
- Iliff J.J. A paravascular pathway facilitates CSF flow through the brain parenchyma and the clearance of interstitial solutes, including amyloid beta / Iliff JJ, Wang M, Liao Y et al, Sci Transl Med. 2012;4:147ra111.
- Jonston H.I. Raised intracranial pressure and cerebral blood flow.3.Venous outflow tract pressure and vascular resistances in experimental intracranial hypertension / Jonston H.I., Rowan J.O. // J.Neurol. Neurosurg. Psychiatry 1974; 37: 392-40240.
- Li L.M. Review article: the surgical approach to the management of increased intracranial pressure after traumatic brain injury / Li L.M., Timofeev I., Czosnyka M., Hutchinson P.J. // Anesth Analg. — 2010. — Vol. 111 (3). — P. 736-748
- Makhamov K.E. Estimation of results and microsurgical aspect at severe craniocerebral injury / Makhamov K.E., Salaev A.B. // American Journal of Medicine and Medical Sciences 2019, 9(10): 365-371 DOI: 10.5923/j.ajmms.20190910.03
- Neurotrauma and critical care of the brain / Edited by J.Jallo, C.M. Loftus. — New York-Stuttgart: Thieme, 2009. —485 p
- Puras Y.V. Selective microsurgical resection of the temporal lobe in the surgical treatment of the dislocation syndrome of patients with severe traumatic brain injury / Puras Y.V., Talypov A.E., Khovrin D.V., Krylov V.V. // Journal of Neurosurgery, № 2, 2012.p 46
