ВЛИЯНИЕ ПРОЛОНГИРОВАННОЙ ГОСПИТАЛИЗАЦИИ В ОРИТ НА ЧАСТОТУ РАЗВИТИЯ ПОСЛЕОПЕРАЦИОННОГО ДЕЛИРИЯ
Мамонов А.Г.1, Пастухова Н.К.2
1ORCID: 0000-0001-7731-5471, Соискатель; 2 доктор медицинских наук, профессор, Санкт-Петербургский государственный педиатрический медицинский университет.
ВЛИЯНИЕ ПРОЛОНГИРОВАННОЙ ГОСПИТАЛИЗАЦИИ В ОРИТ НА ЧАСТОТУ РАЗВИТИЯ ПОСЛЕОПЕРАЦИОННОГО ДЕЛИРИЯ
Аннотация
Исследование посвящено выявлению связи между длительной госпитализацией в отделение реанимации и интенсивной терапии (ОРИТ) и развитием послеоперационного делирия. Были сформированы однородные по тяжести состояния группы пациентов, пациенты из первой группы находились в ОРИТ в течении 17,3±2,4 часов. Пациенты второй группы находись в ОРИТ более 72 часов по причинам, не связанным с их состоянием. В первой группе делирия выявлено не было, во второй у 24,07% пациентов развился послеоперационный делирий. Так же во второй группе зафиксированы летальные исходы у 5,55% пациентов. Выявлено, что чем длительней госпитализация, тем вероятность развития послеоперационного делирия значительно возрастает.
Ключевые слова: послеоперационный делирий, послеоперационная когнитивная дисфункция
Mamonov A.G.1, Pastuhova N.K.2
1ORCID: 0000-0001-7731-5471, postgraduate student; 2 MD, Professor, Saint Petersburg State Pediatric Medical University
EFFECT OF PROLONGED HOSPITALIZATION IN ICU ON POSTOPERATIVE DELIRIUM
Abstract
The purpose of the study is to reveal relation prolonged being in the ICU and postoperative delirium. All patients was separated on 2 groups: 24 patients was in ICU during 17,3±2,4 hours, 54 patients were in ICU more than 72 hours. In the first group were not cases of delirium, but in second group 13 patients had delirium. Separation of patients of comparable severity of the condition group for the duration of a being in the ICU showed that prolonged hospitalization in the ICU is a risk factor of postoperative delirium.
Keywords: postoperative delirium, postoperative cognitive dysfunction, intensive care unit
Проблема патологии центральной нервной системы (ЦНС) после оперативных вмешательств под общей анестезией является одной из актуальных в неврологии и анестезиологии. Такое пристальное внимание к ней связано, прежде всего, с высокой частотой анестезиологических осложнений, спорностью решения вопроса об их предотвратимости, банальностью их причин и огромной повреждающей способностью, увеличением числа и размеров судебных исков за анестезиологические ошибки.
Послеоперационный делирий в настоящее время недостаточно изучен вследствие методологических трудностей и недостаточного консенсуса по поводу его определения. Следует отметить, что термин «делирий» в российской и англоязычной психиатрии означает отнюдь не одно и то же. Россияне склонны определять этот термин намного более строго и узко, англичане и американцы — более широко. В частности, в российской психиатрии наряду с делирием выделяются и другие формы экзогенного помрачения сознания — аменция, сумерки, острая спутанность; в англоязычных же странах все эти синдромы поглощаются термином «делирий».
Снижение повреждающего действия общего обезболивания на ЦНС – непременное условие его высокого качества, что имеет особую значимость для пациентов молодого трудоспособного возраста. Единственный путь профилактики патологии ЦНС после оперативных вмешательств в условиях длительной общей анестезией — своевременная диагностика и патогенетически обоснованная терапия.
Пребывание в отделении реанимации и интенсивной терапии нередко представляет стресс даже для здорового человека. Для прооперированного пациента с остаточными явлениями наркоза и болевым синдромом отделение, как правило, оказывается неприятной неожиданностью. Незнакомое окружение, монотонный шум от работы аппаратуры, постоянное освещение, инверсия сна из-за круглосуточного режима работы персонала часто приводят к нарушениям когнитивных функций. Наличие дренажей, катетеров, мониторинг витальных функций, длительная инфузионная терапия и т.д. вызывает дискомфорт и усугубляет нарушения психики. Большое значение в профилактике послеоперационного делирия имеет эффективное обезболивание. Болевой синдром как симптомокомплекс имеет свои субъективные и объективные признаки (симптомы). Наряду с субъективными болевыми ощущениями болевой синдром объективно проявляется тахикардией, гипертензией, тахипноэ, ограничением экскурсий грудной клетки и передней брюшной стенки, спазмом сфинктеров, нарушением терморегуляции. В наибольшей степени риску развития послеоперационного делирия подвержены пациенты пожилого и старческого возраста, особенно перенёсшие ОНМК или ТИА. Так же, рутинное назначение бензодиазепинов в качестве седативных препаратов провоцирует развитие делириозного синдрома. Развитие делирия у пациента существенно осложняет работу персонала и затрудняет проведение лечебных мероприятий и процедур, которые требуют осознанных и содружественных действий со стороны пациента. Послеоперационный делирий – серьёзный фактор, увеличивающий летальность [1,2].
Материалы и методы исследования: За период 2011-2015 гг. в ОРИТ после плановых оперативных вмешательств наблюдались 78 пациентов (43 женщины, 35 мужчин, средний возраст 67,5±4,1года). У пациентов исследован анамнез и психоэмоциональный статус. Таких проблем как: хроническая интоксикация алкоголем, соматическая патология в стадии декомпенсации, сепсис не зарегистрировано. По длительности пребывания в ОРИТ пациенты разделены на 2 группы. Пациенты первой группы - 24 человека (14 мужчин и 10 женщин, возраст 68,3±2,8 лет) находились в ОРИТ 17,3±2,4 часа. За этот период полностью восстановлено ясное сознание, мышечный тонус и эффективное самостоятельное дыхание. Дальнейшее лечение пациентов проводилось в условиях хирургического отделения с присутствием родных и близких. Вторая группа - 54 пациента (21 мужчина и 33 женщины, возраст 65,7±4,5 лет) находилась в ОРИТ более 72 часов по парамедицинским показаниям, не связанным с тяжестью состояния: отсутствие родственников у пациентов, требующих ухода; отсутствие мест в профильном отделении; по просьбе лечащего врача и т.д. По тяжести состояния, заболеваниям, операции, интенсивной терапии группы однородны. Для комфортного сна и профилактики развития делирия на ночь всем пациентам вводился галоперидол по 5-10 мг в/в [4]. Скрининг пациентов на наличие делирия проводился с использованием опросника CAM-ICU [3], при подозрении на делирий пациент осматривался психиатром для верификации диагноза.
Результаты исследования. В течение основного заболевания и сопутствующей патологии каких-либо отклонений не отмечалось. У первой группе пациентов не наблюдалось нарушений психического статуса. У 13 (24,07%) пациентов второй группы на 1,9±0,5 сутки послеоперационного периода развился делирий с психомоторным возбуждением и без него. У подавляющего большинства пациентов делирий сопровождался слуховыми и зрительными галлюцинациями, дезориентацией в месте и времени, однако в своей личности были ориентированы все пациенты. Длительность делирия составила 2,9±0,2 суток, что увеличило сроки госпитализации в ОРИТ до 5,8±0,8 суток. Общая продолжительность госпитализации в первой группе составила 18,3±1,1 суток, во второй 24,6±2,3 суток. После выхода из делирия пациенты отмечали, что психоэмоциональному нарушению предшествовали страх перед незнакомой обстановкой, наличие непонятных звуков, отсутствие знакомых лиц и т.д. У пациентов первой группы летальных исходов не зарегистрировано, во второй группе - 3 летальных исхода (5,55%).
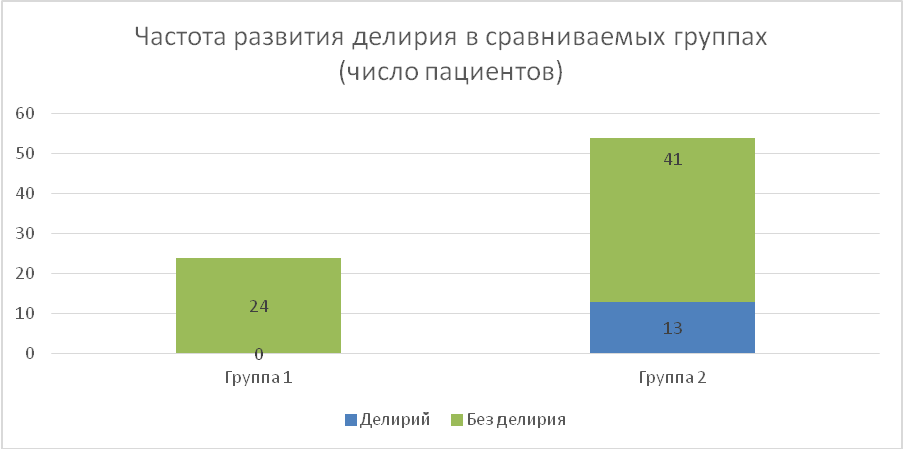
Рис.1 Частота развития делирия.
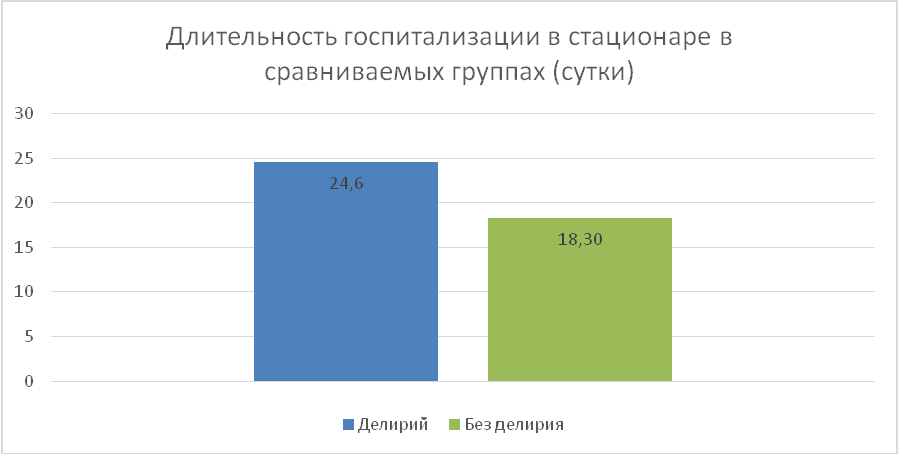
Рис. 2 Длительность госпитализации в стационаре.
Результаты исследования согласуются с многочисленными наблюдениями, в которых не выявлена зависимость частоты развития послеоперационного делирия от метода анестезии, но выявлена зависимость от места, где проводилось лечение в послеоперационном периоде. Так, делирий выявляется крайне редко в «стационарах одного дня» и при лечении в палатах с полным доступом родных и близких.
Следует помнить, что любое бредовое состояние (делирий) может быть обусловлено нарушением функционального равновесия между потребностью и обеспечением мозга кислородом, поэтому у всех пациентов, находящихся в состоянии делирия, необходимо исключить наличие гипоксии. Гипоксия может быть обусловлена ишемией головного мозга, легочной или сердечной эмболией, гиповентиляцией, тяжелой анемией или артериальной гипотонией. Послеоперационный делирий может быть также спровоцирован наличием эндокринной дисфункции, электролитного дисбаланса, послеоперационной боли, переполнением мочевого пузыря, гипер- или гипогликемией, наркотическим опьянением или синдромом отмены приема наркотических и психотропных препаратов (при наркомании, токсикомании).
Выводы. 1. Нахождение в незнакомой обстановке при отсутствии знакомых и родных более 24 часов у лиц пожилого возраста может провоцировать нарушение психоэмоционального статуса и увеличивает вероятность развития послеоперационного делирия, что в свою очередь связано с увеличением сроков госпитализации и летальности.
2. При проведении оперативного лечения с дальнейшей необходимостью лечения в ОРИТ лицам пожилого возраста в дооперационном периоде целесообразна психологическая подготовка с разъяснением ситуации, условий пребывания в ОРИТ, а возможно и посещение родственников.
Литература
- Пастухова Н.К., Бойко Д.Н. Выбор тактики лечения пациентов старше 60 лет с деструктивным холециститом, осложнённым абдоминальным сепсисом // Вестник хирургии им. И.И. Грекова. – 2007. – № 3. – С.51-53.
- Шнайдер Н.А., Салмина А.Б. Неврологические осложнения общей анестезии. 2-е издание (переработанное и дополненное). — М.: Медика, 2009. — 280 с., ил.
- Ely E. W. et al. Evaluation of delirium in critically ill patients: validation of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU) //CRITICAL CARE MEDICINE-BALTIMORE-. – 2001. – Т. 29. – № 7. – С. 1370-1379.
- Mark Borthwick et all., UKCPA: Detection, prevention and treatment of delirium in critically ill patients. Version 1.2, 2006
References
- Pastuhova N.K., Bojko D.N. Vybor taktiki lecheniya pacientov star-she 60 let s destruktivnym holecistitom, oslozhnyonnym abdomi-nal'nym sepsisom // Vestnik hirurgii im. I.I. Grekova. – 2007. – №.3. – S.51-53.
- SHnajder N.A., Salmina A.B. Nevrologicheskie oslozhneniya obshchej anestezii. 2-e izdanie (pererabotannoe i dopolnennoe). — M.: Medika, 2009. — 280 s., il.
- Ely E. W. et al. Evaluation of delirium in critically ill patients: validation of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU) //CRITICAL CARE MEDICINE-BALTIMORE-. – 2001. – Т. 29. – № 7. – С. 1370-1379.
- Mark Borthwick et all., UKCPA: Detection, prevention and treatment of delirium in critically ill patients. Version 1.2, 2006
