ЭНДОКРИННАЯ ПАТОЛОГИЯ У ПОДРОСТКОВ ГОРОДА КРАСНОДАРА
Бурлуцкая А.В.¹, Шадрин С.А.², Статова А.В.³
¹заведующая кафедрой педиатрии № 2 ФГБОУ ВО КубГМУ Минздрава России, д.м.н., ²профессор кафедры педиатрии № 2 ФГБОУ ВО КубГМУ Минздрава России, д.м.н., ³ORCID: 000-0003-3632-1386, ассистент кафедры педиатрии № 2 ФГБОУ ВО КубГМУ Минздрава России
ЭНДОКРИННАЯ ПАТОЛОГИЯ У ПОДРОСТКОВ ГОРОДА КРАСНОДАРА
Аннотация
В статье представлена частота патологии эндокринной системы по результатам углубленной диспансеризации 14-летних подростков города Краснодара. Результаты получены после проведения объективного осмотра, данных УЗИ щитовидной железы и исследования спектра тиреоидных и половых гормонов. Самая частая патология – ожирение. Практически у каждого десятого подростка отмечается пальпируемая щитовидная железа, чаще вышеуказанная патология выявляется у девушек. Структурные нарушения по данным УЗИ щитовидной железы зарегистрированы у каждого четвертого обследованного.
Ключевые слова: дети, подростки, эндокринная патология, диспансеризация.Burlutskaya A.V.¹, Shadrin S.A.², Statova A.V.³
¹The manager of chair, Federal State Budgetary Educational Institution of Higher Education «Kuban state medical university» of Ministry of Health of the Russian Federation, the doctor medical of sciences, ²The professor of chair, Federal State Budgetary Educational Institution of Higher Education «Kuban state medical university» of Ministry of Health of the Russian Federation, the doctor medical of sciences, ³ORCID: 000-0003-3632-1386, the assistant of chair, Federal State Budgetary Educational Institution of Higher Education «Kuban state medical university» of Ministry of Health of the Russian Federation
ENDOCRINE PATOLOGY OF TEENAGERS OF KRASNODAR
Abstract
The article presents the frequency of endocrine sistems in view of the results of the preventive medical check-up of 14-year-old teenagers of Krasnodar (according to the findings of physical examination, ultrasound investigation of thyroid gland and research on thyroid and sexual hormones ). Obesity is the most popular pathology. In actual fact the palpable thyroid gland is registered in one in ten cases and the above mentioned pathology is revealed among girls on a more frequent basis. According to ultrasonic thyroid gland research structural infringements are registered in one in four.
Keywords: children, teenagers, endocrine pathology, prophylactic.
За последние десять лет в состоянии здоровья детей и подростков сформировались устойчивые негативные тенденции.
По данным литературы отмечается тенденция увеличения патологии эндокринной системы у детей. В Российской Федерации среди детей в возрасте 0–14 лет болезни эндокринной системы составляют 3,7%, а среди подростков 15–17 лет – 12,1% в общей структуре всей патологии [8,10]. Эндокринные заболевания отличается длительностью течения и последующими осложнениями, ухудшающими качество жизни.
Повсеместно наблюдается увеличение числа детей, страдающих ожирением. В развитых странах мира до 25% подростков имеют избыточную массу тела, а 15% - страдают ожирением [2]. В Европе лишний вес наблюдается у 10–30% детей 7–11 лет и у 8–25% подростков 14–17 лет [16].
По данным отечественной литературы в Российской Федерации ожирение диагностируется у 5,5% детей, проживающих в сельской, и у 8,5% - городской местности, среди них избыток массы тела зарегистрирован у 11,8%, ожирение - у 2,3% детей [2].
Болезни щитовидной железы (ЩЖ) занимают значимое место в эндокринной патологии у детей и подростков [1]. Патологические состояния вследствие снижения потребления йода являются превалирующими. В мире около 31% детей не защищены от йодного дефицита; в Европе эта цифра больше и составляет 52% [7]. По данным ВОЗ, у 13% всего человечества имеют место те или иные йоддефицитные состояния, из них у 655 млн. диагностирован зоб [17]. Частота эндемического зоба у школьников в России составляет 15–25%, а по отдельным регионам – до 40% [3].
Аутоиммунный тиреоидит по частоте составляет 40% всей патологии ЩЖ у детей и подростков, его распространенность в детском возрасте находится в пределах 0,1–1,2% [9,11].
Таким образом, изучение заболеваемости, своевременная диагностика и профилактика эндокринных заболеваний у детей представляется весьма актуальными.
Целью данной работы является изучение частоты и структуры эндокринной патологии у 14-летних подростков города Краснодара.
Методика исследования
Обследованы 578 подростка (301 юноша и 277 девушка). Все юноши и девушки осмотрены эндокринологом, неврологом, окулистом, отолярингологом, хирургом, ортопедом, девочки - гинекологом, мальчики - урологом. При объективном исследовании осуществлена оценка физического и полового развития, состояние ЩЖ. По данным УЗИ ЩЖ оценивалась структура и объем железы. Проведенное УЗИ органов малого таза у девушек и органов мошонки у юношей позволило выявить структурные нарушения репродуктивных органов. По показаниям произведено исследование гормонов крови: спектр тиреоидных, половых гормонов.
Результаты и обсуждения
По данным жалоб, анамнеза и осмотра подростков получены следующие результаты. Те или иные изменения в эндокринной системе выявлены у 20,4% подростков (20,9% юношей, 19,9% девушек).
Ожирение представляет самую распространенную патологию – 14,4% всех подростков. Пальпируемая ЩЖ, включая определяемый перешеек, зарегистрирована у 9,2% подростков. При оценке физического развития высокорослость отмечена у 3,8% детей, сверхнизкие показатели роста – у 0,7%. Задержка полового развития (ЗПР) выявлена у 0,9% подростков.
В структуре эндокринной патологии главенствующая роль принадлежит ожирению, что составляет 49,3%, на втором месте пальпируемая ЩЖ – 31,6%, высокорослость - 13,1%, задержка полового развития - 3%, низкорослость – 2,4%, сахарный диабет 1 типа (СД 1) – 0,6%. Структура эндокринной патологии у 14-летних подростков представлена на рис. 1.
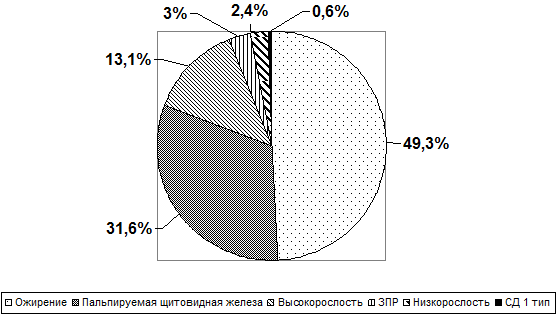
Рис. 1 - Структура эндокринной патологии у подростков
Представляет интерес гендерный анализ эндокринной патологии у подростков г. Краснодара, эти данные приведены на рис. 2.
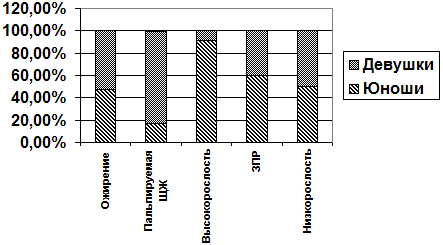
Рис. 2 - Гендерный анализ относительной частоты эндокринной патологии у подростков
Как видно на рисунке 2, ожирение у подростков встречается чаще у девочек, чем у мальчиков. Пальпируемая ЩЖ более чем в 5 раз чаще отмечена у девушек, по сравнению с юношами. Показатели роста выше 97 центили выявлены практически только у лиц мужского пола, а вот низкорослость (показатели роста ниже 3 центили) – с равной частотой у лиц обоего пола.
По данным Союза педиатров России у 95% детей с заболеваниями ЩЖ, ее патология обусловлена дефицитом поступления йода с пищей [6]. Территория Краснодарского края относится к йоддефицитным регионам [14].
В ходе проведения диспансеризации 14-летних подростков пальпируемая ЩЖ выявлена у 9,2%, что соответствует ожидаемой частоте у лиц этого возраста в регионе йодного дефицита.
Всем подросткам проведено УЗИ ЩЖ. Юношам и девушкам с клиническими признаками гипо- и гипертиреоза, пальпируемой щитовидной железой, структурными ультрасонографическими изменениями ЩЖ выполнено исследование спектра тиреоидных гормонов (свободного трийодтиронина, тироксина и тиреотропного гормона).
В ходе обследования всех подростков изменения в ЩЖ при УЗИ выявлены у 22,4%, (юношей - 23,5%, девушек – 21,3%). Диффузные изменения ткани имели место у 13,6% подростков. Кистообразования в ткани ЩЖ зарегистрированы у 5,8% детей; в 2,8 раза чаще у юношей по сравнению с девушками (8,4% и 3% соответственно). Узлы ЩЖ выявлены у 1,4% подростков, практически с равной частотой среди юношей и девушек.
В структуре патологии ЩЖ первое место занимают диффузные изменения ткани железы (60,6%), второе - кистозные образования (25,7%), наличие узлов - (7,3%), специфические ультрасонографические признаки, которые могут быть рассмотрены как признаки аутоиммунного тиреоидита (АИТ) и диффузного токсического зоба (ДТЗ) - (4,6%), гиперплазии - (1,8%).
Распространенность АИТ у детей в различных странах находится в пределах 0,1-1,2% [15]. В ходе проведенной диспансеризации специфическая ультрасонографическая картина, которую можно рассматривать как ультразвуковые признаки АИТ и ДТЗ, зарегистрирована у 0,8% детей, среди девочек в 3,2 раз чаще, чем среди мальчиков. Во всех случаях выявлено увеличение титра антител к тиреоидпероксидазе (АТ-ТПО). Повышение уровня тиреотропного гормона (ТТГ), как маркера гипотиреоза при АИТ, имело место в 38,8% этой группы подростков.
Диффузный токсический зоб встречается до 0,5% населения, большая частота приходится на период пубертата [10]. В ходе проведения диспансеризации ДТЗ подтвержден у 1 девушки, на основании клиники, специфической ультрасонографической картины ЩЖ и гормонограммы (угнетение тиреотропного гормона, повышение титра свободного трийодтиронина и тироксина). Частота данной патологии составляет 0,2% всех подростков и 0,4% среди всех девушек.
Узловой зоб в детском и подростковом возрасте встречается реже, чем у взрослого населения, его распространенность среди детского населения в условиях достаточного потребления йода или легкого йодного дефицита не превышает 1% [12]. В ходе проведенной углубленной диспансеризации в г. Краснодаре узловые образования ЩЖ по данным проведенного УЗИ определены у 1,4% всех обследованных, при этом вышеуказанные изменения отмечены только у лиц женского пола. Гендерные отличия результатов УЗИ ЩЖ представлены на рис.3.
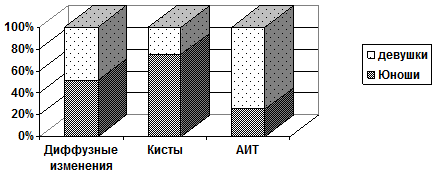
Рис.3 - Гендерный анализ частоты нарушений структуры ЩЖ по данным УЗИ
Как видно на рисунке 3, диффузные изменения ткани щитовидной железы встречаются с равной частотой среди юношей и девушек, кистозные изменения у мальчиков в 3 раза чаще определяются, чем у девочек. Признаки аутоиммунного тиреоидита преобладают среди девушек. Узловые образования и гиперплазия ткани зарегистрирована только у лиц женского пола.
Задержка роста состояние гетерогенное. Чаще причиной низкорослости является семейная низкорослость, синдром «позднего пубертата», реже (менее 8-9% низкорослых) гипофизарный нанизм и др. [5]. При оценке физического развития 14-летних подростков показатели роста в сверхнизких величинах по центильным таблицам зарегистрированы у 0,7%, с одинаковой частотой не зависимо от половой принадлежности. При проведении дополнительного исследования у лиц с задержкой физического развития костный возраст соответствовал паспортному, исключен гипогонадизм, гипотиреоз (исследование гормонограммы), что позволяет оценить сверхнизкие показатели роста как конституциональную низкорослость.
По результатам антропометрии показатели роста в сверхвысоких значениях по центильным таблицам оценивались как высокорослость и составили 3,8% среди всех подростков. Интересен тот факт, что среди 14-летних юношей высокорослость в 9,4 раза диагностируется чаще, чем у девушек. Сверхвысокое показатели роста среди мальчиков отмечены у 6,6%, среди девочек - у 0,7%. Юношам и девушкам с вышеуказанными показателями роста проведено исследование соматотропного гормона, тиреотропного гормона, рентгенография черепа и определен костный возраст - отклонений не выявлено, установлена конституциональная высокорослость, рекомендована консультация генетика.
По данным литературы задержка полового развития (ЗПР) отмечается у 5% подростков, 70% из которых причиной является конституциональные особенности организма [4, 13]. При осмотре 14-летних подростков ЗПР отмечено у 0,9% в не зависимости от пола. При дополнительном исследовании гормонов крови (тестостерона, лютеинизирующего и фолликулостимулирующего) только у одного мальчика с признаками задержки полового развития выявлен вторичный гипогонадизм.
Юношам проведено УЗИ органов мошонки, патология выявлена у 19,2%. Самая частая патология по данным ультрасонографии варикоцеле - 48,8%, киста придатков – 34,1%, уменьшение линейных размеров яичек отмечено у 12,2%, гидроцеле – 4,9%.
При сборе жалоб у 1,8% девушек выявлены те или иные нарушения менструального цикла. Дополнительно проведено УЗИ органов малого таза, у 4,8% девочек обнаружены структурные изменения. Уменьшение линейных размеров матки зарегистрировано у 44,4%, киста придатков – у 44,4%, жидкость в позадиматочном пространстве – у 11,2%.
Выводы
Ожирение представляет самую частую эндокринную патологию (14,4% подростков). Каждый пятый юноша имеет ультрасонографические изменения органов мошонки, что может влиять на репродуктивное здоровье. Структурные изменения щитовидной железы выявлены у каждого четвертого подростка, что ожидаемо в регионе йодного дефицита.
Список литературы / References
- Герасимов Г.А., Фадеев В.В., Свириденко Н.Ю. Йоддефиnцитные заболевания в России. Простое решение сложной проблемы. М.: Адамантъ, 2002. 168.
- Дедов И. И., Мельниченко Г. А., Бутрова С. А., Савельева Л. В. Ожирение в подростковом возрасте. Результаты российского эпидемиологического исследования. Терапевтический архив. 2007; 10: 28–32.
- Дедов И.И., Мельниченко Г.А., Трошина Е.А., Платонова Е.А. и др. Дефицит йода – угроза здоровью и развитию детей России. Пути решения проблемы. Национальный доклад. М. 2006.
- Дедов И. И., Семичева Т. В., Петеркова В. А. Половое развитие детей: норма и патология. Проблемы эндокринологии. 2002: 52–55.
- Дедов И. И., Тюльпаков А. Н., Петеркова В. А. Соматотропная недостаточность. М.: ИндексПринт, 1998. 302.
- Йоддефицитные заболевания у детей и подростков: диагностика, лечение, профилактика (научно-профилактическая программа Союза педиатров России). М., 2005. 44.
- Материалы 32-го ежегодного съезда европейской тиреоидологической ассоциаци. Thyroid International. 2008; 1: 4–5.
- Основные тенденции здоровья детского населения России. Под ред. Баранова А.А., Альбицкого В.Ю.. М: Союз педиатров России, 116.
- Петунина Н.А. Клиника, диагностика и лечение аутоиммунного тиреоидита. Проблемы эндокринологии. 2002; 48 (6): 16–19.
- Руководство по детской эндокринологии. Под ред И.И. Дедов, В.А. Петеркова. М: Универсум Паблишинг, 2006. 600.
- Руководство по деткой эндокринологии. Под ред. Чарльза Г.Д. Брука, Розалинд С. Браун: пер. с англ. под ред. В.А. Петерковой. М.: ГЭОТАР-Медиа, 2009. 352.
- Шилин Д.Е. Узловая патология щитовидной железы у детей и подростков в йоддефицитных регионах радиационного контроля. Проблемы эндокринологии. 2001; 5: 28–33.
- Ширяева Л.В., Зелинская Д.И. Эндокринная патология и ее последствия в детском возрасте. Детская больница. 2011; 3: 50-55.
- IDD NEWSLETTER. 2003; 19 (2): 24–5.
- Langer P. The Thyroid Gland. Clinical and Experimental. 1996; 1: 1-17.
- Livingstone B. Epidemiology of childhood obesity in Europe//Eur JPediatr2000; 159 (Suppl. 1): 14-34.
- World Health Organization, United Nations Children’s Fund, International Council for the Control of Iodine Deficiency Disorders. Assessment of iodine deficiency disorders and monitoring their elimination, 2007, 3rded. Geneva: World Health Organization.
Список литературы на английском языке / References in English
- Gerasimov G. A. Joddefitcitnye zabolevanija v Rossii. Prostoe reshenie slozhnoj problem [Iodine Deficiency disease in Russia. Simple solution of a complex problem] / G. A. Gerasimov, V. V. Fadeev, N. Ju. Sviridenko. – M.: Adamant, 2002. – 168 p. [in Russian]
- Dedov I. I. Ozhirenie v podrostkovom vozraste. Rezul'taty rossijskogo jepidemiologicheskogo issledovanija [Obesity at teenage age. Results of the Russian epidemiological research] / I. I. Dedov, G. A. Mel'nichenko, S. A. Butrova and etc. // Terapevticheskij arhiv [Therapeutic archive]. – 2007. – № 10. – P. 28–32. [in Russian]
- Dedov I. I. Deficit joda – ugroza zdorov'ju i razvitiju detej Rossii. Puti reshenija problemy. Nacional'nyj doklad [Iodine Deficiency – threat to health and development of children of Russia. Problem solutions. The national report] / I. I. Dedov, G. A. Mel'nichenko, E. A. Troshina etc. – M, 2006. [in Russian]
- Dedov I. I. Polovoe razvitie detej: norma i patologija [Sexual development of children: norm and pathology(pathologies)] / I. I. Dedov, T. V. Semicheva, V. A. Peterkova // Problemy jendokrinologii [Endocrinology Problems]. – 2002. – P. 52–55. [in Russian]
- Dedov I. I. Somatotropnaja nedostatochnost' [Somatotroph insufficiency] / I. I. Dedov, A. N. Tjul'pakov, V. A. Peterkova – M.: IndeksPrint, 1998. – 302 p. [in Russian]
- Joddeficitnye zabolevanija u detej i podrostkov: diagnostika, lechenie, profilaktika (nauchno-profilakticheskaja programma Sojuza pediatrov Rossii) [Iodscarce diseases at children and teenagers: diagnostics, treatment, prevention (scientific and preventive program of the Union of pediatricians of Russia)]. – M., 2005. – 44 p. [in Russian]
- Materialy 32-go ezhegodnogo s#ezda evropejskoj tireoidologicheskoj associaci. Thyroid International [Materials of the 32nd annual congress of the European tireoidologichesky association. Thyroid International]. – 2008. – № 1. – P. 4–5. [in Russian]
- Osnovnye tendencii zdorov'ja detskogo naselenija Rossii [The main tendencies of health of the children's population of Russia] / edited by Baranova A.A., Al'bickogo V.Ju. – M. : Sojuz pediatrov Rossii, 2011. – 116 p. [in Russian]
- Petunina N.A. Klinika, diagnostika i lechenie autoimmunnogo tireoidita [Clinic, diagnostics and treatment of an autoimmune tireoidit] / N. A. Petrunina // Problemy jendokrinologii [Endocrinology Problems]. – 2002. – № 48 (6). –P. 16–19. [in Russian]
- Rukovodstvo po detskoj jendokrinologii [The guide to children's endocrinology] / edited by I. I. Dedov, V. A. Peterkova. – M: Universum Pablishing, 2006. – 600 p. [in Russian]
- Rukovodstvo po detkoj jendokrinologii [The guide on the child of endocrinology] / edited by Charl'za G. D. Bruka, Rozalind S. Braun: transl. under edit. V. A. Peterkovoj. – M.: GJeOTAR-Media, 2009. – 352 p. [in Russian]
- Shilin D. E. Uzlovaja patologija shhitovidnoj zhelezy u detej i podrostkov v joddeficitnyh regionah radiacionnogo kontrolja [Nodal pathology of a thyroid gland at children and teenagers in iodscarce regions of radiation control] / D. E. Shilin // Problemy jendokrinologii [Endocrinology Problems]. – 2001. – № 5. – P. 28–33. [in Russian]
- Shirjaeva L.V. Jendokrinnaja patologija i ee posledstvija v detskom vozraste [Endocrine pathology and its consequences at children's age] / Shirjaeva L. V., D. I. Zelinskaja // Detskaja bol'nica [Children's hospital]. – 2011. – № 3. – P. 50-55. [in Russian]
- IDD NEWSLETTER. – 2003. – 19 (2). – P. 24–5.
- Langer P. The Thyroid Gland. Clinical and Experimental. – 1996. – № 1. – P. 1-17.
- Livingstone B. Epidemiology of childhood obesity in Europe // Eur JPediatr2000. – 159 (Suppl. 1). – P. 14-34.
- World Health Organization, United Nations Children’s Fund, International Council for the Control of Iodine Deficiency Disorders. Assessment of iodine deficiency disorders and monitoring their elimination, 2007, 3rded. Geneva: World Health Organization.
