ЭКСТРАКОРПОРАЛЬНАЯ ДЕТОКСИКАЦИЯ И ТЕЧЕНИЕ ТЯЖЕЛОГО СЕПСИСА У ДЕТЕЙ
Трембач А.В.1 , Кондратьева Е.И.2, Клещенко Е.И.3, Татульян А.А.4
1 Аспирант, 2 Доктор медицинских наук, 3 Доктор медицинских наук, 4 Аспирант, Кубанский государственный медицинский университет
ЭКСТРАКОРПОРАЛЬНАЯ ДЕТОКСИКАЦИЯ И ТЕЧЕНИЕ ТЯЖЕЛОГО СЕПСИСА У ДЕТЕЙ
Аннотация
Сепсис является одной из ведущих причин летальности у детей в отделениях реанимации и интенсивной терапии. Течение септического процесса приводит к возникновению мультиорганной дисфункции, которая и является непосредственной причиной смерти. В статье анализировалось влияние различных направлений интенсивной терапии на течение тяжелого сепсиса, а также влияние их на выживаемость детей при данном патологическом процессе. В результатах данного исследования представлено положительное влияние применения экстракорпоральной детоксикации на выживаемость данной категории детей.
Ключевые слова: тяжелый сепсис, дети, экстракорпоральная детоксикация, синдром мультиорганной недостаточности.
Trembach A.V.1, Kondratieva E.I.2, Kleshchenko E.I.3, Tatulian A.A.4
1 Postgraduate student, 2 MD, 3 MD, 4 Postgraduate student, Kuban Madical State University
EXTRACORPOREAL DETOXICATION AND COURSE PEDIATRIC SEVERE SEPSIS
Abstract
Sepsis is one of a main cause of mortality in pediatric intensive care units.
The course of septic process leads to multiorgan failure appearance that is a main cause of lethal outcome. Different directions of intensive care were analyzed in this article. Also we determined these directions influence of septic process and children survival. The trial determined the extracorporeal detoxication as method to increase survival of children with severe sepsis.
Keywords: severe sepsis, children, extracorporeal detoxication, multiorgan dysfunction syndrome.
Обоснование. Одной из ведущих причин летальности в детских отделениях реанимации и интенсивной терапии является тяжелый сепсис. По данным литературы летальность при сепсисе варьирует от 5 до 25% 1. Но это касается сепсиса вообще. При наличии тяжелого сепсиса и септического шока происходит развитие синдрома полиорганной дисфункции. Летальность при развитии данного осложнения намного выше. При манифестации острого респираторного дистресс-синдрома уровень летальности достигает уже 40-50%, а при присоединении недостаточности еще одной или двух органных систем – 90%2.
Терапия сепсиса, в том числе тяжелого сепсиса и септического шока, подробно отражается в литературе. Кроме того, в 2013 году опубликована очередная редакция руководства по ведению данного заболевания3.
Цель исследования заключается в определении эффективности раннего применения гемодиафильтрации как метода детоксикации на течение тяжелого сепсиса у детей.
Методы. В исследование включено 52 ребенка с диагнозом тяжелый респираторный сепсис, которые находились на лечении в отделении анестезиологии и реанимации Государственного бюджетного учреждения здравоохранения «Детская краевая клиническая больница Министерства здравоохранения Краснодарского края». Возраст детей варьировал от 1 года до 17 лет. Критерием исключения являлся хирургическая этиология процесса.
При постановке диагноза мы руководствовались критериями, изложенными на согласительной конференции ACCP/SCCM4.
Дети также оценивались по степени тяжести и степени мультиорганной дисфункции с помощью шкал, широко применяемых в педиатрической практике. Степень тяжести процесса оценивалась по оценочной шкале Pediatric risk of mortality (PRISM)5. Дисфункция органов и систем ранжировалась на основе шкалы Pediatric logistic organ dysfunction (PELOD)6.
Терапия данных детей полностью отвечала международному руководству International guidelines for management of severe sepsis and septic shock3.
С момента установления диагноза тяжелый сепсис нами оценивались различные методы терапии и их влияние на течение патологического процесса. Течение патологического процесса оценивалось на основе баллов, полученных по вышеприведенным шкалам. Основными элементами терапии, влияние которых на течение тяжелого сепсиса, являлись: объем инфузионной терапии и жидкостной баланс, проведение респираторной и инотропной поддержки. Влияние антибактериальной терапии, назначение иммуноглобулинов, нами не оценивалось по причине того, что всем детям с момента установления диагноза в 100% случаев проводилась терапия иммуноглобулинами. Также все дети получали схожую антибиотикотерапию терапию: карбапенем, гликопептид и противогрибковый препарат. В случае проведения экстракорпоральной детоксикации в виде гемодиафильтрации (ГДФ) фиксировались сроки ее проведения и динамика состояния ребенка после проведения процедуры.
Результаты исследования. Дети, включенные в исследование, разделены на две группы: выжившие (29 детей) и умершие (23 человека). Общая летальность данных детей с составила 44,2%. Также было проведено сравнение между группами детей на основании пола, возраста, оценок по шкалам PRISM, PELOD, шкале повреждения легких Murray, уровню лактата, почасовому диурезу. Также произведено сравнение групп детей на основании уровня маркеров интоксикации, в которые включены общий лейкоцитоз, абсолютное количество нейтрофилов, наличие нейтропении, С реактивный протеин.
По результатам сравнения оказалось, что пол, возраст ребенка, а также уровень общего лейкоцитоза, абсолютное количество нейтрофилов, уровень С реактивного протеина и почасовой диурез не показали статистически значимой разницы между умершими и выжившими после тяжелого сепсиса детьми.
Однако, другие показатели как наличие нейтропении (р=0,006), уровень лактата (р=0,026), оценка по шкале повреждения легких Murray (р=0,002), оценка по шкалам PRISM и PELOD (р<0,0001) выявили достоверные различия между группами.
Таким образом, нами было выявлено, что наличие нейтропении, а также тяжесть патологического процесса, степень полиорганной дисфункции являлись факторами риска возникновения летального исхода.
Далее, нами было произведено сравнение проводимой терапии между двумя группами детей. Выше было отмечено, что антибактериальная терапия была эквивалентна в обеих группах, а также все дети получали терапию иммуноглобулинами.
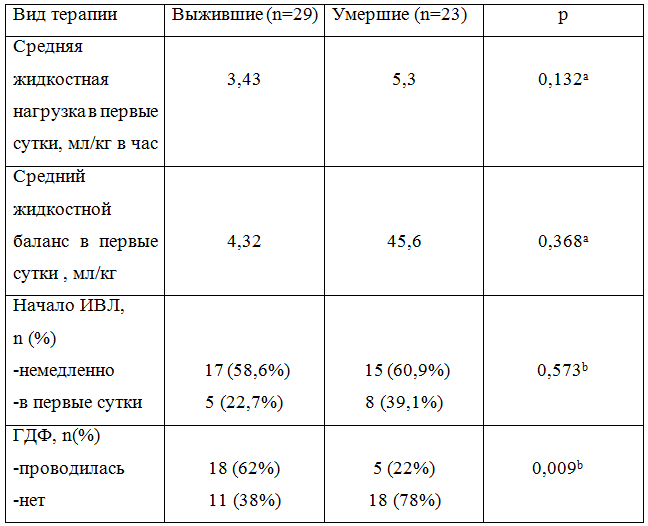
Статистическому сравнению подверглись следующие компоненты терапии: объем инфузионной терапии, жидкостной баланс непосредственно в первые часы после ухудшения общего состояния и установления диагноза тяжелый сепсис. Также исследовались сроки начала искусственной вентиляции легких (ИВЛ), проведение экстракорпоральной детоксикации в виде высокообъемной ГДФ. Результаты приведены в таблице 1.
Таблица 1. Сравнение проводимых методов терапии детям с тяжелым сепсисом
Примечания. a - критерий Стьюдента, b – критерий Х2
По результатам сравнения направлений терапии следует, что достоверное отличие между группами выживших и умерших детей, присутствует лишь в плане применения гемодиафильтрации.
Рефрактерные к терапии сердечно-сосудистые нарушения (септический шок), развитие синдрома диссеминированного сосудистого свертывания, требующие высоких доз вазоактивных препаратов, результируется в дисфункцию всех органов и систем, манифестируя в синдром мультиорганной недостаточности, которая приводит к фатальному исходу.
Кроме того, исходя из полученных данных, выживаемость детей, которым проводилась ГДФ при ухудшении состояния, в частности при нарастании оценки по шкале PRISM, выше, чем группе детей, которым данный вид терапии не проводился (62% против 22%). При этом статистическая достоверность по применению экстракорпоральной детоксикации достаточно высока.
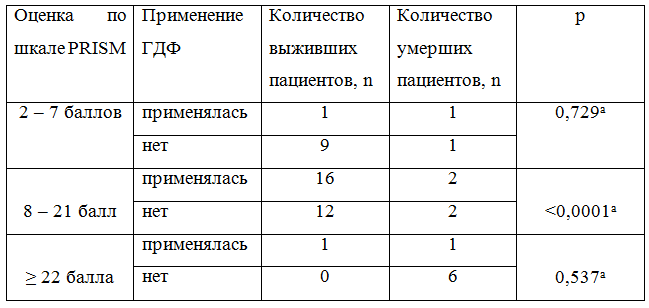
Нами также была проведена оценка эффективности применения ГДФ у детей с различной степенью тяжести процесса. В изначальных группах пациентов были выделены подгруппы в зависимости от данных, полученных при применении шкалы PRISM, то есть по тяжести процесса. Таких подгрупп в каждой было выделено три: PRISM 2-7 баллов, PRISM 8-21 балл, PRISM 22 балла и более. Данное деление было проведено по следующим соображениям. Оценка менее 8 баллов, чаще всего, свидетельствует об компроментации одной из систем органов, оценка от 8 до 21 баллов показывает недостаточность двух систем, при оценке же 22 балла и более возможно говорить о развернутом синдроме мультиорганной недостаточности (три и более систем органов). Результаты сравнения показаны в Таблице 2.
Таблица 2. Применение экстракорпоральной детоксикации у детей с различной тяжестью септического процесса.
Примечания. а – критерий Х2; ГДФ – Гемодиафильтрация.
Данные таблицы демонстрируют, что наибольшую эффективность гемодиафильтрация показала в группе больных с оценкой по шкале PRISM 8 – 21 балл. У менее тяжелых пациентов и у пациентов с синдромом мультиорганной недостаточности применение гемодиафильтрации не имело очевидного преимущества.
Обсуждение. Гемодиафильтрация является как методом заместительной почечной терапии, так и методом детоксикации. Через мембрану гемофильтра из жидкой части крови удаляются медиаторы воспаления путем конвекции и диффузии. Кроме того, во время применения данного вида терапии происходит коррекция гомеостаза и снижение осложнений проводимой водной нагрузки, так как имеется возможность в регулировании ультрафильтрации.
Высвобождение большого количества провоспалительных цитокинов (интерлейкинов, фактора некроза опухоли и т.п.) на фоне нарушенной перфузии при сепсисе приводит к повреждению всех органов и систем7,8. В то же время, в условиях агрессивной инфузионной терапии риск развития мультиорганной дисфункции значительно увеличивается. Также необходимо отметить, что жидкостная перегрузка является независимым фактором риска возникновения летального исхода у детей с тяжелым сепсисом9.
Экстракорпоральная детоксикация проводилась нами с целью уменьшения токсикоза, коррекции гомеостаза и снижения агрессивности инфузионной терапии при лечении тяжелого сепсиса и септического шока. Данный метод терапии проводился в условиях высокого риска развития мультиорганной недостаточности, что видно по уровню оценок по различным шкалам.
Настоящие руководства по педиатрической интенсивной терапии рекомендуют проводить заместительную почечную терапию, в том числе ГДФ, при наличии изолированной острой почечной недостаточности (ОПН) или при ОПН составе мультиорганной дисфункции, а также при значительной перегрузке жидкостью3.
Нами предлагается раннее применение ГДФ с целью ургентной детоксикации, коррекции гомеостаза в условиях шока и нормализации водного баланса, что позволяет добиться регресса в развитии синдрома мультиорганной недостаточности у детей с тяжелым сепсисом и предотвращении летального исхода.
Результаты, полученные в данном исследовании, показали, что выживаемость детей, которым применялся метод терапии в виде ГДФ, была в более, чем 1,5 раза выше, по сравнению с группой, не получавших данной терапии. Наиболее высокие результаты по положительным результатам при лечении детей с тяжелым сепсисом и применением ГДФ (выживаемость в 8 раз выше) наблюдалась в группе пациентов с оценкой по шкале PRISM 8-21 балл. В группе детей с оценкой по шкале PRISM 22 балла и более, то есть при развернутой клинике синдрома мультиорганной недостаточности, ГДФ не показала никакого влияния на выживаемость.
Заключение. Проведение экстракорпоральной детоксикаци детям с тяжелым сепсисом с целью профилактики развития синдрома мультиорганной недостаточности, а не в связи с развитием ОПН, влияет на выживаемость. Показанием к проведению данного метода терапии у детей с тяжелым сепсисом является оценка по шкале PRISM. Наиболее благоприятные результаты получены нами при использовании данного метода терапии у детей, оцененных по шкале PRISM в пределах от 8 до 21 балла.
Литература
- Camporesi A et al. Mortality due to severe sepsis and septic shock in healthy or comorbid children in the Italian pediatric intensive care units. Pediatr Crit Care Med. 2014;15(4, suppl.): 137.
- Brun-Buisson C, Doyon F, Carlet J, Dellamonica P, Gouin F, Lepoutre A, et al. Incidence, risk factors, and outcome of severe sepsis and septic shock in adults. A multicenter prospective study in intensive care units. French ICU Group for Severe Sepsis.JAMA. 1995; 274(12):968-74.
- Phillip Dellinger; Mitchell M. Levy; Andrew Rhodes; Djillali Annane;Herwig Gerlach; Steven M. Opal; Jonathan E. Sevransky; Charles L. Sprung; Ivor S. Douglas; Roman Jaeschkе; Tiffany M. Osborn; Mark E. Nunnally; Sean R. Townsend; Konrad Reinhart; Ruth M. Kleinpell; Derek C. Angus; Clifford S. Deutschman; Flavia R. Machado; Gordon D. Rubenfeld; Steven A. Webb; Richard J. Beale; Jean-Louis Vincent; Rui Moreno. Surviving Sepsis Campaign: International Guidelines for Management of Severe Sepsis and Septic Shock: 2012. CritCare Med. 2013; 41:583–586.
- Levy MM, Fink MP, Marshall JC, et al; SCCM/ESICM/ACCP/ATS/SIS: 2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference. Crit Care Med 2003; 31:1250–1256.
- Pollack MM, Ruttiman UE, Getson P R. The PediatricRisk of mortality (PRISM) SCORE. Crit Care Med. 1988; 16: 1110-1116.
- LeteurtreS, Martinot A, Duhamel A, et al. Validation of the paediatric logistic organ dysfunction (PELOD) score: prospective, observational, multicentre study. Lancet 2003; 362: 192-197.
- Gustot T. Multiple organ failure in sepsis: prognosis and role of systemic inflammatory response.Curr Opin Crit Care. 2011;17(2):153-9.
- Harrois A, Huet O, Duranteau J. Alterations of mitochondrial function in sepsis and critical illness.Curr Opin Anaesthesiol. 2009;22(2):143-9.
- Foland, Jason A, James D, et al. Fluid overload before continuous hemofiltration and survival in critically ill children: A retrospective analysis. Crit Care Med. 2004; 32(8): 1771-1776.